心肺运动试验指导下四肢联动训练治疗脑卒中后非特异性腰痛的效果研究
2022-01-10章金蓉包凤岐费惠慧潘洁陈兰何俊
章金蓉,包凤岐,费惠慧,潘洁,陈兰,何俊
本研究创新点:
(1)非特异性腰背痛在脑卒中患者中较为常见,但临床对其诊治重视不足,以使用镇痛类药物干预为主。本文提出了改善脑卒中后非特异性腰背痛患者的有效康复方法,为此类患者功能康复提供了新的策略;(2)本研究在心肺运动试验指导下开展四肢联动训练,可精准化、个体化确定患者的训练负荷,在保证安全的情况下充分发挥患者的心肺潜能,从而促进康复进程,节约医疗资源,值得借鉴。
非特异性腰背痛(nonspecific low back pain,NLBP)是脑卒中后慢性疼痛的重要类型,以腰背部、腰骶部疼痛为主要临床特征,不仅严重影响患者的生存质量,而且可能诱发运动恐惧,出现废用综合征,导致残疾[1-2]。目前,脑卒中后NLBP仍以非甾体抗炎药、麻醉类镇静剂等药物治疗为主,长期使用这类药物可诱发免疫系统疾病、消化系统疾病以及脏器功能损伤。目前认为,NLBP的发生是由脑卒中后的平衡功能异常、偏瘫步态、上下肢运动不协调、躯干肌力减退等多种功能障碍综合导致。因此,改善患者相关功能障碍是治疗NLBP的关键。而在脑卒中患者平衡功能、上下肢运动功能、躯干控制等常规训练中,需要治疗师采取一对一的方式开展,康复效率相对较低。四肢联动是利用脑卒中患者健侧肢体带动患侧肢体运动,以提高运动协调性、体能为目的的一种训练方法,具有简便、易行、经济、有效等特点。既往研究显示,四肢联动训练可提高脑卒中患者平衡功能、步行能力以及促进下肢肌肉的激活与协调性[3-4],这些治疗作用与脑卒中后NLBP的发病机制有着共通点,推测四肢联动训练可能使脑卒中后NLBP患者获益。心肺运动试验(cardiopulmonary exercise test,CPET)是在不同负荷下评估个体心肺适能的一种方法,其可为康复训练提供准确的运动负荷,使训练更精准、高效[5-6]。本研究旨在探讨CPET指导下四肢联动训练治疗脑卒中后NLBP的效果,为脑卒中后NLBP患者的治疗提供参考。
1 对象与方法
1.1 研究对象 选取2019年10月至2020年12月在常州市德安医院康复中心就诊的脑卒中后NLBP患者60例进行随机对照研究,脑卒中诊断符合《各类脑血管疾病诊断要点》[7]中的诊断标准,NLBP诊断符合《中国急/慢性非特异性腰背痛诊疗专家共识》[8]中的诊断标准。采用随机数字表法将患者分为对照组、观察组,每组30例。本研究经常州市德安医院医学伦理委员会审核与批准(编号:DA201905)。
1.2 纳入、排除与剔除标准 纳入标准:(1)年龄40~70岁,单侧偏瘫;(2)腰背痛持续12周及以上;(3)生命体征平稳,耐受CPET;(4)除腰背痛外无明显的其他类型疼痛;(5)简易精神状态检查量表(Mini-Mental State Examination,MMSE)评分>24分,Fugl-Meyer运动功能评定量表(Fugl-Meyer Assessment Scale,FMAS)评分≥50分;(6)患者及家属对本研究知情同意,并签署研究知情同意书。排除标准:(1)合并严重的脏器功能不全、恶性肿瘤、结核病、恶性高血压及其他重大疾病者;(2)脑卒中前伴有慢性腰痛者,或有腰椎间盘突出、脊柱骨折、严重关节炎、骨性椎管狭窄、强直性脊柱炎等影响肌肉骨骼系统的疾病者;(3)伴有意识不清、视听障碍、言语障碍、智能障碍、中重度抑郁/焦虑、偏侧忽略、偏盲者;(4)近1个月内使用了非甾体抗炎药及镇痛镇静类、肌肉松弛、抗抑郁/焦虑等药物或其他非药物方法治疗腰痛者。剔除标准:(1)中途自行或因病情变化等因素而退出研究的患者;(2)依从性差,未完成既定运动计划者;(3)研究期间接受了其他课题研究,可能影响结果评定者。
1.3 方法 对照组给予常规康复治疗,主要包括平衡功能训练、桥式训练、躯干稳定性训练、日常活动训练等,训练1次/d,60 min/次,6次/周,持续训练6周。观察组在常规康复治疗基础上增加CPET指导下四肢联动训练。两组患者训练初始,对腰背痛严重并影响训练开展的患者给予适量非甾体抗炎药治疗,但用药不超过1周。
1.3.1 CPET 患者佩戴好呼吸气体分析面罩以及血压监测袖套,坐于四肢联动训练座椅上,调节合适的手柄长度、座椅与踏脚之间的距离。根据患者个体情况选择初始运动阻力,而后每2 min增加1~2档阻力,运动速度≥70踏/min,直至达到最大运动负荷(检测到患者摄氧量已不再增加)后停止,或者出现以下情况后停止,即:检测到患者心率已经超过年龄预测心率的85%,或者患者主观疲劳程度评分(Borg评分量表评分)>16分,或者血压出现异常。
1.3.2 四肢联动训练 (1)患者训练之前采用心肺功能测试系统进行CPET,根据每例患者评估获得的最大运动负荷来开展四肢联动训练。整个训练期间每隔2周测试1次,以便及时增加训练强度,提高训练效率。(2)患者取直立坐位,根据患者情况调整合适的座椅前后距离、手柄长度等。由康复治疗师指导患者采用健侧上肢推动扶手、健侧下肢踩踏分别带动患侧上肢、患侧下肢进行四肢屈曲、伸展训练,训练期间患者尽可能保持躯干平衡。(3)在康复治疗师保护下进行身体摇摆训练,在安全范围内让患者做身体左右旋转的动作,以激活腰背肌群,增强躯干稳定性与控制能力。(4)患侧上下肢肌力达到3级以上患者,由患侧上下肢运动带动健侧上下肢训练。训练时患侧下肢做最大程度的膝关节屈曲与伸展动作、踝背屈动作,以增加髋关节、膝关节以及踝关节的活动范围与能力。躯干根据训练节奏做相应的摇摆动作,以增强核心肌力与躯干控制能力。上述训练负荷设定为CPET最大运动负荷。每次四肢联动训练时,前10 min在较小强度下进行热身训练,患者适应后调至目标训练强度训练40 min,最后10 min渐渐下调训练强度,直到停止训练。训练过程中密切注意患者体征变化与劳累程度。四肢联动训练1次/d,60 min/次,6次/周,持续训练6周。两组患者分别在训练前、训练6周后评估或测量相关指标。
1.4 观察指标 (1)一般资料。记录两组患者性别、年龄、病程(包括脑卒中及NLBP病程)、脑卒中类型(缺血性脑卒中、出血性脑卒中)、偏瘫侧别(左侧、右侧)、MMSE评分。(2)比较两组患者训练前后静息、步行状态下腰痛程度。应用视觉模拟评分法(Visual Analogue Scale,VAS)评估患者腰痛程度,让患者在静息状态(直立坐位)、步行状态下标出尺规上能代表自身腰痛程度的位置,0分表示无痛,10分表示最剧烈的疼痛,评分越高表示腰痛越剧烈、越严重。(3)比较两组患者训练前后步行状态下肌肉电信号。采用表面肌电图测试患者步行状态下腹直肌、腰段竖脊肌电信号。电极片分别放置在患者两侧腹直肌(脐上方3 cm左右旁开3 cm)、两侧腰段竖脊肌(第三腰椎左右旁开3 cm)位置。患者以日常步态行走10个步态周期,在行走过程中记录腹直肌、腰段竖脊肌平均功率频率(mean power frequency,MPF)。在10个步态周期中每块肌肉可获得10个MPF,取10个MPF的平均值。(4)比较两组患者训练前后平衡功能。采用Berg平衡量表(Berg Balance Scale,BBS)进行评估,该量表共有14个条目,每个条目评分为0~4分,得分范围为0~56分,得分越高提示躯干平衡能力越佳。(5)比较两组患者训练前后运动功能。采用FMAS进行评估。此量表分为上肢部分和下肢部分,其中上肢部分共有33个评估项目,总分0~66分;下肢部分共有17个评估项目,总分0~34分。得分越高表明患者上肢/下肢运动功能障碍越轻。(6)比较两组患者训练前后步态参数。采用三维步态分析系统对患者偏瘫步态进行分析,记录时空参数(步幅、步频、步速)与步态对称参数(步长偏差、健侧摆动相/患侧摆动相、健侧支撑相/患侧支撑相)。
1.5 统计学方法 采用SPSS 23.0统计学软件进行数据处理。符合正态分布或近似正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;不符合正态分布的计量资料以M(QR)表示,组间比较采用非参数检验;计数资料以相对数表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 对照组有2例患者、观察组有1例患者中途自行退出本研究,最终纳入患者57例,其中对照组28例,观察组29例。两组患者性别、年龄、病程、脑卒中类型、偏瘫侧别、MMSE评分比较,差异无统计学意义(P>0.05),见表1。
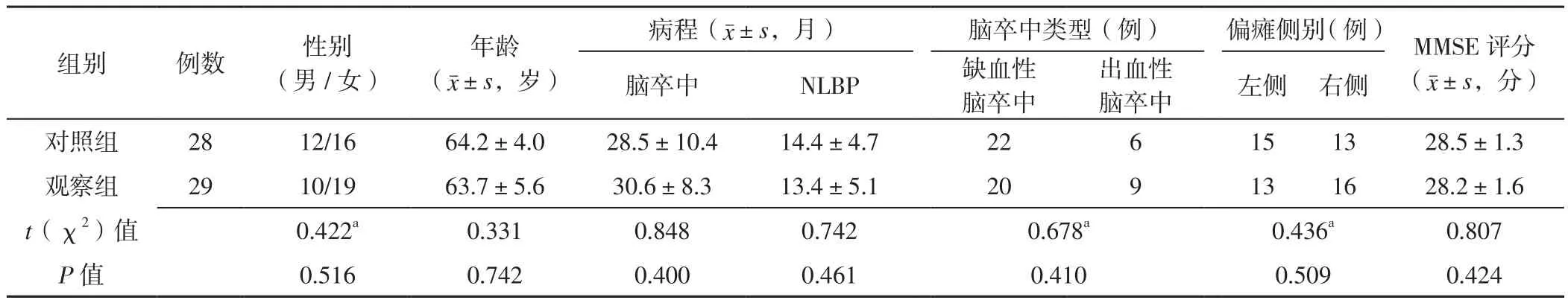
表1 对照组与观察组患者一般资料比较Table 1 Comparison of general data between control group and observation group
2.2 两组患者训练前后静息、步行状态下VAS评分比较训练前两组患者静息、步行状态下VAS评分比较,差异无统计学意义(P>0.05);训练后两组患者静息、步行状态下VAS评分分别低于本组训练前,且观察组患者静息、步行状态下VAS评分低于对照组,差异有统计学意义(P<0.05),见表2。
表2 对照组与观察组患者训练前后静息、步行状态下VAS评分比较(±s,分)Table 2 Comparison of VAS scores in resting and walking state between control group and observation group before and after training
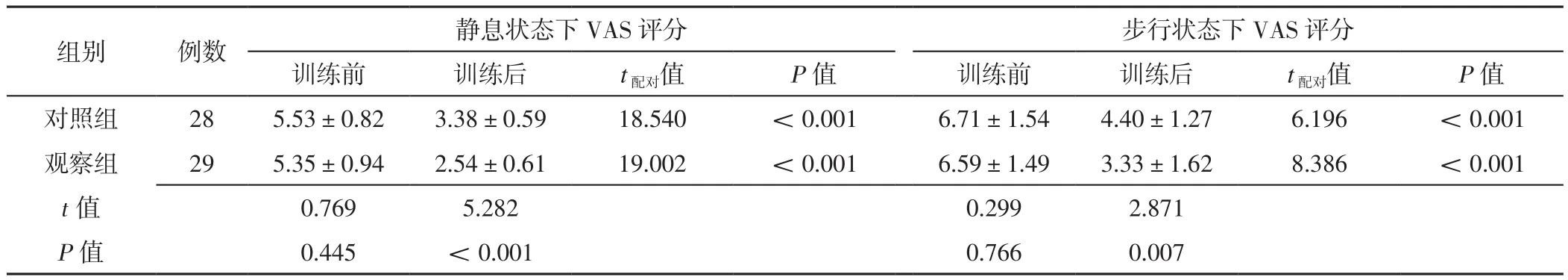
表2 对照组与观察组患者训练前后静息、步行状态下VAS评分比较(±s,分)Table 2 Comparison of VAS scores in resting and walking state between control group and observation group before and after training
注:VAS=视觉模拟评分法
组别 例数 静息状态下VAS评分 步行状态下VAS评分训练前 训练后 t配对值 P值 训练前 训练后 t配对值 P值对照组 28 5.53±0.82 3.38±0.59 18.540 <0.001 6.71±1.54 4.40±1.27 6.196 <0.001观察组 29 5.35±0.94 2.54±0.61 19.002 <0.001 6.59±1.49 3.33±1.62 8.386 <0.001 t值 0.769 5.282 0.299 2.871 P值 0.445 <0.001 0.766 0.007
2.3 两组患者训练前后步行状态下两侧腹直肌、腰段竖脊肌MPF比较 训练前两组患者患侧及健侧腹直肌、腰段竖脊肌MPF比较,差异无统计学意义(P>0.05);训练后两组患者患侧及健侧腹直肌、腰段竖脊肌MPF分别高于本组训练前,且观察组患者患侧及健侧腹直肌、腰段竖脊肌MPF高于对照组,差异有统计学意义(P<0.05),见表3。
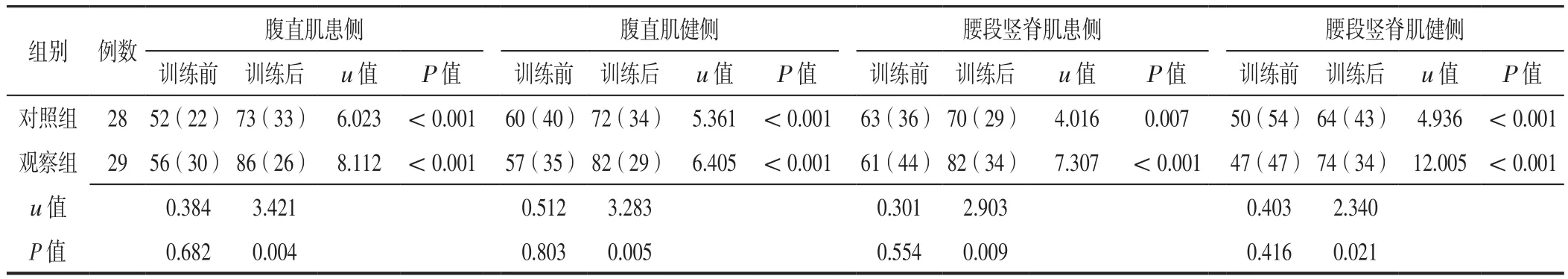
表3 对照组与观察组患者训练前后步行状态下两侧腹直肌、腰段竖脊肌MPF比较〔M(QR),Hz〕Table 3 Comparison of MPF of bilateral rectus abdominis muscle and erector spine muscle between control group and observation group before and after training
2.4 两组患者训练前后BBS、FMAS评分比较 训练前两组患者BBS、FMAS上肢部分、下肢部分评分比较,差异无统计学意义(P>0.05)。训练后两组患者BBS、FMAS上肢部分、下肢部分评分分别高于本组训练前,且观察组患者FMAS上肢部分、下肢部分评分高于对照组,差异有统计学意义(P<0.05)。训练后两组患者BBS评分比较,差异无统计学意义(P>0.05),见表4。
表4 对照组与观察组患者训练前后BBS、FMAS评分比较(±s,分)Table 4 Comparison of BBS and Fugl-Meyer Assessment Scale scores between control group and observation group before and after training
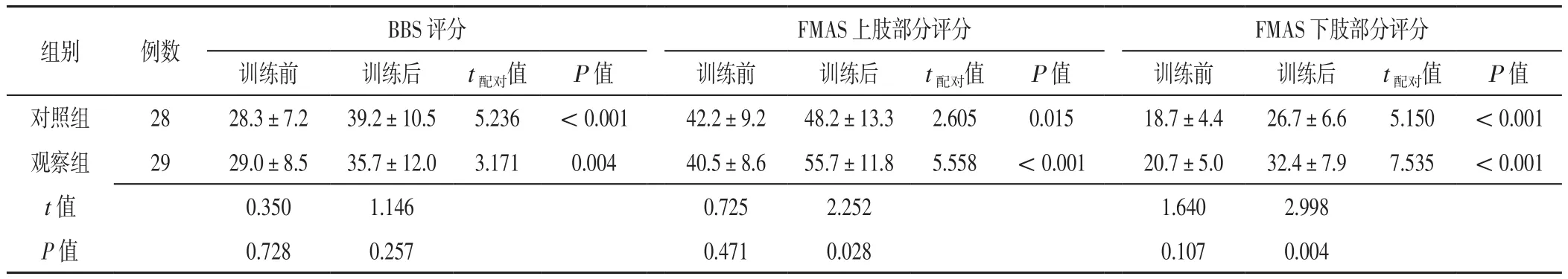
表4 对照组与观察组患者训练前后BBS、FMAS评分比较(±s,分)Table 4 Comparison of BBS and Fugl-Meyer Assessment Scale scores between control group and observation group before and after training
注:BBS=Berg平衡量表,FMAS=Fugl-Meyer运动功能评定量表
组别 例数 BBS评分 FMAS上肢部分评分 FMAS下肢部分评分训练前 训练后 t配对值 P值 训练前 训练后 t配对值 P值 训练前 训练后 t配对值 P值对照组 28 28.3±7.2 39.2±10.5 5.236 <0.001 42.2±9.2 48.2±13.3 2.605 0.015 18.7±4.4 26.7±6.6 5.150 <0.001观察组 29 29.0±8.5 35.7±12.0 3.171 0.004 40.5±8.6 55.7±11.8 5.558 <0.001 20.7±5.0 32.4±7.9 7.535 <0.001 t值 0.350 1.146 0.725 2.252 1.640 2.998 P值 0.728 0.257 0.471 0.028 0.107 0.004
2.5 两组患者训练前后步态参数比较 训练前两组患者步幅、步频、步速、步长偏差、健侧摆动相/患侧摆动相、健侧支撑相/患侧支撑相比较,差异无统计学意义(P>0.05)。训练后两组患者步幅、步频、步速、健侧摆动相/患侧摆动相分别高于本组训练前,步长偏差、健侧支撑相/患侧支撑相分别低于本组训练前,且观察组患者步幅、步频、步速、健侧摆动相/患侧摆动相高于对照组,步长偏差、健侧支撑相/患侧支撑相低于对照组,差异有统计学意义(P<0.05),见表5。
表5 对照组与观察组患者训练前后步态参数比较(±s)Table 5 Comparison of gait parameters between control group and observation group before and after training
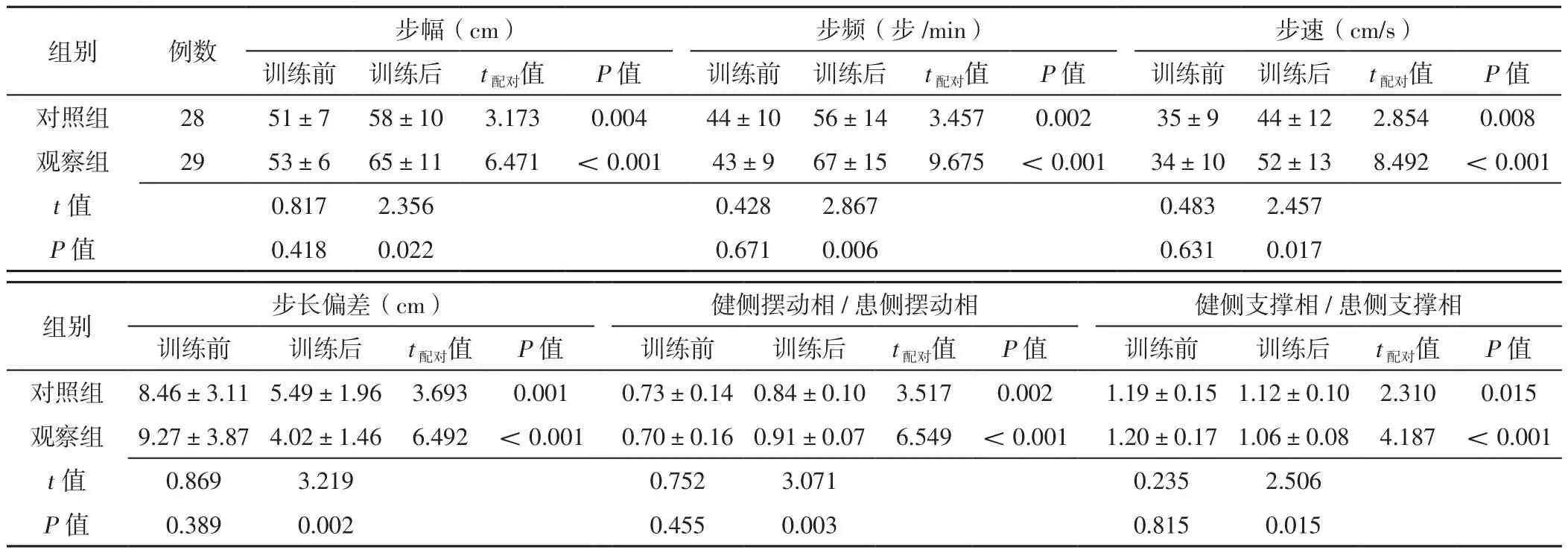
表5 对照组与观察组患者训练前后步态参数比较(±s)Table 5 Comparison of gait parameters between control group and observation group before and after training
组别 例数 步幅(cm) 步频(步/min) 步速(cm/s)训练前 训练后 t配对值 P值 训练前 训练后 t配对值 P值 训练前 训练后 t配对值 P值对照组 28 51±7 58±10 3.173 0.004 44±10 56±14 3.457 0.002 35±9 44±12 2.854 0.008观察组 29 53±6 65±11 6.471 <0.001 43±9 67±15 9.675 <0.001 34±10 52±13 8.492 <0.001 t值 0.817 2.356 0.428 2.867 0.483 2.457 P值 0.418 0.022 0.671 0.006 0.631 0.017组别 步长偏差(cm) 健侧摆动相/患侧摆动相 健侧支撑相/患侧支撑相训练前 训练后 t配对值 P值 训练前 训练后 t配对值 P值 训练前 训练后 t配对值 P值对照组 8.46±3.11 5.49±1.96 3.693 0.001 0.73±0.14 0.84±0.10 3.517 0.002 1.19±0.15 1.12±0.10 2.310 0.015观察组 9.27±3.874.02±1.46 6.492 <0.001 0.70±0.16 0.91±0.07 6.549 <0.001 1.20±0.17 1.06±0.08 4.187 <0.001 t值 0.869 3.219 0.752 3.071 0.235 2.506 P值 0.389 0.002 0.455 0.003 0.815 0.015
3 讨论
慢性疼痛是脑卒中患者常见的后遗症,发生率可达70%[9],其中包括肩痛、中枢神经痛、痉挛性疼痛等[10]。相比于上述疼痛,脑卒中后NLBP常被忽视,导致大部分患者未获得及时诊断及有效治疗。尽管我国已有慢性腰痛的相关诊疗专家共识,但共识中推荐的非药物干预方法主要针对无明显功能障碍的人群[8]。脑卒中患者发生NLBP的原因较为复杂、特殊,主要是脑卒中后患者存在不同程度的平衡功能异常、偏瘫步态、上下肢运动不协调、躯干肌力减退、关节活动受限、本体感觉障碍等,迫使患者采取偏离正常躯干对线的代偿姿势或代偿体位来完成静坐、站立、行走等日常活动,长此以往导致腰背肌力量失衡而引发疼痛[11-12]。因此,对于脑卒中后NLBP患者,除了需要及时有效缓解腰部疼痛症状外,还需要尽可能减轻身体的各项功能障碍。
本研究结果显示,训练6周后,观察组患者静息、步行状态下VAS评分低于对照组。这一结果初步表明,在常规康复训练基础上增加四肢联动训练,可明显减轻脑卒中患者静息与步行状态下腰痛程度。四肢联动训练时核心肌群会发生收缩反应,能有效激活腰背部稳定肌群,同时牵伸躯干中失用或萎缩的肌群,增加肌肉活化率,增强躯干核心稳定性,提升腰背肌肌力,改善两侧腰背肌失衡状况[13-14],从而有效缓解腰背痛。此外,四肢联动训练能促进脑卒中患者腰骶组织血流,加快血液以及腰部肌肉中乳酸的代谢,从而有助于减轻腰背痛。
既往研究显示,步行等功能性活动可加重腰痛患者的疼痛程度[15]。为此,本研究采用表面肌电图测试患者步行过程中腹直肌、腰段腰段竖脊肌活动状态,以明确CPET指导下四肢联动训练改善脑卒中后NLBP患者腰痛的效果。表面肌电图是目前评估人体肌肉活动反应的一种有效手段,具有客观性、无创性以及实时性等特点。MPF属于表面肌电频域分析指标之一,可在频率维度上反映动作电位传导速度以及肌肉疲劳情况[16]。腹直肌、腰段竖脊肌属于腰背部浅层肌肉,能协助躯干完成较大幅度的动作,同时,在深层稳定肌功能限制情况下,可通过过度活动来代偿深层稳定肌功能,进而确保步行等功能性活动时腰椎的稳定性,但过度代偿会导致肌肉疲劳而引发肌肉酸痛。本研究结果显示,两组患者训练后两侧腹直肌、腰段竖脊肌MPF分别高于本组训练前,观察组患者训练后两侧腹直肌、腰段竖脊肌MPF高于对照组。这一结果表明,CPET指导下四肢联动训练可明显降低脑卒中后NLBP患者步行时两侧腹直肌与腰段腰段竖脊肌疲劳程度,从而减轻患者步行时腰背部肌肉酸痛。
本研究结果还显示,观察组患者训练6周后FMAS上肢、下肢部分评分以及步态参数优于对照组,与荣积峰等[17]研究结果基本一致。既往研究显示,脑卒中偏瘫患者进行上下肢活动时(无论是健侧,还是患侧),会不同程度地利用躯干前屈、侧旋、重心偏移等动作来代偿肢体功能障碍,从而导致躯干肌劳损[18]。有研究证实,偏瘫步态的改善可有效降低脑卒中患者腰背肌张力,提升行走时的稳定性、协调性,避免或减轻腰背肌代偿性使用[19-20]。因此,四肢联动训练改善脑卒中后NLBP患者步行腰痛可能与其有助于改善患者上肢、下肢运动功能以及步态参数,从而减少躯干代偿性使用、降低躯干肌疲劳有关。
CPET指导下四肢联动训练具有以下优势:(1)CPET可为四肢联动训练方案提供准确化、个体化的训练负荷,从而能充分发挥患者的训练潜能[21],同时在整个训练过程中定期进行心肺功能测试,可及时、准确地调整训练强度,从而提高训练效果,并确保训练的安全性。(2)四肢联动训练可以同时训练患者的拮抗肌以及主动肌,从而提高躯干肌群训练效率。(3)四肢联动训练时患者双足、双手放于联动踏板与扶手上进行运动,通过四肢触觉、四肢压觉以及各个关节活动等多维度刺激本体感受器,促进本体感觉输入,从而加快上下肢运动功能、躯干肌群协调能力与控制能力的改善。(4)四肢联动训练有助于提升患者心肺功能,增强体能,还可缓解患者心理压力与负性情绪,从而提高训练依从性。
本研究初步显示,在常规康复训练基础上增加CPET指导下四肢联动训练,能有效缓解脑卒中后NLBP患者的腰背痛,这可能与CPET指导下四肢联动训练更有助于改善患者上肢、下肢运动功能以及步态对称性,从而减少躯干代偿、减轻腰背部肌群疲劳有关。在后续的研究中,将通过扩大样本量、增加表面肌电图时域分析以及采取多中心研究等来进一步明确CPET指导下四肢联动训练治疗脑卒中后NLBP的临床效果。
作者贡献:章金蓉、包凤岐进行文章的构思与设计,研究的实施与可行性分析,撰写、修订论文;章金蓉、费惠慧、潘洁、陈兰进行资料收集、整理;何俊进行统计学处理;章金蓉负责文章的质量控制及审校;包凤岐对文章整体负责,监督管理。
本文无利益冲突。
