不同病因无精子症患者睾丸取精及ICSI 治疗的临床结局*
2021-12-30廖黎黎黄大雄黄永汉
廖黎黎 潘 通 黄大雄 黄永汉
佛山市第一人民医院生殖医学中心(广东佛山 528000)
据统计,在全球约有10%~15%的育龄夫妇被不孕不育困扰,其中男性不育者高达50%。而随着社会发展,环境污染、年龄等因素造成不孕不育的问题越来越严重。在不育症中,无精子症无疑为最严重的类型,占不育症的10%~20%。在临床上通常将无精子症分为梗阻性无精子症(OA)、非梗阻性无精子症(NOA)。OA 仅仅是由于精子输出通道的梗阻,行常规睾丸穿刺取精(TESA)或附睾穿刺取精(PESA)做卵细胞浆内单精子注射(ICSI)可以有效解决。真正的难题是非梗阻性无精子症(NOA)[1],这部分患者往往伴随着严重的生精功能障碍,且病因复杂,很难从根本上恢复患者的生精功能。1998 年Schlegel[2-3]报道了用手术显微镜实施睾丸取精,提高了NOA 患者的精子获取率(sperm retrieval rate,SRR)。本研究回顾了2018 年2 月至2021 年5 月在本中心实施的65 例睾丸显微取精术(micro-TESE)的NOA 患者及108 例行TESA 或PESA 的OA 患者,及后续行ICSI 治疗的配偶资料,现报告如下。
对象与方法
一、研究对象
回顾性分析本院生殖医学中心2018 年2 月至2021 年5 月行micro-TESE 的NOA 患者及同时间段行TESA 或PESA 的OA 患者资料。
诊断标准:相隔两周以上,两次精液检查离心前后均无精子,且射精后尿液离心亦无精子发现,诊断为无精子症。
符合无精子症诊断标准,同时具备以下几点诊断为梗阻性无精子症:1、明确的输精管道梗阻;2、睾丸病理组织活检生精功能正常;3、睾丸容积和血清FSH 水平基本正常。
符合无精子症诊断标准,同时具备以下几点诊断为非梗阻性无精子症:1、睾丸容积往往较小(<10ml);2、血清FSH 水平根据不同情况可表现为减低、正常或升高(可高于正常上限2 倍以上);3、抑制素B 低于正常水平;4、生殖系统超声检查没有发现梗阻征象[4]。
共纳入173 例患者。分为两组:行micro-TESE 的NOA 患者(65 例);行TESA 或PESA 的OA 患者(108例)。所有患者均由男科医师详细询问病史,行细致的专科检查,测量睾丸体积,抽血完善血清性激素、抑制素B、外周血染色体、Y 染色体微缺失检查。
二、手术方法
(一)micro-TESE
麻醉方式采用气管插管麻醉或局部浸润麻醉,患者取平卧位,会阴部常规消毒、铺巾;选择大小、质地较好一侧睾丸进行手术。小圆刀在腹侧阴囊表面作一纵行切口长约3cm,渐次切开阴囊各层次至睾丸白膜表面,将睾丸、附睾挤出切口。沿睾丸腹侧赤道无血管区切开白膜(约4-8 点位置),显露睾丸内容物,盐水冲洗,显微镜放大10-20 倍观察曲细精管,探查是否可见明显粗大、张力好的小管,夹取外观相对较粗的曲细精管数处置入培养液中,物理破碎后镜检观察是否可见精子;如可见精子,且数量足够,则进行冷冻;如未见精子,同法处理对侧睾丸。对观察后的片区彻底电凝止血,5-0可吸收线间断缝合关闭白膜,还纳睾丸,依次缝合肉膜、皮肤,无菌敷料加压包扎阴囊,术毕。
(二)TESA
麻醉方式采用局部浸润麻醉,患者取平卧位,会阴部常规消毒、铺巾;选择大小、质地较好一侧睾丸进行手术。术者用左手抓住睾丸并固定附睾,使附睾远离穿刺点以避免损伤,拉紧覆盖睾丸的皮肤。于阴囊皮肤避开血管直接用输精管分离钳穿过皮肤及阴囊各层和睾丸白膜(穿破白膜时有明显突破感),进入睾丸实质内约2~5mm 深,左手挤压睾丸,把睾丸组织挤出切口外,钳取足够睾丸组织。将曲细精管立即放入精子分离液中,并送胚胎实验室处理提取精子。穿刺点纱布压迫止血10 分钟后,患者即可下床行走。
(三)PESA
麻醉方式采用局部浸润麻醉,患者取平卧位,会阴部常规消毒、铺巾;选择较饱满的一侧附睾进行穿刺。术者用左手抓住睾丸并固定附睾,拉紧覆盖附睾的皮肤,于阴囊皮肤避开血管直接用注射器针头穿过阴囊各层,进入附睾并抽吸附睾液,将附睾液放入精子分离液中,并送胚胎实验室处理提取精子,穿刺点纱布压迫止血10 分钟后,患者即可下床行走。
(四)取卵ICSI 胚胎移植
促排方案及后续的取卵、胚胎移植、黄体支持,按照本中心的操作常规进行。移植后2 周检测血清人绒毛膜促性腺激素(HCG)确定是否妊娠,5 周超声检查确定是否临床妊娠。
三、观察指标
(一)患者一般资料
NOA 病因、精子获取率、年龄、睾丸体积、血清性激素水平、抑制素B、遗传学检测结果等。
(二)妊娠结局资料
NOA 及OA 患者的配偶获卵情况、受精率、胚胎发育情况、妊娠结局。
四、统计方法
采用spss21.0 统计软件,统计精子获取率,计量资料以均数±标准差(x±s)表示,采用t检验;计数资料以百分率(%)表示,采用x2检验。P<0.05 为差异有统计学意义。
结 果
一、患者一般资料
(一)全部NOA 患者有27 例成功取到精子(SRR=41.5%)。按病因分类,SRR 由高到低排列,见表1。
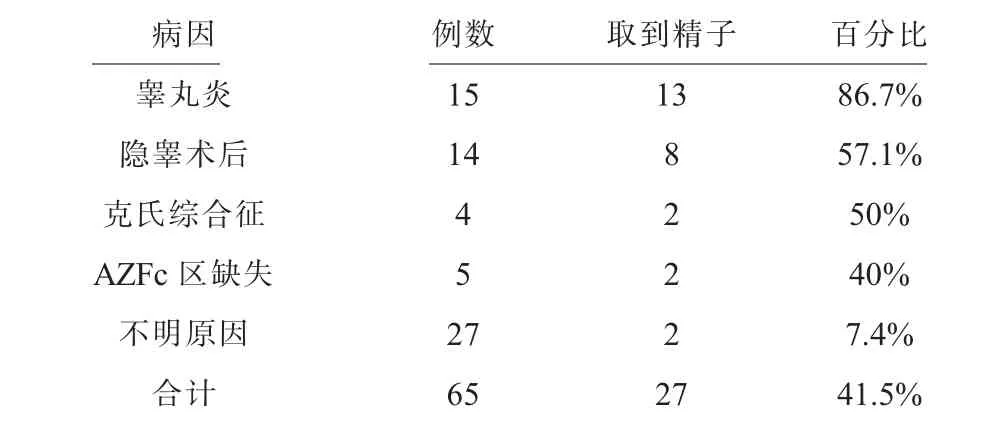
表1 不同病因NOA 患者取精成功率
(二)全部NOA 患者根据是否取到精子分成两组,两组患者的年龄、睾丸体积、血清FSH、LH、抑制素B的水平及遗传学检测结果差异无统计学意义(P>0.05),见表2。
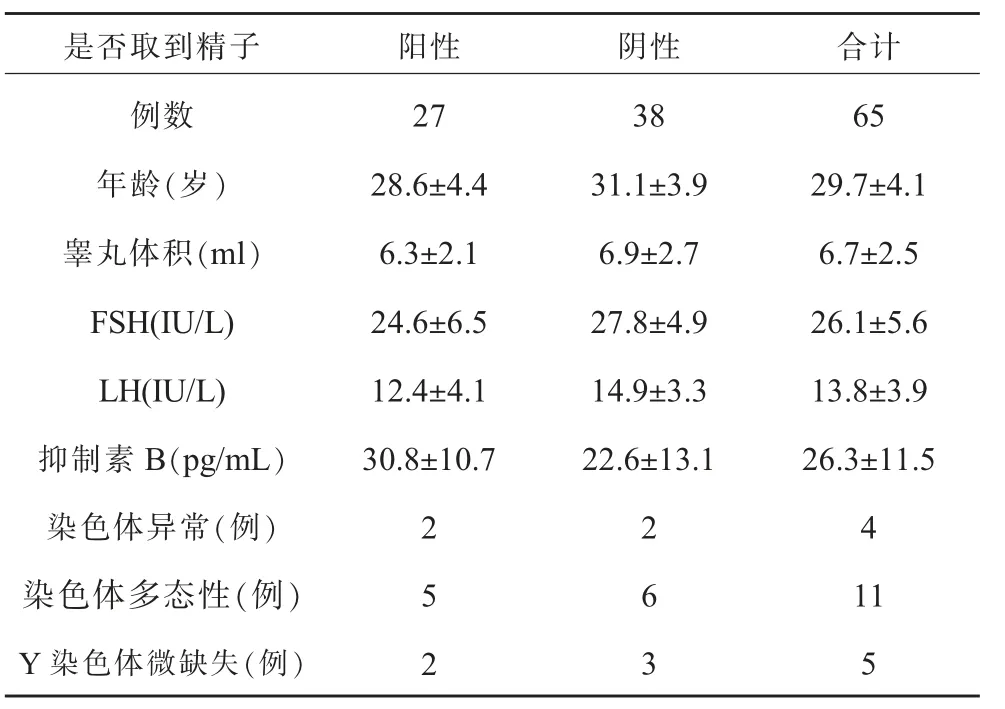
表2 NOA 患者取精成功组与非成功组相关参数比较
二、配偶获卵情况、受精率、胚胎发育情况、妊娠结局比较
(一)NOA 及OA 患者,其配偶的年龄、获卵数、成熟卵数方面差异无统计学意义(P>0.05),见表3。

表3 不同来源精子获卵数、成熟卵数比较
(二)NOA 患者受精率与2PN 受精率明显低于OA患者(P<0.05),其余方面差异无统计学意义(P>0.05),见表4。

表4 NOA 与OA 患者受精率、2PN 受精率比较
(三)两组患者在胚胎种植率、临床妊娠率、流产率方面差异无统计学意义(P>0.05),见表5。
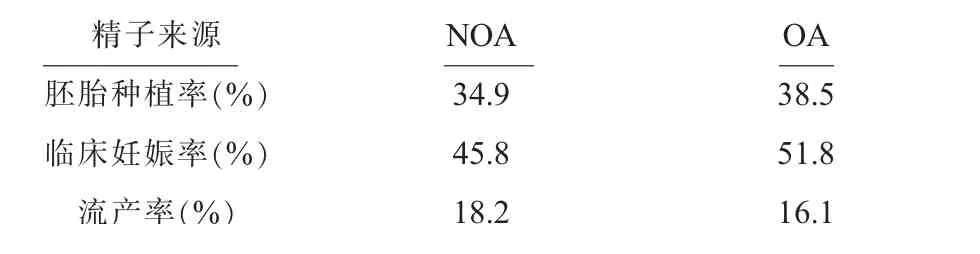
表5 NOA 与OA 患者胚胎种植率、临床妊娠率、流产率比较
讨 论
NOA 患者大多数伴有不同程度的睾丸生精功能受损,采用传统的睾丸盲法穿刺,有时很难获得精子,尤其对于那些只有局灶生精部位的睾丸,盲目进行穿刺反而可能会损伤睾丸组织,从而影响后续显微取精。随着显微取精技术的不断成熟,现在对于部分NOA 的患者可以直接采用该手术方式。对于该技术的取精成功率,文献报道的差异较大,国外有学者分析了不同的手术方式的精子获取率,发现显微取精在42.9%-63%之间[5]。本研究的精子获取率为41.5%,略低于该文献的报道。进一步细分病因,发现睾丸炎的患者取精成功率达86.7%,在手术过程中,发现此类患者生精小管纤细、排列紊乱且无张力,极易发现成团且粗大的生精小管局灶分布,在显微镜下很容易辨别,为最容易获得精子的类型。国内杨竣[6]等对13 例青春期后睾丸炎患者行micro-TESE,取精成功率100%,行ICSI 平均受精率为78%,平均优质胚胎率为45%,临床妊娠率为69.23%。本研究发现隐睾术后的患者,有接近6 成的机率可以取到精子,与国外学者研究结论一致[7],这类患者睾丸内生精小管分布与睾丸炎类似,找到精子的几率较高。克氏综合征的病人大部分睾丸都极小,FSH 水平很高,以往认为几乎不可能找到精子,但在本研究中,克氏征病人SRR 等于50%。国外有学者报道,克氏征的患者取精成功率可以达到50%,甚至更高[8-10]。AZFc 区缺失的男性,睾丸组织病理学表现差异较大,可表现为唯支持细胞综合征、成熟阻滞、轻度生精功能低下、生精功能正常,个别患者甚至在精液中可以发现成熟、且活动性良好的精子。有Meta 分析统计AZFc区缺失男性的micro-TESE 精子获取率为13~100%,平均为47%[11]。而对于无明确病因的NOA,取精成功率极低,这类患者病因不明,睾丸内生精小管往往都是外观发育良好,完全均匀一致,看不到任何差别,国内有文献报道这种类型的SRR 为6.41%[12]。Ozer 等[13]报道腮腺炎性睾丸炎的SRR 最高,而特发性NOA 的SRR较低,与本研究一致。
对于如何才能从术前更全面细致地评估患者睾丸内的生精状况,国内外学者进行了大量的探讨。以前,睾丸体积、FSH、抑制素B 被认为是预测睾丸内是否有精子的有效指标,但本研究发现上述指标均无法预测显微取精的结局,相反笔者发现有许多小睾丸(体积≤5ml)、FSH 异常升高的有明确病因的患者更容易取到精子,与相关报道一致[14]。Amer MK 等研究表明[15],高FSH 水平仍然可能获得精子,并且术前的睾丸组织病理学对于预测NOA 患者的SRR 并无益处。周雨等[16]发现精浆雌激素(E2)水平越高,显微取精找到精子的概率更大。徐进等[17]研究发现抗缪勒管激素(AMH)2.425μg/L为预测显微取精成功的最佳切点值,其灵敏度为65.4%,特异度为78.1%。ÇelikÖ 等[18]通过对NOA 患者实施睾丸磁共振波谱检查,使用多体素光谱序列,发现87%的取精阳性患者检测到了高胆碱峰;未取到精子的患者,其胆碱峰信号与肌酸信号明显降低,使用该方法可用于预测显微取精的结局。
随着辅助生殖技术的日趋成熟,通过显微取精取得的精子可用于ICSI。本研究中两例克氏综合征患者成功取到精子,其中一例已成功生育一健康女婴。国内有学者[19]研究发现在micro-TESE 取到精子的52 名患者中,有29 名配偶接受了ICSI 治疗,17 例怀孕,6 例活产和6 例自然流产,妊娠率为58.6%,流产率为35.5%。Eken A 等[20]对显微取精成功的92 对夫妇进行了ICSI 治疗,41 例临床妊娠和26 例活产。本研究发现,与同期的OA 患者行ICSI 结局相比,NOA 患者受精率及2PN 受精率明显低于OA,究其原因,可能是因为NOA 患者本身伴有不同程度生精功能下降,其生成的精子相比OA 患者成熟度及形态更差,畸形精子更多;且显微取精取到的精子较少,经过冷冻及解冻后,可能会加重精子的损伤,可用精子数进一步减少,解冻后多见抖动或不动、严重畸形的精子,造成受精率偏低。而OA 患者均为女方取卵日进行穿刺取精,这部分患者睾丸生精功能正常,且都是新鲜精子,受精率不受影响,这与国内刘丽[21]等人的研究结论一致。尽管NOA 与OA 患者比较,受精率及2PN 受精率有差异,但2PN 卵裂率、优质胚胎率、可利用胚胎率、胚胎种植率、临床妊娠率、流产率均无统计学差异,表明通过显微取精术所获得的精子,由于核心的遗传物质及中心粒并未缺失,卵子受精后的卵裂及胚胎发育过程不受影响,与OA 患者所取的精子在妊娠结局方面没有差别,这将帮助更多NOA 患者获得生育自己遗传学后代的机会。但由于本组研究样本量小,所得出结论有一定局限性。
