鼻内镜下动力系统腺样体肥大切除手术的疗效分析
2017-04-07陈金中伍玉军陈思思
陈金中 伍玉军 陈思思

[摘要]目的研究鼻内镜下电动吸切器腺样体肥大切除手术疗效,并与传统腺样体刮除术的疗效进行对比分析。方法回顾我院2011年1月~2016年6月,240例接受腺样体肥大手术患儿的临床资料,根据术式分为鼻内镜下动力系统电动吸切器腺样体切除术组(吸切组)和传统腺样体刮除术组(刮除组),对两种术式术中出血、手术时间、术后患儿夜间打鼾、鼻塞、鼻漏及听力等症状的恢复和腺样体残留等情况,应用SPSS11.0统计软件,进行统计学分析。结果吸切组和刮除组比较,鼻内镜下动力系统电动吸切器腺样体切除术可完整和精确的切除腺体组织;同时也减少了术中出血及手术时间,两组比较差异有统计学意义(P<0.05);但两种术式对小儿腺样体肥大术后症状的恢复以及并发的鼻窦炎、分泌性中耳炎和小儿鼾症的的治疗,其治愈率相似,疗效相近,两组间差异无统计学意义(P>0.05)。结论虽然两种术式均是安全、可靠和有效的手术,但由于鼻内镜下动力系统电动吸切器腺样体切除术存在着诸多优点,具有明显的先进性,将是腺样体肥大的理想手术方法。
[关键词]鼻内镜;鼻科动力系统;腺样体切除术
[中图分类号]R765.9
[文献标识码]B
[文章编号]2095-0616(2016)23-223-03
腺样体肥大是儿童常见病和多发病,常并扁桃体炎、慢性鼻窦炎和分泌性中耳炎,常引起儿童阻塞性呼吸暂停综合征,影响儿童的生长发育。因此,对确诊为腺样体肥大的患儿多施行腺样体切除术。传统的刮除术,由于是在盲视下操作,易误伤邻近组织和有腺样体残留,现已少采用。目前,多在鼻内镜直视下手术治疗。回顾我院2011年1月~2016年6月,在鼻内镜直视下采用鼻内镜下动力系统电动吸切器腺样体切除术和传统腺样体刮除术两种术式切除的240例腺样体肥大患儿的不同之处,观察术中出血量,手术时间以及患儿术后症状及体征的变化,探讨合理使用鼻内镜以及鼻内镜下腺样体手术的方法,现报道如下。
1.资料与方法
1.1一般资料
将收住院的240例腺样体肥大患儿,根据手术的方式分为两组:鼻内镜下电动吸切器吸切组(吸切组)和传统刮除组(刮除组);吸切组130例,其中男97例,女33例;年龄2~14岁,平均6岁;病程3个月~10年,平均28.8个月;刮除组110例,其中男82例,女28例;年龄3~14岁,平均6岁;病程5个月~10年,平均27.4个月。两组临床主要症状均为鼻塞、流脓涕和打鼾,有些患儿还伴有反复咳嗽、发热、听力下降等症状。术前经鼻内镜鼻咽部检查腺样体肥大,鼻咽部CT轴位像可见鼻咽后壁软组织增厚,气腔变形变窄,CT轴位像测量,腺样体指数≥0.70[2-3],两组一般资料有均衡性。
1.2手术方法
两组患儿均在全身麻醉下经口行鼻内镜下腺样体手术,首先用开口器暴露口咽部,再用2根细导尿管分别插入两侧鼻孔,从口腔拉出,将软腭向上牵拉,待充分暴露鼻咽部后相互绑扎固定,再用70。鼻内镜下经口观察腺样体。刮除组:在鼻内镜直视下分别用腺样体刮匙、黏膜切钳切除腺样体。吸切组:在鼻内镜直视下用美国产的美敦力动力系统XPS3000吸切器。两组均在鼻内镜的监视器下观察刮除和吸切过程,手术完整切除腺样体,若发现有残留组织,则一并切除,同时压迫止血,必要时用双极电凝止血。吸切组在吸切时要注意鼻咽顶壁和后鼻孔上部的腺样体组织,吸切过程中勿损伤椎前筋膜,在完整去除咽鼓管咽口后唇与侧壁之间的腺样体组织的同时,也要保护咽鼓管咽口后唇的完整性。术中观察无活动性出血后,去除软腭的固定和开口器,结束手术。
1.3术后处理与随访
术后用鼻内类固醇激素喷鼻3个月,伴鼻窦炎、分泌性中耳炎的患儿术后均予静脉滴注抗生素3d预防感染并加黏液促排剂治疗。术后随访3~6个月,评价鼻塞、鼻漏、打鼾及听力等症状的恢复情况,明确鼻窦炎、分泌性中耳炎、鼾症是否痊愈。
1.4统计学分析
应用SPSS 11.0统计软件,计量资料以(x±s)表示,采用t检验,计数资料比较采用x2检验,P<0.05为差异有统计学意义。
2.结果
两组共240例患儿腺样体切除手术均顺利完成,术中无一例伤及鼻咽部正常黏膜及咽鼓管圆枕,无黏膜撕脱及切除组织滑脱发生。
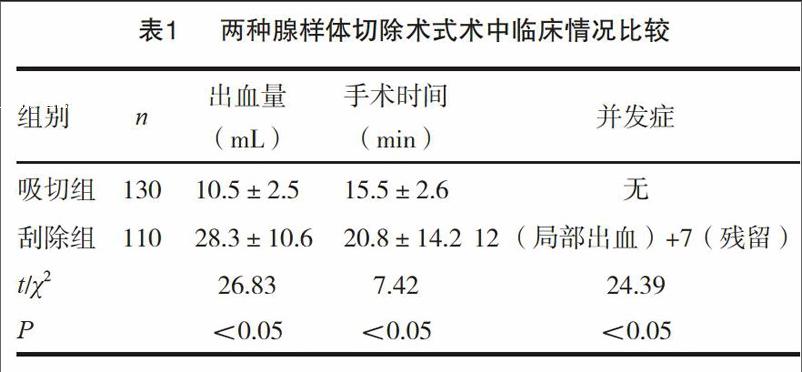
2.1两种腺样体切除术式术中临床情况比较
吸切组手术时间较短,术中出血量较少,刮除组12例术中出血较多,7例有少量残留。术中临床情况比较,两组比较差异有统计学意义(P<0.05)。见表1。
2.2两种腺样体切除术式患儿术后恢复情况比较
术后1~2d有涕中带血,后逐渐减少消失,术后3~6个月随访,用鼻内镜下或纤维鼻咽镜检查鼻咽部,240例患儿术后均无出血、粘连、咽鼓管口损伤和瘢痕、开放性鼻音以及饮水反流,鼻咽狭窄等手术并发症发生,刮除组110例中有7例患儿存在不同程度的腺样体组织残留,两组患儿术后夜间打鼾、鼻塞、鼻漏及听力等症状的恢复情况基本相似,两组间差异无统计学意义(P>0.05)。见表2。
3.讨论
腺样体位于鼻咽顶后壁中线处,是咽淋巴环内环的组成部分,正常生理情况下,6~7岁发育最大,10岁以后逐渐萎缩,成人后基本消失。腺样体肥大在儿童中的发病率为9.9%~29.2%,是兒童常见病,扁桃体Ⅲ。肿,腺样体肥大对儿童的生长发育有一定的影响,为儿童阻塞性睡眠呼吸暂停低通气综合征、儿童鼾症的主要原因,应视为手术指征,儿童较长病程的腺样体肥大不仅可影响小儿鼻腔、颌面的发育,还可引起中耳炎、鼻炎、鼻窦炎、咽炎等并发症,所以一旦确诊,应尽早施行腺样体切除术。传统的经口用刮匙行腺样体刮除术,由于设备条件要求低,手术操作简单、快捷,曾被广泛使用在临床。手术多在盲视下凭术者经验进行,若操作不当,易损伤咽鼓管圆枕致局部粘连,术后有病情复发、鼻咽部反流和术后出血及分泌性中耳炎等并发症;另外,若损伤周围血管造成出血,处理不当或不及时甚至可引起死亡严重并发症。近年来,随着鼻内镜显像系统迅速发展和动力切割系统的广泛应用,为腺样体切除手术提供了更好的手术器械和更加安全有效可行方法。
研究表明,相对传统的腺样体切除术而言,在鼻内镜直视下手术能同时分别经鼻腔和口腔途径看清腺样体在鼻咽部的情况,多角度定位腺样体与周围重要组织结构的关系。目前小儿腺样体肥大手术有多种方法,多在鼻内镜直视下进行。本研究240例接受腺样体肥大手术患儿,采用鼻内镜下动力系统电动吸切器腺样体切除术和传统腺样体刮除术两种手术方式,比较两种术式术中出血量和手术时间的差异,以及术后患儿鼻塞、鼻漏、夜间打鼾、听力等症状的恢复和腺样体残留等情况。结果显示:鼻内镜下动力系统电动吸切器切除术可精确和完整的切除腺体组织;同时也减少了术中出血及手术时间,与刮除组比较差异有统计学意义;两种腺样体切除术式患儿术后恢复情况比较,在打鼾、鼻塞、鼻漏、听力改善方面,疗效相近,其治愈率相似,两组间差异无统计学意义。
鼻内镜下动力系统电动吸切器腺样体切除术的优势在于,由于是在鼻内镜直视下手术,电动吸切器手术操作简单,连续切割操作使术野清晰,创面光滑,切除准确,操作迅速,既能避免损伤咽鼓管咽口、腺样体下方的纤维组织及软腭等,又能缩短手术时间,减少出血术后疼痛,术后恢复快。本研究130例电动吸切组和110例传统刮除组患儿手术,均没有意外的手术并发症发生。本研究虽提示鼻内镜下腺样体刮除术是安全、可靠和有效的手术。但随着鼻内镜显像系统及动力切割系统的迅速发展,鼻内镜下使用动力系统电动切割器切除肥大腺样体,由于存在着传统手术所不具备的诸多优点,将逐渐成为腺样体切除术的主要方法。
