不同类型主动脉夹层行胸主动脉腔内修复术治疗的疗效及安全性△
2023-09-16王同建韩淑芳胡毓洪刘士峰王志恒曹修祥
黄 晶,王同建,韩淑芳,胡毓洪,刘士峰,王志恒,曹修祥,王 军
解放军联勤保障部队第九六〇医院心血管外科,山东 济南 250012
主动脉夹层(aortic dissection,AD)是临床上较为常见的一种致命性主动脉危急重症,具有起病急、进展快、病死率高的特点,是由持续高压血流冲击损伤粥样硬化血管壁造成动脉中层内膜受损,进而形成的一个内膜破口,主动脉壁局部因血流冲击而分离,形成真腔与假腔,真假腔可经破口形成沟通或不沟通的病理状态[1]。AD可继发血管破裂或流入假腔的血流经破口回流入真腔,进而引起主动脉破裂、主动脉瓣反流、心脏压塞、脏器供血不足等严重并发症。临床多采用Stanford相关标准根据夹层累及范围将AD分为A型和B型,累及升主动脉的AD为A型,而起源于胸降主动脉但未累及升主动脉的AD为B型[2]。根据2014年欧洲心脏病学会(European Society of Cardiology,ESC)相关指南[3],复杂型TBAD包括以下几种情况:(1)持续、复发性疼痛;(2)存在药物难以控制的高血压;(3)早期出现主动脉扩张;(4)脏器血管灌注不良,下肢缺血;(5)有破裂征象;(6)血胸、纵隔血肿;(7)其他因素(假腔直径膨大);(8)原发破口位置特殊(如弓部大弯部);(9)逆撕到弓部的夹层。研究显示,未经治疗的急性B型主动脉夹层(type B aortic dissection,TBAD)的院内病死率为11%,而复杂型TBAD的病死率高达71%,接受内科治疗的复杂型TBAD患者的5年生存率也仅能达到60%[4]。药物保守治疗和外科手术是治疗复杂型TBAD的传统治疗方式,但保守治疗的疗效不佳,而外科手术治疗的创伤较大,住院病死率较高。90年代后兴起的胸主动脉腔内修复术(thoracic endovascular aortic repair,TEVAR)具有创伤小、并发症发生率低的优点,逐渐成为临床治疗复杂型TBAD的首选方案[5],但是,关于TEVAR对于复杂型与非复杂型TBAD的疗效差异报道较少,鉴于此,本研究旨在通过术后主动脉重塑、临床转归等方面来探讨TEVAR治疗复杂型与非复杂型TBAD的有效性与安全性,现报道如下。
1 资料与方法
1.1 一般资料
收集2020年1月至2021年1月解放军联勤保障部队第九六〇医院收治的TBAD患者的临床资料。纳入标准:年龄18~85岁;经计算机断层扫描血管成像(computer tomography angiography,CTA)或磁共振血管成像(magnetic resonance angiography,MRA)明确诊断为Stanford B型AD;主要破口位于胸主动脉;满足TEVAR 手术指征,即持续开放的原始内膜撕裂口,持续或反复性疼痛,血压难以控制,一侧或两侧股动脉/髂动脉无严重钙化、迂曲、狭窄或夹层;发病时间<7 d;主动脉明确为真假双腔改变;行TEVAR 治疗,手术前后的影像学资料完整。排除标准:主动脉不典型夹层,如穿透性溃疡、壁间血肿等;单纯动脉瘤、医源性夹层、外伤性夹层;未按规定随访。根据纳入与排除标准,最终共纳入84例TBAD患者,按照不同分型将其分为复杂组(n=24)与非复杂组(n=60)。两组患者性别、年龄、吸烟情况等临床特征比较,差异均无统计学意义(P>0.05)(表1),具有可比性。

表1 两组患者的临床特征
1.2 TEVAR 方法
术前行主动脉CTA以明确破口的大小、数目、位置、夹层累及范围等,确定主动脉近端锚定区,并对椎动脉、髂动脉、股动脉、根最大动脉的解剖情况进行观察、分析,保存影像学资料,拟定手术方案。将主动脉近端锚定区直径扩大5%~10%作为胸主动脉覆膜支架的近端直径,将胸主动脉段真腔直径与主动脉直径的比值作为支架远端直径,比值>0.3选择2~6 mm锥度支架,比值≤0.3选择8 mm锥度支架或限制性裸支架。手术在气管插管复合静脉麻醉下进行,切开右股总动脉(若右股总动脉受累则选取左股总动脉)入路。若夹层破口与左锁骨下动脉开口距离≤15 mm,或夹层真假腔难以辨认,但左锁骨下动脉开口未受累,则行左肱动脉穿刺造影。切开股动脉后置入6 F 短鞘,静脉注入0.8 mg/kg 肝素钠以静脉肝素化。在数字减影血管造影(digital subtraction angiography,DSA)指导下于下腔内置入导管导丝,确认导丝进入真腔后,对胸腹主动脉逐段进行造影,明确支架近远端的锚定区。引导自膨式覆膜支架到达锚定位置,将收缩压稳定在80~90 mmHg(1 mmHg=0.133 kPa)后,一手固定支架内鞘,一手将支架推出外鞘,支架膨开后迅速释放移植物,以封堵原发破口。造影确认支架远近端的锚定位置是否准确,病变是否被完全封闭,有无夹层隔绝、内漏等情况,确认无误后撤出导管导丝。术后使用药镇痛物、控制血压,无发热、白细胞过高者无需预防性应用抗生素。对于有动脉粥样硬化者,术后12 h 口服拜阿司匹林片,每天100 mg,服用3个月。术后3、6、12个月进行门诊复查、随访,随访内容包括临床症状问诊、血压控制情况、全主动脉及双侧髂动脉增强计算机断层扫描(computer tomography,CT)等。
1.3 观察指标
对比两组患者的支架使用情况。术前及术后24 h内各进行1次全主动脉薄层CT造影,测量气管分叉水平(D1)、覆膜支架远端水平(D2)、腹腔干动脉开口水平(D3)、肾动脉开口远端水平(D4)的动脉真腔短径,动脉真腔短径变化值(△D)为术后测值与术前测值之差。评估术后覆膜支架段T1、支架远端至腹腔干段T2、腹腔干以下段T3的假腔血栓化程度,包括完全通畅、部分血栓化、完全血栓化。通过动脉真腔短径变化、假腔血栓化程度来评估两组患者的动脉重塑情况。比较两组患者围手术期并发症发生率、随访期二次手术率。
1.4 统计学方法
应用SPSS 23.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 锁骨下动脉处理及支架使用情况的比较
复杂组患者完全遮挡左锁骨下动脉比例明显高于非复杂组患者,差异有统计学意义(P<0.01)。两组患者采用烟囱技术、转流手术比例及使用支架数量比较,差异均无统计学意义(P>0.05)。(表2)
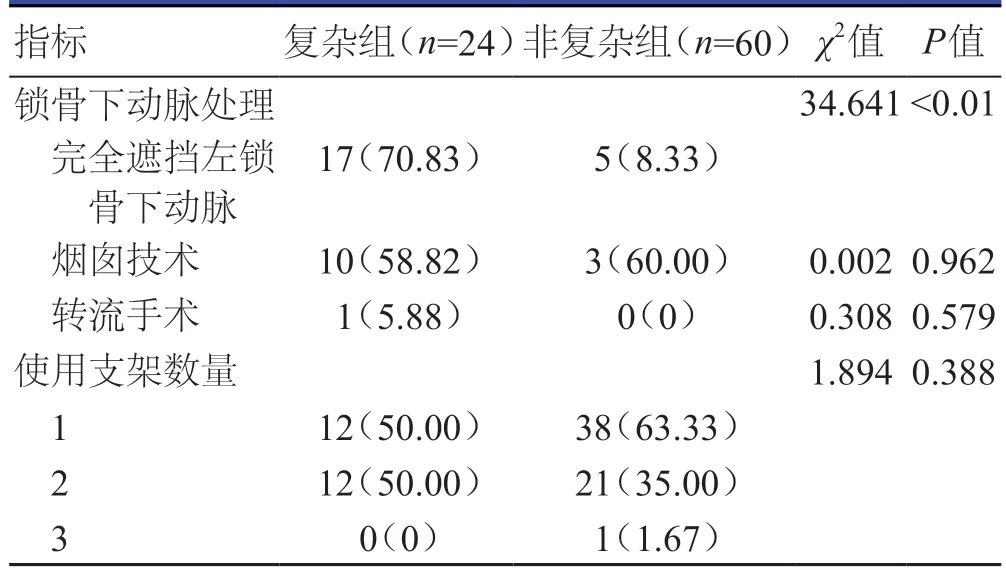
表2 两组患者锁骨下动脉处理及支架使用情况比较[n(%)]
2.2 动脉真腔短径变化值的比较
两组患者4个平面上的动脉真腔短径变化值比较,差异均无统计学意义(P>0.05)。(表3)
表3 两组患者动脉真腔短径变化值的比较(mm,±s)

表3 两组患者动脉真腔短径变化值的比较(mm,±s)
指标复杂组(n=24) 非复杂组(n=60) t值P值△D18.40±2.217.95±2.760.712 0.479△D25.45±1.984.97±2.300.897 0.372△D31.78±0.991.62±0.840.749 0.456△D40.65±0.070.60±0.121.911 0.060
2.3 假腔血栓化程度的比较
复杂组患者T1节段假腔完全血栓化比例低于非复杂组患者,差异有统计学意义(P<0.05)。两组患者T2、T3节段的假腔血栓化程度比较,差异均无统计学意义(P>0.05)。(表4)
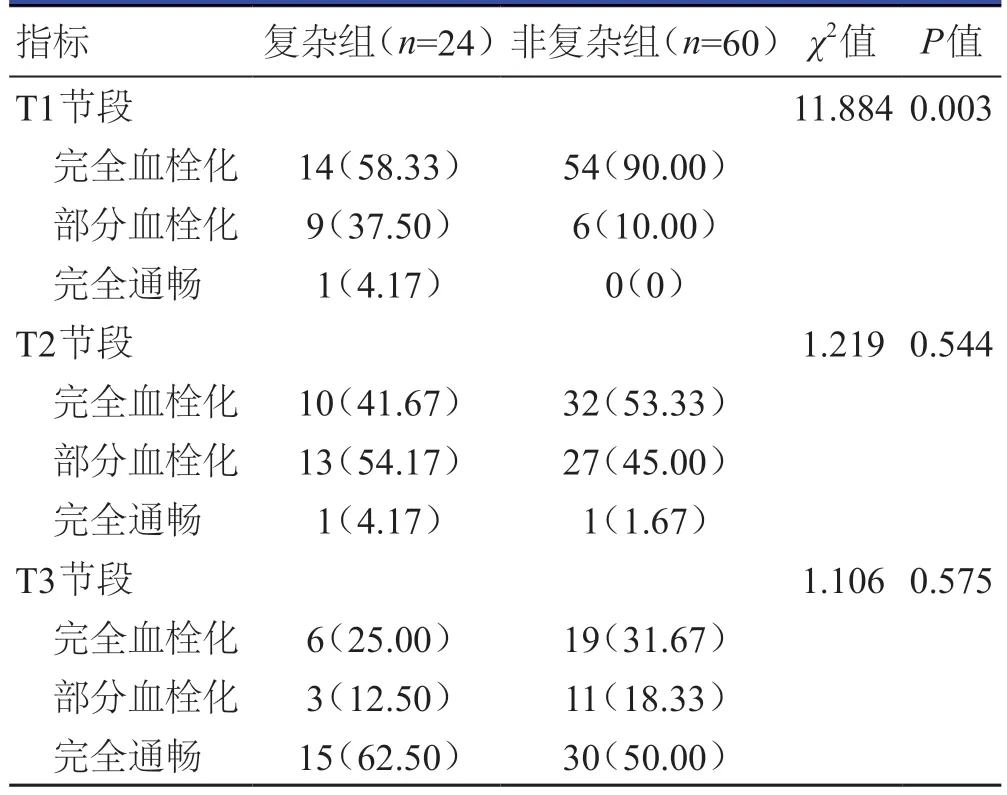
表4 两组患者术后的假腔血栓化程度比较[n(%)]
2.4 术后并发症发生情况的比较
术后,两组患者各并发症发生率比较,差异均无统计学意义(P>0.05)。(表5)

表5 两组患者术后并发症的发生情况[n(%)]
2.5 二次手术情况的比较
两组患者均随访12个月以上,平均(12.25±1.14)个月,随访期间,复杂组患者死亡1例,非复杂组死亡2例。复杂组1例患者在术后6个月因支架远端新发破口再次行TEVAR,二次手术率为4.17%(1/24);非复杂组1例患者在术后8个月因内漏行支架植入术,1例患者因支架远端新发破口再次行TEVAR,二次手术率为3.33%(2/60)。两组患者的二次手术率比较,差异无统计学意义(P>0.05)。
3 讨论
开放外科手术治疗AD 虽然有效,但术后有较高的并发症发生率及病死率,所以随着现代微创手术技术的发展,大部分的开放外科手术已逐步被腔内微创手术替代。TEVAR 作为一种微创手术,将其用于TBAD治疗后可降低开放手术相关并发症发生率及病死率。TEVAR 通过覆盖近端大面积破口来减少进入假腔的血液,避免其压力升高,阻止夹层进展,且TEVAR还能够促进假腔血栓形成,实现主动脉重构[6-7]。目前,复杂型TBAD首选TEVAR已获得了临床共识,但TEVAR 是否同样适用于非复杂型TBAD的治疗则存有争议。
国外研究显示,保守治疗是非复杂型TBAD的首选,多数患者经保守治疗可获得满意的短期效果[8]。易凡等[9]的研究显示,非复杂型TBAD患者保守治疗后的12个月生存率为80.65%,随访36个月的生存率则为29.03%。研究显示,TEVAR 与单纯药物治疗非复杂型TBAD的2年生存率、全因死亡率、夹层相关病死率接近,但TEVAR 组的动脉重构率比药物治疗组更高[10]。亦有研究指出,保守治疗非复杂型TBAD的远期动脉瘤性扩张率、主动脉破裂发生率偏高,远期因不良事件再次干预率超过40%[11]。由此可见,非复杂型TBAD经药物保守治疗可获得较为理想的短期效果,但远期效果不佳。由于中国的AD患者较为年轻,药物保守治疗远期发生主动脉扩张等不良事件的风险较高,所以中国对非复杂型TBAD的治疗策略有别于欧美国家,普遍主张行TEVAR 治疗[12]。本研究结果显示,两组患者下肢缺血、肾衰竭、一过性神经症状、穿刺口血肿发生率、围手术期病死率、随访期病死率及二次手术率比较,差异均无统计学意义,表明TEVAR在复杂型与非复杂型TBAD患者中均有较好的应用效果,对于有明确手术指征的TBAD患者行TEVAR可有效缓解患者的急性症状,配合支架植入可有效改善重要脏器缺血,获得较为满意的短中期生存率,这与周小彪等[13]的研究结果相符。
随着主动脉重塑概念的提出,越来越多的学者开始关注TEVAR术后主动脉重构对患者预后的正向影响,主动脉不同平面直径、面积变化可反映主动脉重塑情况,既往有研究将主动脉真腔与假腔的体积比描述主动脉重塑的形态学变化,即TEVAR 术后主动脉重塑过程体现为真腔体积逐渐增大而假腔体积逐渐缩小[14-15]。本研究利用不同平面真腔直径变化值和假腔血栓化程度来反映主动脉重塑,结果显示,两组患者△D1、△D2、△D3、△D4均为正值(即术后真腔扩大),且两组比较差异均无统计学意义,与李剑等[16]研究结果相符,说明无论是复杂型还是非复杂型TBAD,TEVAR 术后均能获得较好的主动脉重塑效果。研究显示,假腔部分血栓形成可对血液流出道发挥阻塞作用,使假腔内压力升高,进而引起动脉扩张[17]。本研究结果显示,两组患者支架远端至腹腔干节段、腹腔干以下节段的假腔血栓化程度未见明显差异,但复杂组患者支架覆盖节段的假腔完全血栓化比例低于非复杂组患者,而假腔部分血栓化占比高于非复杂组患者,分析原因可能为复杂组患者支架段真腔狭小较多,夹层撕裂较为复杂,容易造成支架尺寸测量不准而使假腔难以完全血栓化,进而影响动脉重塑水平[18-19],但两组患者围手术期并发症发生率、随访期病死率、二次手术率均未见明显差异,这表明复杂型TBAD行TEVAR 虽然在假腔局部血栓化程度方面不及非复杂型TBAD,但并未增加手术相关风险或近中期死亡风险[20]。
综上所述,TEVAR 治疗复杂型与非复杂型TBAD 均能获得较好的动脉重塑效果,二者的近中期生存率相似,TEVAR 是治疗复杂型与非复杂型TBAD 的理想手段。值得注意的是,TEVAR 治疗TBAD 要获得最佳的效果,有必要积极处理远端破口,以改善主动脉重塑,尽可能地达到假腔完全血栓化或消失,以降低远期动脉扩张的发生风险。
