足月顺产晚断脐对新生儿胆红素水平的影响分析
2022-07-21白伊
白 伊
(辽宁省健康产业集团抚矿总医院产一病房,辽宁 抚顺 113008)
脐带用于连接胎儿和胎盘,形状如绳索,脐带内血管由两条脐动脉及一条脐静脉组成,脐静脉沿胎儿腹壁内借助肝血窦、脐动脉连接胎儿主动脉,胎儿盘液与绒毛间隙内可以通过母体血液之间进行物质交换,承担着代谢废物和营养物质交换的功能,从而保障胎儿发育[1]。新生儿分娩后的断脐工作是产科重点问题,不同程度上影响新生儿的生长发育情况[2],简单又整洁地断脐措施能够快速促进新生儿自主血液的运行,并显著降低因母体血液细胞破坏而引起的新生儿黄疸等危险。近年来如何选择合适的脐带结扎时间节点仍是值得临床一线医师去认真思考的关键问题。在产科临床工作中,一般在胎儿娩出10 s内进行快速断脐,以预防新生儿高胆红素血症的问题。但在临床工作中发现,快速断脐情况下导致新生儿早期血红蛋白浓度出现明显下降,进而增加了新生儿风险,影响新生儿安全与健康情况[3]。所以,足月顺产娩出新生儿合适断脐时间一直存在争议性,需合理选择时间,以进一步保证新生儿的安全性。相对比快速断脐的不足,近年来产科中开始尝试进行晚断脐,发现新生儿血液中血红蛋白浓度升高,且有效预防了早期贫血风险[4]。基于此,本文就我院产科分娩的新生儿为例,总结足月顺产晚断脐对新生儿的影响。
1 资料与方法
1.1 一般资料 试验对象选自2018年5月至2019年8月足月顺产分娩的新生儿230例。纳入标准[5]:①足月分娩新生儿。②顺产。③经我院伦理委员会批准。④孕妇及家属签署知情同意书。排除标准:①孕妇存在妊娠性疾病。②产检胎儿有畸形等异常情况。③孕妇流产史>3次。随机对230例新生儿进行分组。对照组(n=115)新生儿中男、女比例为58∶57;孕妇孕周38~42周,平均孕周(40.5±1.5)周;新生儿出生体质量2.5~3.6 kg,平均体质量(3.43±0.30)kg;出生时Apgar评分8.6~9.9分,平均Apgar评分(9.30±0.30)分;喂养方式:母乳60例,奶粉55例。试验组(n=115)新生儿中男、女比例为59∶56;孕妇孕周39~42周,平均孕周(40.3±1.0)周;新生儿出生体质量2.6~3.7 kg,平均体质量(3.50±0.20)kg;出生时Apgar评分8.5~1.0分,平均评分(9.5±0.5)分;喂养方式:母乳62例,奶粉53例。对照组与试验组新生儿的性别、母亲孕周、出生时体征、出生时Apgar评分、喂养方式等基线资料比较,差异无统计学意义P>0.05,表示两组新生儿的基线资料均衡可比。
1.2 方法对照组采取快速断脐,即新生儿娩出10 s内断脐。试验组采取延迟断脐,即待新生儿娩出>30 s或脐动脉搏动消失后断脐。
取两把血管钳夹住脐带新生儿端、母体端位置,使用组织剪断脐,套圈结扎新生儿端脐带根部,根部上缘脐带合理保留(0.5 cm),以碘酒(10%)消毒脐带残端包扎,常规清理新生儿呼吸道[6]。
1.3 观察指标 记录并对比两组新生儿出生第1天、第3天血红蛋白(HB)、红细胞压积(HCT)水平、总胆红素(STB)水平(断脐后留取脐带血,产后第3天抽取新生儿足跟血化验)以及黄疸情况(生理性、病理性)。通过经皮胆红素检测仪对新生儿进行总胆红素检测,记录并对比两组新生儿总胆红素指标,观察出生第7天两组新生儿的黄疸发生率情况。新生儿黄疸的评价标准:①生理性黄疸评价标准:黄疸于产后2~3 d出现,5~7 d后开始缓慢消退;新生儿总胆红素指标升高≤5 mg/dL;产后1周总胆红素指标≤12.9 mg/dL[5]。②病理性黄疸:于新生儿产后24 h出现,可连续出现2周以上,经检测总胆红素每日可升高超过5 mg/dL;总胆红素1周指标超过12.9 mg/dL。黄疸发生率=(生理性黄疸+病理性黄疸)/总例数×100%。
1.4 统计学方法 观察指标结果数据基于SPSS 19.0软件包计算。新生儿黄疸情况发生率等一系列计数型指标以[n(%)]的形式描述,新生儿出生第1天、第3天HB、HCT、STB水平等一系列计量型指标以(±s)的形式描述,指标差异检验采用(χ2)和(t)值。P<0.05表示数据差异显著。
2 结 果
2.1 两组新生儿生理性、病理性黄疸情况对比 两组新生儿组间生理性、病理性黄疸发生差异无显著性,P>0.05。见表1。
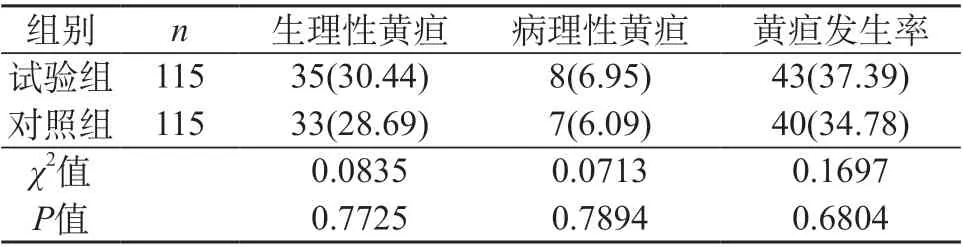
表1 两组新生儿生理性、病理性黄疸情况对比[n(%)]
2.2 两组新生儿观察指标水平变化对比 试验组新生儿出生第1天、第3天HB、HCT水平差异显著,P<0.05。而两组新生儿出生第1天、第3天STB水平差异无显著性,P>0.05。见表2。
表2 两组新生儿观察指标水平变化对比(±s,n=230)
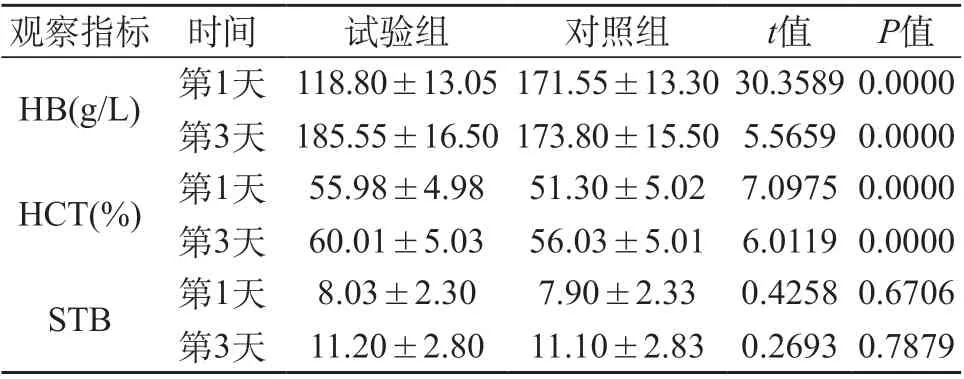
表2 两组新生儿观察指标水平变化对比(±s,n=230)
观察指标 时间 试验组 对照组 t值 P值HB(g/L) 第1天第3天0.0000 0.0000 HCT(%) 第1天第3天118.80±13.05 185.55±16.50 171.55±13.30 173.80±15.50 30.3589 5.5659 0.0000 0.0000 STB 第1天第3天55.98±4.98 60.01±5.03 51.30±5.02 56.03±5.01 7.0975 6.0119 0.6706 0.7879 8.03±2.30 11.20±2.80 7.90±2.33 11.10±2.83 0.4258 0.2693
3 讨 论
新生儿刚出生时与母亲仍通过脐带相连,新生儿可通过脐带完成营养、抗体输送,完成脐带结扎后才算真正与母亲彻底分开。脐带结扎是一项传统的医学技术,脐带结扎本身是胎儿正式成为新生儿的里程碑式标志。脐带结扎的时机选择,跟新生儿生命体征、母亲的实际情况、相关政策及脐带结扎实际操作有关,短期内可人为控制。随着新生儿学科进一步规范及发展,脐带结扎恰当时机的选择在世界范围内被广泛关注。目前临床常用的脐带结扎方式主要有两种,一种是早期脐带结扎(early cord clamping,ECC),另外一种为延迟脐带结扎(delayed cord clamping,DCC),过去全世界大多数医院产科均应用ECC方式。近几年,随着越来越多的研究发现,DCC方式可能对新生儿更有益,与ECC相比,DCC更具有优势。首先DCC能够明显增加新生儿自身血液循环的能力,提高新生儿铁元素的原始储备,减少新生儿缺铁性贫血的发生率;其次,DCC更有助于新生儿增强抵抗力,减少新生儿呼吸暂停综合征发生率,并且在一定程度上可减少新生儿并发症的发生。近年来由于DCC可显著降低早产儿并发症发生率,同时减少新生儿缺铁性贫血的发生,再加上其操作简单,价格低廉,已经逐渐获得国内外医疗机构的青睐。ECC通常指产妇分娩后5~15 s内医务人员对胎儿脐带进行结扎,该方法历史悠久,早在19世纪60年代医学界就有提倡,当时主流建议尽量及时处理第三产程,避免产后出血及胎盘滞留,同时也为妇产科医护人员节省工作时间,因此,ECC在过去一段时间内均获推崇,并被默认为是处理第三产程的一个必要过程[7]。有学者指出,ECC不仅可以节省时间,更能显著降低新生儿低温事件的发生率[8]。但也有医师认为,ECC在处理第三产程中只是一个无意识的附加行为,其本身并没有足够的生理科学依据,也没有足够的循证医学数据可以证明[9]。DCC技术最早是Eramus在1801年第1次提出,具体操作方式为医师或专业助产士将分娩后的新生儿放在低于产妇水平线15~20 cm距离,持续超过30 s后再予以脐带结扎,这种方式有利于帮助胎儿尽可能地将胎盘及脐带内残留的血液回流到自身,进而可以有效降低新生儿缺血缺氧引起的一系列并发症[10]。
胎儿血容量1/4~2/3存在于脐带以及胎盘循环中,至胎儿分娩前都用于维持胎儿生命,确保胎儿母体内健康发育。脐带为哺乳类动物所共有的特征,是连接胎儿及母亲体内胎盘的一种管状物,脐带内血管由两条脐动脉及一条脐静脉组成,胎儿在母亲子宫时主要借助脐带与胎盘沟通输送给氧,可以说脐带是胎儿能够正常生长发育以至形成新的独立生命体的唯一生命通道。脐带内的动脉负责帮忙胎儿运输代谢产物,而静脉则负责胎盘内营养物质传输。胎儿被母体分娩后,来自子宫内的压力瞬间解除,胎儿肺部开始独立扩张,帮助新生儿将中心静脉压下调。另一方面,因为胎儿被分娩出子宫后,子宫内体积瞬间缩小,其内收缩压会瞬间增大,这使胎盘内压力与新生儿脐带连接处有一定的压力差,便于胎盘及脐带中残余的血液回流到新生儿体内,脐带内残余的血流量对新生儿而言,可能至关重要。胎儿分娩后的一段时间胎盘仍存在母体内,为新生儿输送营养物质直至脐带剪断结扎。产科中新生儿断脐是主要护理项目,而快速断脐方法较为常用,为产妇第三产程的处理赢得了时间,从而减少了产妇产后出血风险,为新生儿复苏预留了更多时间,降低了新生儿胆红素水平。但是,快速断脐容易导致新生儿循环血容量不足,早断脐情况下可致部分血液浪费,易导致新生儿血容量过低,储存铁无法进入新生儿体内,在新生儿无法保证血液中足够铁供应的情况下,进而影响其早期生长发育[11]。对于胎龄为30周左右的早产儿来说,如果按ECC方案实施,可能会引起胎盘及脐带内约至少50%血液无法回输到新生儿体内,相当于早产儿110 mL/kg的血液流失,对早产儿可能造成致命影响。研究指出,胎盘及脐带内的血液一般都是在3 min内可以完整回流到新生儿血管中,并且主要为分娩后1 min内,大约占总回流血液的50%~70%。早产儿在被分娩后30~45 s内予以DCC,有助于新生儿增加血容量8%~24%,而剖宫产早产儿血容量可达到2~16 mL/kg,对顺产的早产儿而言,可有效增加血容量10~28 mL/kg。并且血液回流总量与新生儿及母亲体内和角度也有密切关系,正确位置应是新生儿低于母亲水平线15~20 cm,如果新生儿处于同一水平或者反而高于母亲水平线位置,则反而可能进一步加重新生儿的血容量缺失,造成相反后果。延迟断脐即于产后>30 s等情况下断脐,断脐时间的延长维持了胎盘中血液供给,从而进一步增加了新生儿血容量,胎盘生理供血中的储备铁规避了缺铁性贫血的发生风险,对新生儿免疫提高等方面有明显积极意义,进而保障了新生儿机体发育[12]。刘方等[13]研究指出,延迟断脐新生儿血液中血红蛋白的浓度升高明显,预防了早期新生儿贫血,未增加黄疸发生风险,对胆红素水平影响不明显。郭云云等[14]研究指出,DCC能够显著提升新生儿前负荷20%,增加其心排血量约20%。胡敏和盛伟松[15]研究指出,DCC可以明显提高新生儿尤其是早产儿娩出后48 h内的腔静脉血流量及心排血量。王冰等[16]研究指出,DCC可以提高新生儿血容量,同样可以改善新生儿脑灌注,进而有可能成为新生儿脑室出血的危险因素。不过最新研究指出,与ECC相比,DCC不仅没有增加新生儿脑出血发病率,相反应用DCC新生儿脑出血发病风险反而更低[17]。
本试验结果显示:延迟断脐的试验组新生儿出生第1天、第3天 HB、HCT水平高于快速断脐的对照组P<0.05,且组间STB水平以及黄疸发生率差异无显著性(P>0.05)。由此说明,延迟断脐可以进一步提高新生儿的安全性,降低了早期贫血发生风险,更符合新生儿断脐需求,保障了新生儿断脐后的成长发育。黄疸发生率比较无明显差异,分析原因可能是本研究纳入对象均为足月儿,其循环、消化及泌尿系统发育均较成熟,尽管DCC组新生儿娩出后接受了胎盘及脐带回流的残余血液,使其血管内红细胞浓度高于ECC新生儿,但足月儿可通过自身代谢分解,将多余的红细胞生理性破坏后采用胆红素的形式主动排出,因此能够有效调节体内胆红素指标水平,避免病理性黄疸的发生。如果新生儿为早产儿,因其自身黄疸发病率原本就颇高,因此脐带剪断的时间节点则需精细控制。此次试验结果和王晓琴等[18]研究结果有一致性,经不同断脐法后,晚断脐组新生儿3 d后足跟血血红蛋白水平(176.79±23.43)g/L,明显高于早断脐组(171.38±17.53)g/L,红细胞压积水平(53.53±8.36)g/L明显高于早断脐组(49.73±8.37)g/L,经统计学计算P<0.05。分析原因考虑新生儿娩出后,胎盘及脐带内仍留有约80 mL血液,该区域内的残留血液,经过娩出后新生儿与母亲子宫内生理性压力差,可重新进入新生儿自身的血液循环系统,填充其血容量,进而帮助改善其血液循环。如新生儿过早进行断脐,残留的血液就会白白丢失,新生儿本身就可能存在贫血,这一行为可能导致新生儿血容量进一步降低,并且,胎盘及脐带内存贮的铁离子也一并丢失,无法得到合理应用,进一步影响新生儿造血功能,进而引发新生儿缺铁性贫血,对新生儿后续的生长发育造成严重影响[19]。
综上所述,脐带与新生儿关系密切,断脐前为新生儿的发育提供了营养支持保障。对比快速断脐新生儿,延迟断脐新生儿血液中血红蛋白浓度升高明显,积极预防了新生儿早期贫血风险。但对胆红素水平影响并不明显。
