老年营养风险指数对慢性心肾综合征患者预后评估的价值分析
2021-08-29王君刘广一闫稳平田聪李文英徐继方
王君 刘广一 闫稳平 田聪 李文英 徐继方

摘 要:目的:探讨老年营养风险指数(GNRI)对慢性心肾综合征(CRS)患者预后评估的价值分析。方法:选择2017年9月—2019年6月间在我院就诊的83例慢性CRS患者作为研究对象,计算患者的GNRI,以患者随访1年期间是否发生心血管不良定义为预后不良。观察患者GNRI和其他临床资料与患者预后不良的关系。结果:不同预后患者GNRI指数存在统计学差异(P<0.05)。预后不良和预后良好患者性别、年龄、原发病和风险因素(冠心病、瓣膜病、扩张型心肌病、肺源性心脏病)等相比较差异均无统计学意义(P>0.05),预后不良组收缩压、舒张压、心功能分级、NT-proBNP、Scr、尿酸、CysC水平高于预后良好组(P<0.05),预后不良组体质量指数、GFR、LVEF、白蛋白均低于预后良好组(P<0.05)。多因素Logistic分析显示,中高营养风险是预后不良的风险因素(P<0.05),其他风险因素包括NT-proBNP、CysC(P<0.05),保护性因素包括LVEF(P<0.05)。结论:GNRI与CRS患者预后相关,在预测CRS患者预后方面具有重要价值,值得临床推广应用。
关键词:慢性心肾综合征;老年营养风险指数;营养不良;慢性心力衰竭
慢性心力衰竭(CHF)是各种心脏病患者就医的主要原因[1]。研究显示,心功能不全和肾脏损伤之间存在交互作用,CHF通过多种途径在心脏和肾脏之间相互影响导致肾功能不全[2]。心肾综合征(CRS)主要指心脏衰竭导致肾脏损害的病变,心力衰竭患者心输出量降低导致肾灌注量降低、肾素-血管紧张素-醛固酮和交感神经激活、炎症反应、氧化应激反应、血管内皮障碍等是CRS发病的重要病理生理机制[3]。CRS治疗时需要同时兼顾心脏和肾脏,控制心衰需要充分利尿,而体液减少低灌注易引起肾功能恶化,临床治疗困难,研究显示,CRS是CHF患者病死率、再次入院率的独立风险因素[4],探讨影响CRS预后的因素可对早期防治提供临床依据。研究表明,蛋白质能量消耗和营养不良在CHF和慢性肾脏病中均是常见并发症[5],营养管理对CHF和慢性肾脏病预后至关重要,但其与CRS预后的相关性较少见报道。营养管理的基本方法是通过营养筛查发现营养不良风险的患者,老年营养风险指数(GNRI)是评估项目包括血清白蛋白、体质量、身高等项目,是一種客观简单的营养评估工具[6]。已有研究显示,GNRI与CHF、慢性肾脏病等预后均存在相关性[7]。鉴于此,本研究观察了GNRI对CRS预后预测价值,现将结果报告如下。
1 资料与方法
1.1 一般资料
经医院伦理委员会批注,选择2017年9月—2019年6月间在我院就诊的CRS患者作为研究对象,纳入标准:①年龄≥60岁,性别不限;②符合Framinghan的CHF诊断标准,美国纽约心脏病协会(NYHA)分级≥Ⅱ级,肾小球滤过率(GFR)值<90 mL/min·1.73 m2,符合CRS的诊断标准[8];③CHF病程>6月,肾功能不全病程>3个月,且CHF病程出现于肾功能不全病程之前;④患者对研究知情并签署知情同意书。排除标准:恶性肿瘤、肝硬化、心脏起搏器或金属植入物患者;截肢患者;原发性肾脏疾病及外伤、肿瘤、感染、免疫性疾病等导致的肾功能衰竭;入院前6周内应用过肾毒性药物者;肾脏疾病病程先于CHF的患者;24 h出入院或拒绝必要项目检查者;精神疾病或认知功能障碍,不能正确理解研究内容者;拟纳入或已纳入其他临床研究者。共纳入患者83例,其中男47例、女36例;年龄60~84岁,平均年龄(72.03±8.19)岁,中位年龄71.5岁。
1.2 研究方法
所有患者均给予吸氧、治疗原发病、强心、利尿、扩血管等常规治疗,病情未得到控制者,可给予血液净化肾脏替代治疗,改善组织缺氧和心肾功能。所有患者均进行营养风险指数评估,采用Lorenz公式得出理想体质量:男性=身高-100-[(身高-150)/4]、女性=[身高-100-[(身高-150)/2.5]。GNRI=1.489×血清白蛋白+41.7(体质量/理想体质量),GNRI>98定义为无营养风险、92~98定义为低营养风险、82~91定义为中营养风险、<82定义为高营养风险[9]。患者入院后均常规行超声心动图检查,检测左室射血分数(LEVF),入院后抽取静脉血,检测血肌酐(Scr)、尿酸、胱抑素C(CysC)等肾功能指标及B型利钠肽前体(NT-proBNP)水平,计算患者的肾小球滤过率。对所有入选患者进行为1年的随访,以患者发生心血管不良事件定义为预后不良,包括急性心肌梗死、原有慢性心力衰竭急性发作、心源性休克、心源性猝死、严重肾功能衰竭死亡等。
1.3 统计学方法
采用SPSS 23.0进行统计学数据分析,计量资料采用率或百分比表示,采用均数±标准差表示,采用t检验,计数资料采用率或百分比表示,采用χ2检验,等级资料采用非参数秩和检验,多因素分析采用Logistic分析,P<0.05为差异有统计学意义。
2 结果与分析
2.1 患者GNRI和预后结果
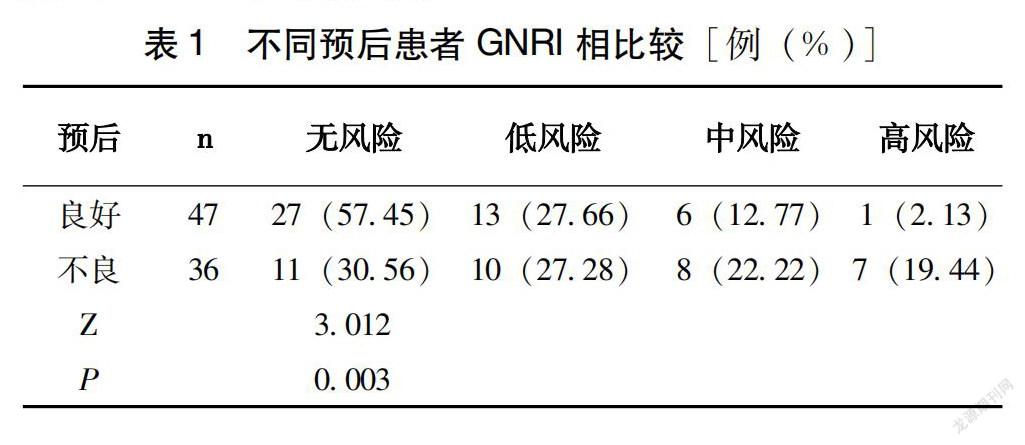
83例GNRI范围74.7~112.8、<82分8例82~91分14例,92~98分23例,>98分38例;无营养风险患者占45.78%,营养风险患者占54.21%,中高营养风险患者占26.51%。随访期间患者出现心源性死亡3例、严重肾功能衰竭死亡1例、急性心肌梗死9例、心源性休克9例、原有心力衰竭急性发作14例,终点事件发生率43.37%。不同预后患者GNRI指数存在统计学差异(P<0.05)(表1)。
2.2 不同预后患者其他临床指标相比较
预后不良和预后良好患者性别、年龄、原发病和风险因素(冠心病、瓣膜病、扩张型心肌病、肺源性心脏病)等相比较差异均无统计学意义(P>0.05),预后不良组收缩压、舒张压、心功能分级、NT-proBNP、Scr、尿酸、CysC水平高于预后良好组(P<0.05),预后不良组体质量指数、GFR、LVRF、白蛋白均低于预后良好组(P<0.05)(表2)。
2.3 GNRI和其他临床因素影响预后的多因素分析
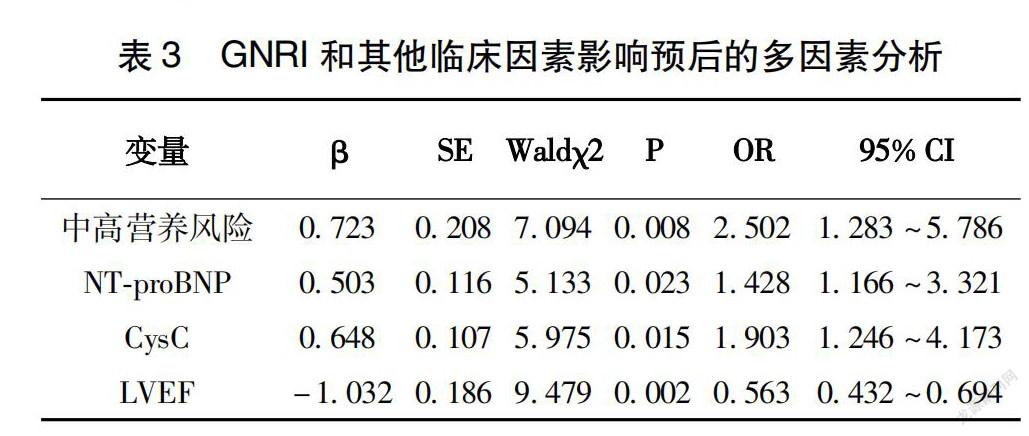
以是否预后不良为应变量,对单因素分析有意义的变量进行赋值,界值均采用ROC进行确定。赋值结果:GNRI:无营养风险=0、低营养风险=1、中高营养风险=2;体质量指数:<22.63 kg/m2=0、≥22.63 kg/m2=1;收缩压:<143 mmHg=0、≥143 mmHg=1;舒张压:<92 mmHg=0、≥92 mmHg=1;心功能分级:Ⅱ级=0、Ⅲ级=1、Ⅳ级=2;GFR:<52.7 mL/min·1.73 m2=0、≥52.7 mL/min·1.73 m2=1;NT-proBNP:<2.42 μg/L=0、≥2.42 μg/L=1;Scr:<152.03 μmol/L=0、≥152.03 μmol/L=1;尿酸:<405.83 μmol/L=0、≥405.83 μmol/L=1;CysC:<1.88 mg/L=0、≥1.88 mg/L=1;LVEF:<50.28%=0、≥50.28%=1;白蛋白:<31 g/L=0、≥32 g/L=1。将赋值后的自变量引入Logistic分析显示,中高营养风险是预后不良的风险因素,其他风险因素包括NT-proBNP、CysC,保护性因素包括LVEF(P<0.05)(表3)。
3 讨论
心脏通过泵出血液维持器官灌注,而肾脏则过滤血液并浓缩排除代谢废物,良好的心肾功能在调节体液平衡、代谢产物排泄和维持神经内分泌功能以维持体内平衡方面发挥重要作用。CRS是心脏和肾脏发生的双向功能障碍,文献报道,急性失代偿性心力衰竭患者肾功能恶化发生率为24%~45%,CHF患者中肾功能恶化发生率达45%~63%[10]。研究显示,CHF患者轻度肾功能下降即可导致心血管疾病风险和死亡率上升[11],与慢性心衰患者相比,CRS患者全因死亡率风险增加(OR=2.34,95%CI 2.20~2.50),肾功能损伤程度与死亡率风险相关(严重肾功能损伤:中等程度肾功能损伤风险比2.17∶1.59)。近年来,随着老龄化进程加速和生活方式功能,包括慢性心力衰竭在内心脏疾病发病率和发病人数呈升高趋势,CRS患者和死亡率明显升高,明确影响CRS预后因素对早期干预和改善CRS预后具有重要意义。
NT-proBNP是公認的诊断CHF的指标,心功能不全时心肌扩张刺激NT-proBNP快速释放入血,NT-proBNP通过肾小球滤清除,当GFR降低时,血浆NT-proBNP浓度相应增高。研究显示,CRS患者心功能衰竭NT-proBNP水平升高,肾功能衰竭进促使NT-proBNP水平进一步升高,高水平NT-proBNP与CRS患者心血管不良事件和心源性猝死显著相关[12]。CysC反应肾小球流过功能,评估肾功能较传统的肌酐更为敏感,CRS患者CysC升高与肾功能损伤程度相关,心衰越重,肾功能损伤越严重,CysC升高越明显,研究显示,CysC独立于年龄、性别等因素预测CRS心血管事件发生的价值优于Scr[13]。LVEF反映有功能心肌细胞的收缩能力和数量,LVEF降低说明有功能心肌纤维越少,心肌收缩能力差,CHF患者的预后越差[14]。本研究结果显示,NT-proBNP、CysC是CRS预后不良的风险因素,LVEF是CRS的预后不良的保护性因素,与上述研究一致。
本研究发现,GNRI评分评估的营养不良与CRS患者预后不良独立相关,与低或无营养相关风险患者相比较,中高风险CRS患者预后不良风险明显增加,支持GNRI作为CRS预后不良的预测因素。既往研究显示,营养不良是CHF患者不良临床结局的关键因素之一[15],不同研究显示,营养相关因素包括体质量指数、血清白蛋白、总胆固醇等与慢性心力衰竭长期死亡率存在相关性。研究显示,CRS患者存在肠道水肿、营养吸收障碍、压食等低营养摄入状态,患者静息代谢率增加和心脏对能量与营养需求增加,合成代谢和分解代谢之间平衡失调,随着病程进展,逐渐出现消瘦、乏力、运动耐量下降,呈现恶病质状态[16]。在临床观察性研究的试验队列中,观察到体质量减轻5%~6%或更高常预示心衰患者生存率恶化[17]。因此需要密切监测和评估CRS患者的营养状态。临床常用的营养不良及营养风险评估方法有主观全面评估、营养不良-炎症评分、营养风险筛查2002等方式,但上述方式具有一定主观性,常存在评估者间误差,不适用作为CRS长期营养状态的监测,近年来GNRI在心力衰竭和肾功能损伤患者中的应用价值得到重视。
GNRI是在NRI基础上发展而来的,NRI包括体质量指数和白蛋白2个指标。恶病质的诊断标准包括潜在疾病情况下,体质量≤12个月减轻≥5%,肌力下降、疲劳、厌食、低脂肪体质量指数或生化指标异常(包括C反应蛋白和白细胞介素-6增加、贫血、低白蛋白血症等)。GNNRI指标包括体质量指数和白蛋白2个关键指标[18]。研究显示,高BMI对慢性心力衰竭和急性心力衰竭均有保护作用,而低BMI对慢性心衰和急性心衰患者均有不利影响CHF和CRS体质量减轻与心脏恶病质相关[19]。血清低白蛋白是慢性心力衰竭和慢性肾功能衰竭预后的常用指标,血清白蛋白水平与病死率呈反比。但体质量指数和入院白蛋白水平在ESCAPE研究中未显示对不良预后的预测价值[20]。研究显示,血清白蛋白水平受全身水肿的体质量增加、肝次血、肾功能不全和炎症等影响,而体质量受液体状态的影响[21],因此单纯测量白蛋白、体质量或体质量指数不适用于CRS的营养评估。GNRI是白蛋白和体质量指数的综合指数,可使体液状态的影响降低至最小化,与血清白蛋白和体质量指数相比较,GNRI更倾向于稳态。本研究结果显示,通过Logistic分析平衡各种因素后,白蛋白水平对CRS患者预后不存在独立相关,而GNRI筛查中高营养风险是CRS的风险因素,进一步说明在CRS患者营养状态评估中,单纯采用体质量指数和白蛋白,GNRI进行营养筛查有助于预测CRS患者的预后。
綜上所述,本研究结果显示,GNRI与CRS患者预后相关,在预测CRS患者预后方面具有重要价值,值得临床推广应用。◇
参考文献
[1]Niu W,Yang H,Lu C.The relationship between serum uric acid and cognitive function in patients with chronic heart failure[J]. BMC Cardiovasc Disord,2020,20(1):381.
[2]Leite AM,et al.Acute Cardiorenal Syndrome:Which Diagnostic Criterion to Use And What is its Importance for Prognosis?.Síndrome Cardiorrenal Aguda:Qual Critério Diagnóstico Utilizar e sua Importancia para o Prognóstico?[J]. Arq Bras Cardiol,2020,115(1):127-133.
[3]Makmettakul S,et al.Cardiorenal syndrome in thalassemia patients[J]. BMC Nephrol,2020,21(1):325.
[4]Apetrii M,et al.A brand-new cardiorenal syndrome in the COVID-19 setting[J]. Clin Kidney J,2020,13(3):291-296.
[5]Wang J,et al.New insights into the pathophysiological mechanisms underlying cardiorenal syndrome[J]. Aging (Albany NY),2020,12(12):12422-12431.
[6]Jia Z,El Moheb M,Nordestgaard A,et al.The Geriatric Nutritional Risk Index is a powerful predictor of adverse outcome in the elderly emergency surgery patient[J]. J Trauma Acute Care Surg,2020,89(2):397-404.
[7]Hirose S,Miyazaki S,Yatsu S,et al.Impact of the Geriatric Nutritional Risk Index on In-Hospital Mortality and Length of Hospitalization in Patients with Acute Decompensated Heart Failure with Preserved or Reduced Ejection Fraction[J]. J Clin Med,2020,9(4):1169.
[8]Savira F,Magaye R,Liew D,et al.Cardiorenal syndrome:Multi-organ dysfunction involving the heart,kidney and vasculature[J]. Br J Pharmacol,2020,177(13):2906-2922.
[9]Yamada S,Yamamoto S,Fukuma S,et al.Geriatric Nutritional Risk Index (GNRI)and Creatinine Index Equally Predict the Risk of Mortality in Hemodialysis Patients:J-DOPPS[J]. Sci Rep,2020,10(1):5756.
[10]Wang Y,Liang Y,Zhao W,et al.Circulating miRNA-21 as a diagnostic biomarker in elderly patients with type 2 cardiorenal syndrome[J]. Sci Rep,2020,10(1):4894.
[11]Tharaux PL.Histamine provides an original vista on cardiorenal syndrome[J]. Proc Natl Acad Sci USA,2020,117(11):5550-5552.
[12]Ishigami J,Cowan LT,Demmer RT,et al.Incident Hospitalization with Major Cardiovascular Diseases and Subsequent Risk of ESKD:Implications for Cardiorenal Syndrome[J]. J Am Soc Nephrol,2020,31(2):405-414.
[13]Taguchi K,Elias BC,Brooks CR,et al.Uremic Toxin-Targeting as a Therapeutic Strategy for Preventing Cardiorenal Syndrome[J]. Circ J,2019,84(1):2-8.
[14]Shah KS,Fang JC.Treating the Cardiorenal Syndrome:A Sledgehammer for a Needle's Work?[J]. J Card Fail,2019,25(11):935-936.
[15]Nakamura T,Matsumoto M,Haraguchi Y,et al.Prognostic impact of malnutrition assessed using geriatric nutritional risk index in patients aged ?80 years with heart failure[J]. Eur J Cardiovasc Nurs,2020,19(2):172-177.
[16]Banerjee S,Radak T.Association between food insecurity,cardiorenal syndrome and all-cause mortality among low-income adults[J]. Nutr Health,2019,25(4):245-252.
[17]Shah R,Gayat E,Januzzi JL Jr,et al.Body mass index and mortality in acutely decompensated heart failure across the world:a global obesity paradox[J]. J Am Coll Cardiol,2014,63(8):778-785.
[18]Nishi I,Seo Y,Hamada-Harimura Y,et al.Geriatric nutritional risk index predicts all-cause deaths in heart failure with preserved ejection fraction[J]. ESC Heart Fail,2019,6(2):396-405.
[19]Minamisawa M,et al.Geriatric Nutritional Risk Index Predicts Cardiovascular Events in Patients at Risk for Heart Failure[J]. Circ J,2018,82(6):1614-1622.
[20]Sargento L,et al.Geriatric nutritional risk index as a nutritional and survival risk assessment tool in stable outpatients with systolic heart failure[J]. Nutr Metab Cardiovasc Dis,2017,27(5):430-437.
[21]Mitani Y,et al.Relationship between functional independence measure and geriatric nutritional risk index in pneumonia patients in long-term nursing care facilities[J]. Geriatr Gerontol Int,2017,17(10):1617-1622.
Value of Geriatric Nutritional Risk Index in Prognosis Evaluation of Patients with Chronic Cardiorenal Syndrome
WANG Jun,LIU Guang-yi,YAN Wen-ping,TIAN Cong,LI Wen-ying,XU Ji-fang
(Department of Cardiology,Langfang Hospital of Traditional Chinese Medicine of Hebei Province,Langfang 065000,China)
Abstract:Objective To investigate the value of geriatric nutritional risk index (GNRI)in evaluating the prognosis of patients with chronic cardiorenal syndrome (CRS).Method Totally 83 patients with chronic CRS from September 2017 to June 2019 in our hospital were selected as the research objects,and their GNRI was calculated.Adverse prognosis was defined as whether the patients had cardiovascular adverse events during one year follow-up.The relationship between GNRI and other clinical datas and poor prognosis was observed.Result There were significant differences in GNRI index among different prognosis patients (P<0.05).There were no significant differences in gender,age,primary disease and risk factors (coronary heart disease,valvular disease,dilated cardiomyopathy,pulmonary heart disease)between poor and good prognosis patients (P>0.05).Systolic blood pressure,diastolic blood pressure,cardiac function classification,NT proBNP,SCR,uric acid,CysC levels in poor prognosis group were higher than those in good prognosis group (P<0.05),and body mass index,GFR,LVEF and albumin in poor prognosis group were lower than those in good prognosis group (P<0.05).Multivariate logistic analysis showed that medium and high nutritional risk was the risk factor of poor prognosis (P<0.05),other risk factors included NT proBNP and CysC (P<0.05),and protective factors included LVEF (P<0.05).Conclusion GNRI is related to the prognosis of CRS patients,and it has important value in predicting the prognosis of CRS patients,which is worthy of clinical application.
Keywords:chronic cardiorenal syndrome(CRS);geriatric nutritional risk index(GNRI);malnutrition;chronic heart failure(CHF)