吞咽功能障碍训练配合构音障碍训练对脑卒中后吞咽障碍的康复效果
2021-04-02王彦钊韩洪燕房铭侯可强
王彦钊 韩洪燕 房铭 侯可强
黄岛区中医医院康复科,青岛 266500
脑卒中是指脑部的血管突发破裂或因脑血液供应障碍诱发脑部病变而致成脑组织损伤的一种疾病,该病常发于老年人群[1]。相关资料显示,脑卒中的发病率、病死率均较高,且致病原因多与血管危险因素、不良生活习惯等因素有关[2]。吞咽障碍是脑卒中常见的一种并发症状,发生时可引起患者机体肺部感染及营养不良,严重时可造成患者窒息,从而增加了脑卒中患者的致残率和病死率[3]。故改善患者的吞咽功能、促进患者构音的提高成为训练的重点。吞咽功能障碍训练包括基础训练及摄食训练,利于患者吞咽障碍的改善;而构音障碍训练主要对喉、腭、腭咽区、舌体、唇等进行训练,利于患者呼吸、语音及面部肌肉运动的提高[4-5]。基于此,本研究探讨吞咽功能障碍训练配合构音障碍训练对脑卒中后吞咽障碍的康复治疗疗效,以期为临床治疗提供参考。
1 资料与方法
1.1 一般资料 选取2018 年9 月至2019 年9 月于本院进行住院治疗的脑卒中后吞咽障碍的患者78 例为研究对象。病例纳入标准:⑴符合《中国脑卒中康复治疗指南 2011 版》[6]诊断标准,且经头颅 CT 和/或 MRI 确诊为脑卒中伴吞咽障碍者;⑵临床症状伴饮水呛咳、吞咽困难、构音障碍等;⑶临床资料完整,患者及家属均知情同意。排除标准:⑴严重心、肝、肾等功能障碍;⑵合并有脑动静脉畸形、脑出血、脑梗死疾病者;⑶合并有全身性感染性疾病者;⑷口腔疾病者;⑸完全性失语者;⑹有智力或精神障碍不能配合本研究者。研究组男20 例,女19 例,年龄(65.39±5.26)岁(55~76 岁);体质量指数(body mass index,BMI)(23.39±3.08)kg/m2(18~28 kg/m2)。对照组男22,女17 例,年龄(65.12±5.05)岁(54~78 岁);BMI(23.58±3.34)kg/m2(18~27 kg/m2)。两组一般资料比较,差异无统计学意义(均P>0.05)。本研究征得本院医学伦理委员会批准,受试者均知情同意。
1.2 方法
1.2.1 对照组 行常规康复训练。治疗期间进行生命体征监测,给予患者常规训练指导,其中包括咽喉吞咽训练,口唇舌强化肌肉训练,呼吸、屏气及发声训练,摄食训练及日常按摩训练等,并给予患者常规脑卒中药物治疗。
1.2.2 研究组 吞咽功能障碍训练配合构音障碍训练。
1.2.2.1 吞咽功能障碍训练 ⑴基础吞咽训练。①冷刺激训练:使用经消毒处理的棉棒蘸取少许冰水,刺激软腭、咽喉等部位,并进行空吞咽训练。②屏气、发声运动:护理人员指导患者双手往下推压床面进行屏气动作,后突然松手,打开声门,进行呼气发声,该训练每日可反复练习。③颈部活动训练:向上抬高喉部,并进行上下左右运动,促进颈部肌肉增强,提高患者咽下反射。④口唇、舌肌训练:在护理人员配合下,借助手、冰块缓慢打开患者唇部,后进行闭合-打开反复训练;同时患者张口后指导其舌胎前后伸缩、左右摆动训练。⑤呼吸道训练:首先进行吸气、呼气运动,防止患者误咽;其次进行咳出训练,以排出患者气管中的异物。以上训练分别于早、中、晚各1次,每次15 min。⑵摄食训练。①进食体位:仰卧位患者靠背抬高约30°,偏瘫侧使用枕头垫起,头部微侧,喂食者位于患者健侧,促进食物向舌根推送,防止食物反流等;侧卧方向为健侧,床头稍抬高30°,进食后食物多集中于健侧口腔,降低偏瘫侧食物残留;坐位需根据患者身体情况进行,坐位患者头部前屈,躯干尽量挺直进行进食。进食体位可根据患者具体病情选择合适方向进食。②食物选择:吞咽障碍患者前期多以流质食物为主,食物密度以较均匀、有适当粘性、不易松散等为主,如:水果泥、蔬菜泥、鸡蛋羹、牛奶等。③进食口量:进食前先进行几次口吞咽训练,进食口量初期宜小口(3~5 ml),待逐渐康复后,适当增加进食口量。同时喂食时,应选择金属勺,待每次食物完全咽下后,再进行喂食。
1.2.2.2 构音障碍训练 ⑴下颌训练:指导患者尽可能张大嘴,降低下颌,然后闭合。缓慢进行5 次后,逐渐加快张嘴-闭合的速度,但同时保持上下颌较大范围运动。⑵唇舌训练:首先,指导患者双唇撅起-收拢动作,重复5 次后,进行压舌训练。其次,尽可能鼓大两腮,数秒后排气,促进爆破音发出。然后指导患者舌伸出-缩回-上卷-下卷训练,重复5 次后,逐渐加快速度。最后指导患者舌尖伸出,由一侧口角向另一侧移动,借助压舌板进行抗阻。⑶构音训练:指导患者进行发音训练,上下唇自然闭拢进行/b/p/m/发音;上齿抵下唇内侧进行/f/发音;舌尖前端抵下齿背后进行/z/c/s/发音;舌尖抵上齿龈处进行/d/t/n/l/发音;舌面喉部隆起,抵在硬腭喉部进行/g/k/h/发音。待患者基本音素发音较为清晰后,进行组音节发音训练,组音节先从双音节开始,后逐渐转变为多音节,再转为字、词、句到文章训练。发音训练每天1次,每次至少30 min。
1.3 观察指标及评判标准
1.3.1 治疗疗效 ⑴显效:吞咽障碍基本好转,洼田饮水1 分,VFSS>10 分;⑵有效:吞咽障碍有所好转,洼田饮水2分,VFSS为轻度;⑶无效:吞咽障碍未改善,洼田饮水≥3分,VFSS为中重度。
1.3.2 洼田饮水测试 对两组患者治疗前及治疗1周、2周及4周后吞咽能力进行测试。患者采取正端坐姿,记录喝下30 ml温水所花的时间及咳呛情况。评分越高,表示吞咽障碍越严重。洼田饮水评分测定具体见表1。

表1 洼田饮水评分测定
1.3.3 吞咽X 线电视透视检查(VFSS)评分 通过X 线及多功能数字肠胃机动态观察患者吞咽含泛影葡胺的流质食物的过程,以便了解患者吞咽功能障碍于体位、食物性质的关系。评判标准:轻度7~9 分;中度2~3 分;重度0~1分。
1.3.4 功能性经口摄食量表(Functional Oral Intake Scale,FOIS) 总分为7分,分数越高,表示吞咽功能越好。
1.3.5 神经功能 采用美国国立卫生院神经功能缺损评分(National Institutes of Health Neurological Deficiency Score,NIHSS)对患者神经功能受损情况进行评估。NIHSS量表共含15项内容,总分为42分,得分越高,神经功能受损越严重。
1.4 统计学处理 所有数据处理均利用SPSS 22.0 统计软件进行处理,计数资料用n(%)表示,两组一般资料比较行独立样本χ2检验;符合正态分布的计量资料用(±s)表示,两组不同时间点计量资料比较采用重复测量方差分析。P<0.05为差异有统计学意义。
2 结 果
2.1 两组一般资料比较 研究组、对照组性别、年龄、BMI、脑卒中类型及偏瘫部位等资料比较,差异均无统计学意义(均P<0.05)。见表2。
2.2 研究组、对照组治疗疗效比较 研究组治疗总有效率为89.74%,对照组为69.23%(P<0.05)。见表3。
表2 两组一般资料比较(n=39)
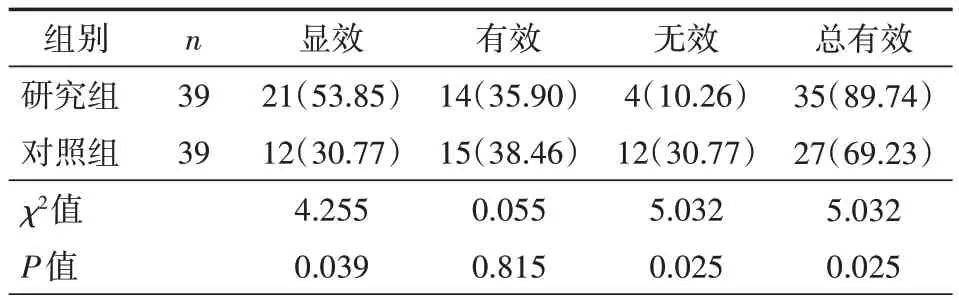
表3 研究组、对照组治疗疗效比较[n(%)]
2.3 研究组、对照组不同时点洼田饮水、VFSS、FOIS评分比较 研究组、对照组治疗后不同时点洼田饮水评分不断降低(均P<0.05),VFSS、FOIS 评分不断升高(均P<0.05),且研究组在治疗1、2、4 周洼田饮水评分均小于对照组(均P<0.05),VFSS、FOIS 评分均高于对照组,差异具有统计学意义(均P<0.05)。见表4。
表4 两组治疗后不同时点洼田饮水评分VFSS、FOIS评分比较(n=39,±s,分)

表4 两组治疗后不同时点洼田饮水评分VFSS、FOIS评分比较(n=39,±s,分)
注:与对照组比较,aP<0.05;与治疗前比较,bP<0.05;与治疗1周比较,cP<0.05;与治疗2周比较,dP<0.05
指标洼田饮水VFSS评分FOIS评分组别研究组对照组F值P值研究组对照组F值P值研究组对照组F值P值治疗前4.39±0.57 4.48±0.50 F时点=1 806.954、F交互=40.221、F组间=35.900 P时点<0.001、P交互<0.001、P组间<0.001 2.95±0.57 3.04±0.65 F时点=2 799.592、F交互=73.912、F组间=33.970 P时点<0.001、P交互<0.001、P组间<0.001 1.56±0.46 1.57±0.47 F时点=817.307、F交互=26.110、F组间=23.516 P时点<0.001、P交互<0.001、P组间<0.001治疗1周3.10±0.62ab 3.74±0.77b 4.20±0.75ab 3.25±0.75 2.61±0.76ab 2.09±0.68b治疗2周2.21±0.56abc 2.92±0.64bc 6.51±0.90abc 5.46±0.85bc 3.77±0.90abc 2.94±0.86bc治疗4周1.21±0.36abcd 2.18±0.59bcd 8.81±1.12abcd 7.08±0.97bcd 5.26±1.14abcd 4.13±0.92bcd
2.4 两组干预后不同时点NHISS 评分比较 研究组、对照组治疗后不同时点NHISS 评分均有不同程度的降低(均P<0.05),且研究组在治疗1、2、4 周NHISS 评分均低于对照组(均P<0.05)。见表5。
表5 两组治疗后不同时点NHISS评分比较(±s,分)

表5 两组治疗后不同时点NHISS评分比较(±s,分)
注:与对照组比较,aP<0.05;与治疗前比较,bP<0.05;与治疗1周比较,cP<0.05;与治疗2周比较,dP<0.05
组别研究组对照组F值P值n 39 39治疗前30.59±4.24 31.26±4.09 F时点=1 070.259、F交互=21.432、F组间=28.475 P时点<0.001、P交互<0.001、P组间<0.001治疗1周26.13±3.26ab 29.52±3.26治疗2周20.60±2.65abc 24.25±3.40bc治疗4周16.59±1.80abcd 21.10±2.32bcd
3 讨 论
研究指出,吞咽障碍在脑卒中患者中的发生率为30%~45%,其多由舌咽、舌咽下神经核、核下损伤及皮质脑损伤等原因造成,发生后多表现为舌肌瘫痪、感觉功能丧失及唇面部肌肉障碍等,可严重影响患者进食及吞咽[7]。吞咽障碍后,患者的舌与硬腭之间不能形成封闭的腔,易造成食物误吸、咳呛等现象,从而引发肺炎等并发症,影响患者预后。据文献报道,机体神经系统可塑性极强,其神经功能可进行内在调节剂代偿,且外在神经方式的训练可加快受损神经的重建及恢复,因此在吞咽功能受损后,改善患者舌肌状态、加强患者的感觉及神经功能训练成为治疗的关键点[8]。目前,临床上关于脑卒中后吞咽障碍的治疗方案多样,但以吞咽功能障碍训练配合构音障碍训练为主的治疗研究报道尚少。
吞咽功能障碍训练为吞咽障碍患者治疗行之有效的方法。其主要包括基础训练及摄食训练,并从患者面部、口腔肌肉、舌部运动、摄食能力及摄入能力等各方面进行针对性训练,从而有效刺激对外感觉器,改善患者残存舌咽、舌下、迷走等神经的反射,并将其作用于脑部,提高吞咽中枢的重塑,促进了脑卒中吞咽障碍患者神经功能的康复[9-10]。吞咽功能障碍训练根据患者的具体病情进行体位、进食量及食物调整,早期摄食量以少为主,摄食食物以均匀且有粘性为主,后期逐步改善,从而提高患者的吞咽适应能力,并降低患者进食过程中误吸、咳呛的发生,利于患者预后的改善。已有较多研究指出,吞咽障碍患者多伴有构音障碍,其致病原因多与构音相关组织(咽、喉、舌、腭)的运动障碍有关,临床上多表现为面部肌肉、舌部伸缩、腭运动范围及速度的大幅度下降、咽部反射功能降低等[11-12]。这些表现均可进一步影响患者进食时的咀嚼及吞咽,造成流涎,并影响患者的言语功能,从而导致患者的发音过于急促紧凑、语调过低、音量单一、重音丧失等[13]。而构音障碍训练指导患者下颌、唇舌、咽喉逐个训练,有效促进了患者呼气、吸气、面部肌肉、肌张力与神经之间的协调,进而逐渐纠正患者言语急促、发音不清等问题[14]。本研究中,吞咽功能结合构音功能训练组患者的治疗总有效率明显高于常规训练组患者,且在治疗后1、2、4周后洼田饮水、NHISS评分显著低于常规治疗组,VFSS、FOIS 评分明显高于常规训练治疗组;提示吞咽功能结合构音功能训练能有效促进脑卒中后吞咽功能障碍患者吞咽功能的重建与恢复,利于反射灵活性及言语功能的提高,并对患者肌肉萎缩的预防及机体微循环的促进具有重要作用,利于神经功能的恢复。
综上所述,吞咽功能障碍训练配合构音障碍训练可有效促进脑卒中后吞咽障碍患者的吞咽功能重建,利于患者言语功能恢复,且对患者神经功能的恢复具有积极作用。
