体外受精鲜胚移植患者妊娠结局的预测因素研究
2020-05-28茅彩萍吕金星周卫琴
王 楠,茅彩萍,吕金星,周卫琴,夏 飞
(苏州大学附属第一医院,江苏 苏州 215006)
不孕症是一种影响育龄夫妇身心健康和家庭稳定的疾病,在世界范围内的发病率为10%~15%[1]。体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVFET)是目前治疗不孕症的最有效方法之一。胚胎的着床与继续妊娠与子宫内膜容受性、胚胎质量和激素水平密切相关。虽然胚胎培养技术和子宫内膜容受性评估技术取得进步,但是临床妊娠率却并不理想。因此,早期预测妊娠结局可以有效缓和患者紧张情绪,并有利于制定进一步诊疗方案。
为了更早、更精确预测临床妊娠结局,本研究通过检测不同时期血清性激素水平,运用t检验、Logistic回归和受试者工作曲线(receiver operating characteristics curve, ROC)分析患者年龄、抗缪勒氏激素(anti-mullerian hormone,AMH)水平、基础性激素水平,扳机日及卵裂期胚胎移植后6 d(ET+6d)和14 d(ET+14d)雌二醇(estradiol, E2)、孕酮(progesterone, P)、黄体生成素(luteinizing hormone, LH)、卵泡刺激素(follicle-stimulating hormone, FSH)、绒毛膜促性腺激素(human chorionic gonadotropin, β-hCG)等与妊娠结局的关系,探讨它们在预测妊娠结局中的应用价值。
1 资料与方法
1.1 研究对象 回顾性分析2017年9月—2018年8月在苏州大学附属第一医院生殖中心首次行体外受精/卵胞浆内单精子注射-胚胎移植(in vitro fertilization/intracytoplasmic sperm injection and embryo transfer,IVF/ICSI-ET)治疗的277 例不孕患者的临床资料,年龄21~41 岁,平均30.02 岁,不孕年限1~17年,平均3.54 年。不孕原因:盆腔输卵管因素135例、排卵障碍44 例、子宫内膜异位症39 例、单纯男方因素49 例及不明原因不孕10 例。排除标准包括:患高血压、糖尿病、肾病等合并症者及资料不完善者。最终纳入研究共277 例患者,其中IVF周期占70.0%(194/277),ICSI周期占30.0%(83/277);依据妊娠结局将研究对象分为活产组和非活产组,活产104 周期(37.5%,104/277),非活产173 周期(62.5%,173/277)。
1.2 血清性激素水平测定 运用Beckman化学发光仪测定基础性激素水平,扳机日E2、P、LH、FSH水平,ET+6d E2、P水平及ET+14d E2、P、β-hCG水平。如血清E2水平超过4 870 pg/mL,以1:5稀释后测定。
1.3 治疗方案 根据患者年龄、病因、卵巢储备功能等因素选择个性化的促排卵方案,包括拮抗剂方案133 周期,长方案104 周期,短方案28 周期,超长方案12 周期。取卵后3 d移植1~2 枚卵裂期胚胎。新鲜周期取消移植原因包括:输卵管因素、子宫及内膜因素、预防卵巢过度刺激综合征、拟行胚胎植入前遗传学检查及患者个人因素等。
1.4 黄体支持方案 取卵日起予黄体酮60 mg/d肌注,至移植日。移植日起予口服地屈孕酮40 mg/d加阴道用黄体酮阴道缓释凝胶90 mg/d。
1.5 临床妊娠确定 临床妊娠:有妊娠的临床征象,且经超声检查证实存在1 个或以上妊娠囊或流产物病理学检查证实存在绒毛者;宫内活胎:超声检查宫腔内见胎心搏动正常或已分娩。未妊娠:卵裂期胚胎移植后14 d血β-hCG<5 IU/L者;生化妊娠:卵裂期胚胎移植后14 d血β-hCG≥5 IU/L,但超声检测宫腔内及附件区均未见妊娠囊,随后月经来潮且β-hCG<5 IU/L者;不良妊娠结局包括生化妊娠、异位妊娠、流产、胚胎停育、早产、死产等。1.6 统计学分析 所有数据采用SPSS 23.0软件进行处理,计量资料采用均数±标准差表示;两组间采用独立样本均数比较t检验,多因素分析采用Logistic回归分析,临界值计算采用ROC曲线,ROC曲线下面积(AUC)>0.5具有诊断意义。P<0.05为差异有统计学意义。
2 结果
2.1 活产和非活产周期的相关资料的比较 277 例IVF/ICSI-ET治疗的不孕患者中,活产周期104例,非活产周期173 例。活产周期的ET+6d E2(1 319.58±94.5 vs. 895.66±53.9,P=0.008),P(35.97±22.82 vs. 25.44±16.32,P=0.00),ET+14d E2(2 782.35±112.23 vs. 396.68±18.65,P=0.00),hCG(755.6±12.56 vs. 82.8±8.96,P=0.00)分别高于非活产周期;而活产周期的ET+6d P/E2(45.35±3.83 vs. 56.92±7.27,P=0.008),ET+14d P/E2(29.62±8.65 vs. 126.61±10.65,P=0.00),基础P值(0.65±0.09 vs. 0.80±0.06,P=0.011),AMH(4.53±0.97 vs. 5.62±0.87,P=0.035)明显低于非活产周期。两组间其他参数差异没有统计学意义(P>0.05)。(表1)
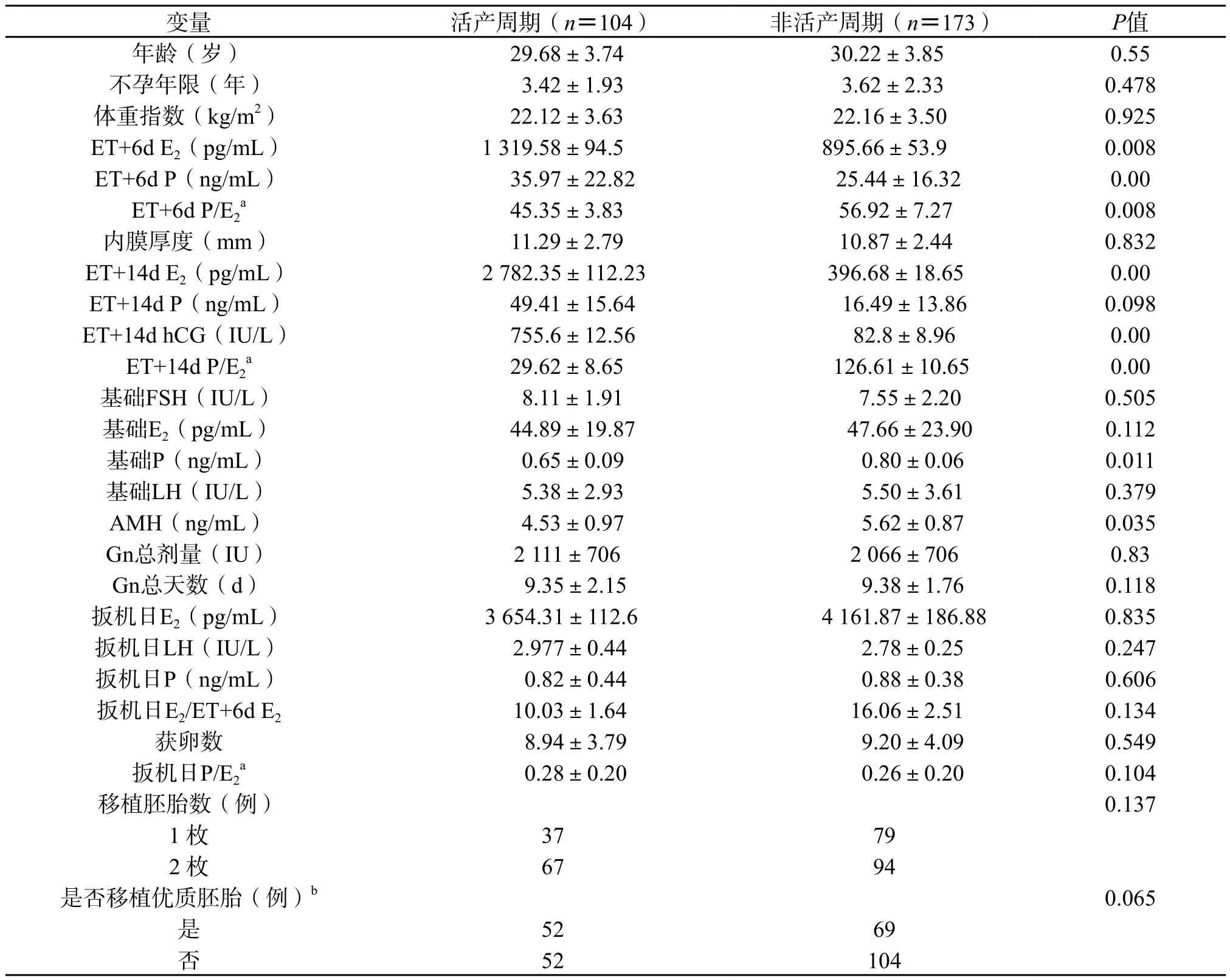
表1 活产周期和非活产周期患者的激素等相关参数的比较
2.2 Logistic回归分析活产周期的关键因素 在以上结果的基础上,对活产和非活产周期患者间差异具有统计学意义的ET+6d E2,ET+6d P,ET+6d P/E2,ET+14d E2,ET+14d hCG, ET+14d P/E2,基础P值和AMH进一步行Logistic回归分析,结果显示ET+6d E2和ET+14d E2是影响活产周期的危险因素(P<0.01)。ET+6d E2的OR值为2.467(95%CI:0.998~5.689),ET+14d E2的OR值为4.223(95%CI:2.345~7.723)。(表2)。
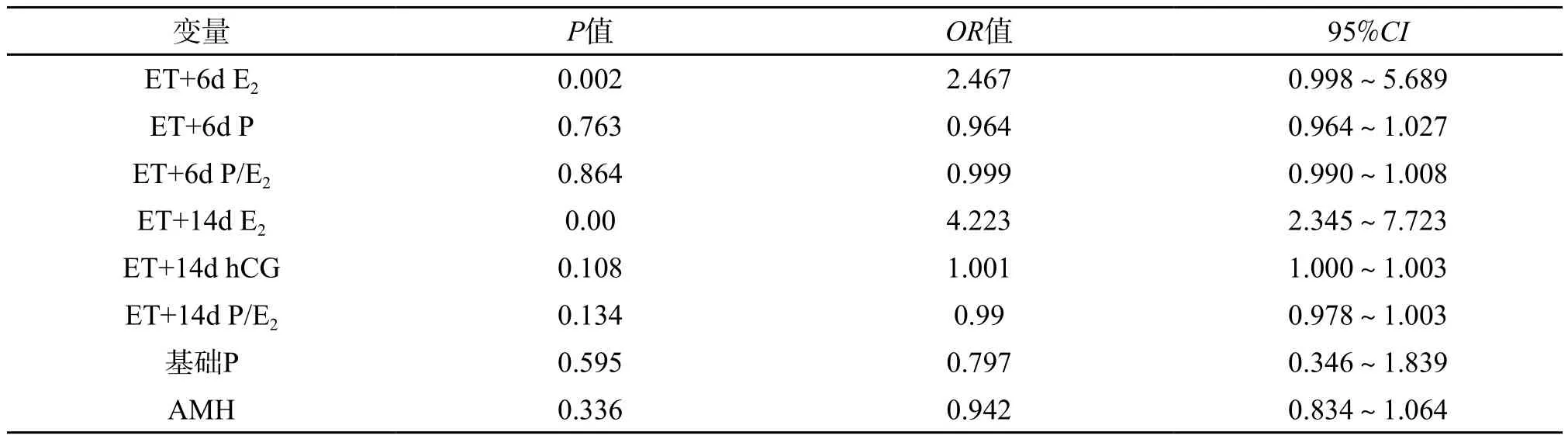
表2 各变量与活产周期关系的Logistic回归分析
2.3 ET+6d的E2值和ET+14d的E2值诊断活产周期的ROC曲线分析 绘制ET+6d的E2和ET+14d的E2诊断活产周期的ROC曲线,计算AUC。ET+6d的E2诊断活产周期的AUC为0.615(95%CI:0.548~0.692),当ET+6d的E2截点值为664.5 pg/mL时,约登指数最大,诊断活产周期的敏感性55.1%,特异性67.7%;ET+14d的E2值诊断活产周期的AUC为0.938(95%CI:0.918~0.974);当ET+14d的E2截点值为378.3 pg/mL时,约登指数最大,诊断活产周期的敏感性82.7%,特异性94.2%。(图1)
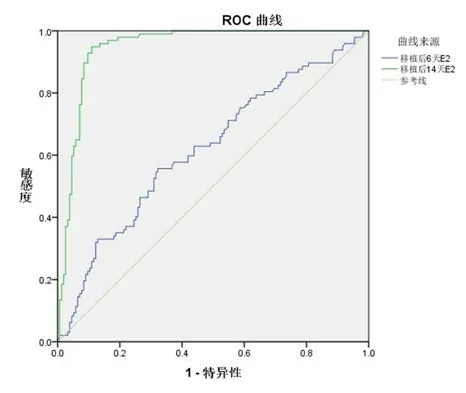
图1 移植后6 d和14 d的血清E2对活产周期预测的ROC曲线
3 讨论
早期妊娠的建立和维持与胚胎质量、子宫内膜容受状态及激素水平息息相关[2-3]。在IVF/ICSI-ET中,不同个体由于卵巢反应性不同,雌、孕激素的过高、不足及比例失调,都会影响子宫内膜容受性,从而影响妊娠结局[4]。研究发现超促排卵周期中血清性激素,如E2、P、β-hCG在妊娠结局的预测中具有重要价值[3-6],但是主要集中于β-hCG注射日、取卵日或移植日等时间节点,且截点值尚不统一。
E2及其受体是影响早期胚胎着床时子宫内膜容受性的关键因素[7]。一方面,E2可以增加子宫肌层血液供应,使子宫肌层增厚,有利于胚胎的发育;另一方面,适当的E2水平有利于诱导内膜增殖及诱导内膜孕激素受体产生[8]。虽然E2水平可以反映颗粒细胞功能并诱导子宫内膜发育,但关于E2水平与IVF助孕治疗结局关系的研究结果并不一致[9]。
Sonntag等[10]监测了移植后2~14 d患者E2、P水平,认为最早从移植后7 d开始,持续妊娠组患者E2、P水平即显著高于非妊娠及流产组。国内研究[11]同样证明IVF-ET后5 d血清E2、P水平可以预测妊娠结局,其截点值分别为156.35 pg/mL和15.05 ng/mL,E2、P水平及其在子宫内膜的受体共同协调节子宫内膜的同步发育和容受性。与其不完全一致的是,Florêncio等[12]证实黄体中期E2在IVF/ICSI-ET中妊娠的潜在预测价值,移植后7 d P水平差异具有统计学意义,而移植后14 d差异无统计学意义。本研究中,我们发现活产周期中胚胎移植后6 d E2和 P,14 d E2和hCG分别高于非活产周期;但是活产周期的胚胎移植后6 d和14 d P/E2明显低于非活产周期(P<0.05);且通过Logistic回归分析进一步研究发现胚胎移植后6 d和14 d E2是影响活产周期的危险因素(P<0.01)。因此,通过检测胚胎移植后6 d和14 d E2可以预测妊娠结局。
ROC曲线方法分析具有较好的临床准确性,AUC越大,诊断价值越高。AUC越接近于1,预示诊断效果越好。我们运用ROC曲线方法进一步分析影响活产周期的危险因素——胚胎移植后6 d和14 d E2的诊断效能及截点值,发现移植后14 d E2的AUC明显大于移植后6 d E2,且差异具有统计学意义(P<0.05)。俞凤[13]发现以13.05 ng/mL为作为P截点值,预测先兆流产预后不良的特异性、敏感性、准确性分别为76.0%、79.4%、80.2%;以1 339.65 IU/L为β-hCG截点值,预测先兆流产预后不良的特异性、敏感性、准确性分别为79.5%、70.1%、75.4%。Kim等[14]发现,以107 mIU/mL为鲜胚移植后11 d hCG截点值,其敏感性为88.9%,特异性为100%。Wang等[15]发现以2.5 mIU/mL为移植后7 d hCG截点值,其阳性预测值为95.9%,阴性预测值为92.4%。本研究中,当378.3 pg/mL作为胚胎移植后14 d E2截点值时,约登指数最大,诊断活产周期的敏感性82.7%,特异性94.2%,优于先前研究。这说明胚胎移植后血清E2水平对活产和非活产具有较好预测价值,其中移植后14 d E2值较移植后6 d E2值更具有预测价值。
探索胚胎移植后血清激素水平与IVF/ICSI-ET妊娠结局的关系,是为了指导临床采取合理的黄体支持方案,以期待获得较高的妊娠率。本研究中,我们通过初步研究发现移植后14 d E2值可以有效预测活产周期,具有较高的敏感性和特异性,有利于临床制定进一步干预措施,提高IVF/ICSI-ET的成功率。
