恶性梗阻性黄疸ERCP支架植入术后并发急性胆囊炎的危险因素与治疗
2016-08-01盖吉钦倪雷赵威秦建民
盖吉钦,倪雷,赵威,秦建民
·论著 临床研究·
恶性梗阻性黄疸ERCP支架植入术后并发急性胆囊炎的危险因素与治疗
盖吉钦,倪雷,赵威,秦建民
(上海中医药大学附属普陀医院 普外科,上海 200062)
[摘 要]目的 探讨恶性梗阻性黄疸ERCP支架植入术后并发急性胆囊炎的危险因素及防治。方法 回顾分析2010年1月至2015年7月间因恶性梗阻性黄疸在我院行ERCP胆道支架植入术的85例患者的临床资料,分析术后发生急性胆囊炎的危险因素,并探讨其治疗方法与预防。结果 5例患者在ERCP胆道支架植入术后并发急性胆囊炎,发生率为5.88%。经单因素和多因素分析发现,术前急性结石性胆囊炎反复发作与恶性梗阻性黄疸ERCP胆道支架植入术后并发急性胆囊炎相关(OR=20.615,95%CI=2.219~199.622)。5例患者中4例(80%)通过B超定位下经皮经肝胆囊穿刺引流后缓解,1例通过保守治疗缓解。结论 术前急性结石性胆囊炎反复发作为恶性梗阻性黄疸ERCP支架植入术并发急性胆囊炎的独立危险因素;当保守治疗不佳时,及时经皮经肝胆囊穿刺引流为治疗恶性梗阻性黄疸ERCP支架植入术并发急性胆囊炎的安全、有效的手段。[关键词] 恶性梗阻性黄疸;急性胆囊炎;引流;危险因素;治疗
恶性梗阻性黄疸是由恶性肿瘤压迫或阻塞胆道导致胆管梗阻所引起的黄疸,胰腺癌及胆道系统恶性肿瘤是临床上导致恶性梗阻性黄疸的常见病因。近年来,由于胰腺癌和胆系恶性肿瘤发病率的显著上升,恶性梗阻性黄疸患者数也随之明显增加。然而目前能够通过根治性手术治疗的恶性梗阻性黄疸患者
1 资料和方法
1.1 一般资料
收集我院2010年1月至2015年7月间,经血清肝功能、血清肿瘤标志物、CT或MRCP诊断为胆道系统或外源性恶性肿瘤阻塞、压迫胆管导致梗阻性黄疸并成功行ERCP胆道支架植入术的患者共计93例,排除其中胆囊癌及有胆囊切除术病史的患者共8例,最终本组患者共85例。其中男48例,女37例,年龄43~89岁,平均73岁。
1.2 操作器械与方法
患者禁食8 h以上,ERCP术前15 min肌肉注射山莨菪碱、安定、杜冷丁。口服利多卡因凝胶表面麻醉后,患者取俯卧位,经电子十二指肠镜(JF-240,日本Olympus公司)行十二指肠乳头插管,根据插管难易度选择是否行乳头预切开。造影导管(美国Cook公司)成功插入十二指肠乳头后胆道造影了解梗阻的部位。造影导管内插入斑马导丝(美国Cook公司)至梗阻部位以上。顺导丝推送合适规格的塑料支架(美国强生公司)或非覆膜金属支架(Wallsent支架,美国Boston Scientific公司)至狭窄梗阻部位,胆管狭窄严重者可先用扩张导管(美国Cook公司)扩张狭窄部位。支架头部超出狭窄段2 cm,尾部留置于乳头外0.5~1 cm。
1.3 围手术期处理与诊断标准
ERCP支架植入术前对所有患者常规检测血常规,血生化,凝血四项等指标。术后常规使用二代头孢类抗生素预防性抗感染2 d。术后当天禁食,术后第1天早晨检查患者血常规、血清淀粉酶指标,根据患者情况,选择继续禁食或由清流质开始逐步开放饮食,一般术后3 d内限为忌脂饮食。ERCP支架植入术后急性胆囊炎的诊断需满足以下五条标准:(1)ERCP支架植入术前无明显右中上腹痛的患者在术后3 d内,未进食高脂饮食的情况下出现右中上腹痛,伴或不伴恶心呕吐等消化道症状;(2)临床体征为右上腹压痛或伴有Murphy征阳性;(3)复查血白细胞、中性粒细胞、CRP等指标符合细菌性感染表现;(4)通过CT或腹部B超等影像学检查,提示胆囊肿大,胆囊壁水肿增厚,可伴有胆囊周围炎性渗出等表现;(5)结合实验室及影像学检查排除ERCP支架植入术后急性胰腺炎、消化道穿孔等并发症发生可能。
1.4 治疗方法
1.4.1 保守治疗:对发生术后急性胆囊炎的患者采取禁食、补液支持、静脉使用三代头孢及甲硝唑抗感染、解痉镇痛治疗,检查患者症状及腹部体征,根据病情变化复查血常规、血生化指标及腹部B超或腹部CT。保守治疗效果不佳采用经皮经肝胆囊穿刺引流。1.4.2 B超定位下经皮经肝胆囊穿刺引流:患者取平卧或左侧卧位,B超(IU-22,荷兰Philips公司)检查右上腹,对胆囊的大小,位置,周围脏器及肝内血管、胆管情况进行评估。进针点一般为右7~9肋间与右腋前线或腋中线交界附近,具体位置根据B超检查选择。术野皮肤常规消毒铺巾后用1%利多卡因对进针点局部浸润麻醉。麻醉成功后切开穿刺点皮肤3 mm左右,在B超引导下经皮肤切口行经皮经肝胆囊穿刺。穿刺针穿过胆囊床进入胆囊后回抽,确认抽吸胆汁通畅后拔出针芯并留置引流导管(7 Fr 30 cm,Bioteq公司),固定导管牵拉线。将导管固定于皮肤,连接引流袋,留取部分穿刺液细菌培养。
1.5 分析指标
分析指标包括:患者年龄、性别,术前结合胆红素水平,是否合并糖尿病、胆囊结石,肿瘤梗阻部位,支架类型,是否胆囊显影,支架是否跨越胆囊管开口。此外,我们对术前2年内急性结石性胆囊炎发作3次以上的患者定义为术前急性结石性胆囊炎反复发作,并将此指标也作为分析变量之一。
1.6 统计学分析
用SPSS 19.0软件,先对各分析变量用t检验和Fisher精确检验进行单因素分析。对单因素分析中P <0.2的变量,用Logistic回归模型进行多因素分析,逐步回归法筛选出危险因素,以P<0.05表示差异有统计学意义。
2 结果
本组85例患者中5例符合恶性胆道梗阻ERCP支架植入术后急性胆囊炎的诊断,占本组病例总数的5.88%。对各分析对象的单因素分析表明年龄,性别,术前血结合胆红素水平,是否合并胆囊结石,胆囊是否术中显影,是否合并糖尿病,肿瘤梗阻部位,支架类型及支架是否跨越胆囊管开口在恶性梗阻性黄疸ERCP支架植入术后发生急性胆囊炎和未发生急性胆囊炎的两组患者间无统计学意义(P>0.05);但是否存在术前急性结石性胆囊炎反复发作这项指标在是否出现恶性胆道梗阻ERCP支架植入术后急性胆囊炎的患者间有差异(P<0.05),见表1。
为避免在多因素分析过程中的遗漏,拟将单因素分析中P<0.2的指标进行多因素分析。由于本组病例中术前急性结石性胆囊炎反复发作的患者均存在胆囊结石,两者间存在共线性关系,因此最终纳入Logistic回归模型的为术前急性结石性胆囊炎反复发作与合并糖尿病两项因素。分析发现,术前急性结石性胆囊炎反复发作是恶性梗阻性黄疸ERCP支架置入术后急性胆囊炎发生的独立危险因素(P<0.05,OR=20.615),见表2。合并糖尿病这项因素在逐步回归过程中被排除。
5例术后急性胆囊炎患者中4例经保守治疗48~72 h因病情不缓解或加重后行B超定位下经皮经肝胆囊穿刺引流,另1例经保守治疗1 d后缓解。所有患者均抗感染治疗直至急性胆囊炎症状及体征消失,体温正常,血白细胞及中性粒细胞恢复正常,忌脂半流质进食后出院,5例均未行手术治疗。
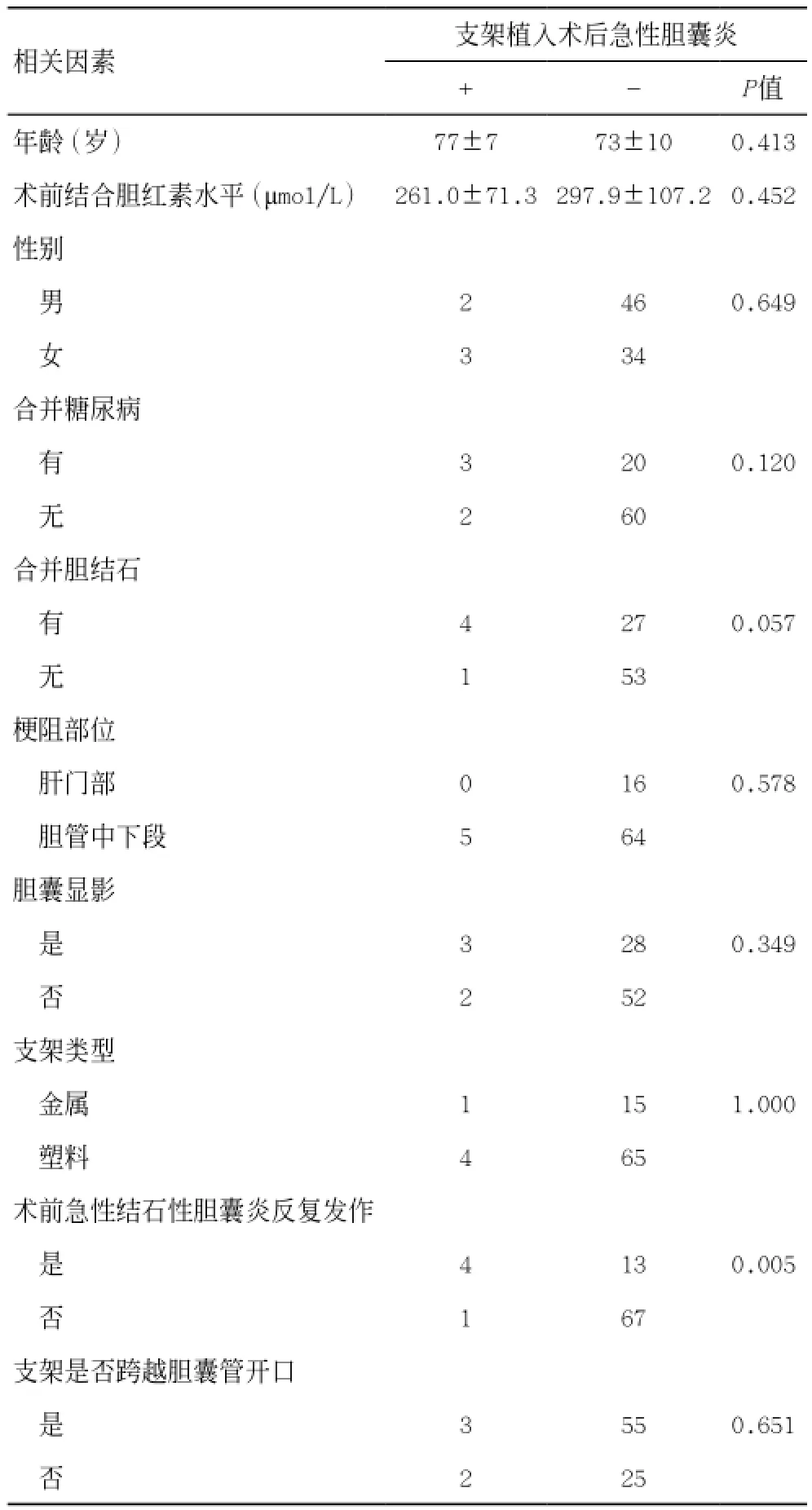
表1 恶性梗阻性黄疸ERCP支架植入并发急性胆囊炎影响因素分析

表2 恶性梗阻性黄疸ERCP支架植入并发急性胆囊炎影响因素Logistic回归分析
3 讨论
自从上世纪60年代诞生以来,ERCP技术经过近50年的发展,目前已成为诊断和治疗胆道胰腺疾病(结石、狭窄、炎症、肿瘤等)的重要手段之一。但随着磁共振成像检查的发展和普及,目前ERCP技术已侧重于胆胰疾病的治疗,而由此引发的术后相关并发症、发病原因和防治方法逐渐引起重视。目前研究和关注较多的主要包括术后急性胰腺炎、急性胆管炎、消化道穿孔、胆道出血等[5-6]。ERCP术后急性胆囊炎国外文献统计其发生率约在0.2%~0.5%之间[7]。有学者认为通过ERCP植入胆道支架可能会增加胆囊炎的发生,但对于恶性梗阻性黄疸患者ERCP胆道支架植入术后发生急性胆囊炎的危险因素及发病率,目前还鲜有文献报道。我们回顾分析了近5年来在我院通过ERCP放置胆道支架治疗恶性胆道梗阻的85例患者,其中5例发生术后急性胆囊炎,发生率为5.88%。由于这些患者均在术后72 h内发病,并且在支架植入术后早期肝功能未完全恢复期间,排除了高脂食物诱发急性胆囊炎的可能性,增加了本研究中急性胆囊炎发作与ERCP支架植入操作之间的相关性。
ERCP术后发生急性胆囊炎原因尚不明确,可能与胆囊结石嵌顿、胆囊显影后造影剂淤积、操作中的器材污染及患者机体免疫力低下等有关[8]。将本组5例发生术后急性胆囊炎的患者资料分析发现与文献报道的原因基本一致。其中1例患者的肿瘤阻塞了胆囊管出口,并在ERCP的操作过程中导丝穿过阻塞部位进入了胆囊,术中造影后胆囊显影,术后造影剂在胆囊内无法排出引起急性胆囊炎。另外4例患者发病时均有胆囊结石嵌顿胆囊颈部,并有1例合并胆囊显影。但本研究统计分析结果提示单纯胆囊显影与胆囊结石不能作为恶性梗阻性黄疸ERCP支架植入并发急性胆囊炎的危险因素。其原因可能为:(1)胆道支架的尾部跨越十二指肠乳头,破坏了Oddi括约肌的关闭作用。越来越多的研究表明,丧失括约肌作用后,胆囊的收缩及排空功能不但不会降低,还会增强,导致胆囊内造影剂一般不易蓄积[9]。(2)急性胆囊炎的发作会受到胆囊内结石大小、数目、成分、重量及胆囊收缩力等诸多因素影响,笼统地将胆囊结石作为分析对象,可能与ERCP支架植入术后发生急性胆囊炎之间的相关性不足[10]。因此我们进一步分析了患者的既往病史后将术前急性结石性胆囊炎反复发作作为指标引入单因素与多因素分析。结果发现此指标具有统计学意义(P<0.05),并且是恶性梗阻性黄疸ERCP支架植入并发急性胆囊炎的独立危险因素。这可能与急性结石性胆囊炎反复发作后患者胆囊内细菌残留,胆囊黏膜分泌功能、内环境和胆汁理化性质及胆囊收缩功能的改变等有关[11]。也可能是由于此类患者胆囊内结石数目与大小的特点使其更容易嵌顿于胆囊颈部导致急性胆囊炎发生。此外,支架植入术后Oddi括约肌失去“阀门”作用导致胆囊收缩及自发排石作用明显增强,也可能是胆囊内结石更易嵌顿胆囊颈部诱发胆囊炎的原因之一[12]。虽然已有研究发现选择不跨越十二指肠乳头胆道支架可减少术后胆管炎的发生,但这对于ERCP支架植入术后急性胆囊炎发生率的影响,尚需要进一步深入研究。
急性胆囊炎是外科常见急腹症之一,临床治疗通常以手术切除胆囊为主,延误治疗易导致胆囊坏疽穿孔等严重并发症。文献统计,老年患者中胆囊坏疽的发生率可高达30%,因此应主张尽早手术干预[13]。本组5例ERCP支架术后急性胆囊炎患者均为老年人,但由于已处肿瘤晚期,肝功能及全身状况较差,不易通过禁食、解痉、抗感染等保守治疗缓解。特别当病例合并有胆囊显影时,病程进展更快,甚至48 h内就出现高热、右上腹局部反跳痛等症状。在治疗时应区别于一般急性胆囊炎,引起足够的重视。这可能与此类患者梗阻性黄疸后肝Kupffer细胞抗感染能力下降,肠道内细菌因ERCP操作或经支架进入胆道系统,以及胆道造影剂细菌污染等有关[14]。因此恶性梗阻性黄疸ERCP支架植入术后出现急性胆囊炎时,在治疗过程中保守治疗时间不宜过长,一般24~48 h为宜。如患者症状体征加重或不缓解,我们认为宜采用经皮经肝胆囊穿刺引流等微创治疗。B超定位经皮经肝胆囊穿刺置管引流对于无法手术或无法耐受手术的化脓性胆囊炎或胆囊区域积液有良好的治疗效果,不但创伤小、起效迅速确切,而且操作方便安全,并发症少。本组1例患者由于保守治疗时间过长,72 h后出现体温>39 ℃,感染中毒症状和右上腹局限性腹膜炎出现才行胆囊穿刺,引流出大量粘稠脓性液体,致使患者恢复延迟,增加了患者痛苦及治疗费用,应引以为戒。通过经皮经肝胆囊穿刺,配合抗感染治疗,急性胆囊炎症状很快可缓解。但是拔除胆囊引流管必须等到穿刺后2周以上。过早拔除引流管可能因瘘道未形成造成胆漏,引起胆汁性腹膜炎。此外,经皮肝穿刺胆囊引流后并不能立即解除患者的胆囊梗阻因素,因此拔管前需先确认引流液为胆汁或经胆囊穿刺管造影,了解胆囊梗阻情况,梗阻解除后才可拔管,否则将导致急性胆囊炎复发可能。本组术后急性胆囊炎中1例患者由于胆囊管出口已被肿瘤梗阻,因此拔管出院3周后出现再次急性胆囊炎发作,入院再行B超定位下经皮肝胆囊穿刺,并带管出院,定期经引流管用0.5%灭滴灵注射液冲洗胆囊,2个月后拔管未再发生胆囊炎。
在临床实践中,很多医生对恶性梗阻性黄疸病人行ERCP支架植入术后并发症的关注重点多在术后发生急性胆管炎或急性胰腺炎等。而术后急性胆囊炎的风险在术前谈话及术后观察过程中往往容易被忽视,导致很多不必要的医患矛盾发生及治疗上的延误。因此对于恶性梗阻性黄疸ERCP支架植入术后并发急性胆囊炎我们需有足够认识和重视,做到术前谈话充分告知,术后一旦发生要早期诊断、合理处理。对术前影像学检查提示胆囊管梗阻的患者,ERCP操作时要尽量避免导丝穿过梗阻部位进入胆囊。尤其当患者合并胆囊结石并反复发作急性胆囊炎时,更应谨慎选择,仔细操作,术中减少造影次数和避免高速加压注射造影剂,对于高危患者必要时可选择经皮经肝胆管穿刺引流以减少术后急性胆囊炎的发生。
参考文献:
[1] 王世平, 宋超, 陈雪松, 等. 胆道支架介入治疗恶性梗阻性黄疸的临床应用 [J]. 昆明医科大学学报, 2015, 36(2): 144-146.
[2] ZHANG G Y, LI W T, PENG W J, et al. Clinical outcomes and prediction of survival following percutaneous biliary drainage for malignant obstructive jaundice [J]. Oncol Lett,2014, 7(4): 1185-1190.
[3] DUAN X H, WANG Y L, HAN X W, et al. Intraductal radiofrequency ablation followed by locoregional tumor treatments for treating occluded biliary stents in non-resectable malignant biliary obstruction: a single-institution experience [J]. PLoS One, 2015, 10(8): e0134857.
[4] 吴穹, 朱海东, 郭金和, 等. 恶性胆道梗阻治疗现状及进展[J]. 东南大学学报(医学版), 2014, 33(5): 639-643.
[5] KATSINELOS P, LAZARAKI G, CHATZIMAVROUDIS G,et al. Risk factors for therapeutic ERCP-related complications: an analysis of 2,715 cases performed by a single endoscopist[J]. Ann Gastroenterol, 2014, 27(1): 65-72.
[6] FREEMAN M L. Complications of endoscopic retrograde cholangiopancreatography: avoidance and management [J]. Gastrointest Endosc Clin N Am, 2012, 22(3): 567-586.
[7] ÇAKIR M, KÜÇÜKKARTALLAR T, TEKIN A, et al. Does endoscopic retrograde cholangiopancreatography have a negative effect on laparoscopic cholecystectomy? [J]. Ulus Cerrahi Derg, 2015, 31(3): 128-131.
[8] 孙海, 张丰深, 邓小明, 等. ERCP术后急性胆囊炎的临床特点及诊治 [J]. 第三军医大学学报, 2013, 35(13): 1430-1431.
[9] 杨建锋, 方建华, 王霞, 等. 十二指肠乳头括约肌切开术对胆囊动力功能的影响 [J]. 中华消化内镜杂志, 2013, 30(11): 614-617.
[10] 柯友森, 翁亮. B超在无症状性胆结石的检出及随访观察中的意义 [J]. 中外医学研究, 2013, 11(25): 50-51.
[11] 中华消化杂志编辑委员会. 中国慢性胆囊炎、胆囊结石内科诊疗共识意见(2014年, 上海) [J]. 胃肠病学, 2015, 20(5): 292-296.
[12] 胡亦懿, 杜国平, 李凤棉, 等. 内镜下十二指肠乳头括约肌切开和球囊扩张对胆囊功能影响的研究 [J]. 中华消化内镜杂志, 2014, 31(1): 9-13.
[13] 刘涛, 金志明, 李小恩, 等. 急性坏疽性胆囊炎的相关危险性因素分析 [J]. 外科理论与实践, 2007, 12(2): 156-158.
[14] 陆贝, 封光华. 内镜下乳头括约肌切开术后急性坏疽性胆囊炎16例分析 [J]. 中华消化内镜杂志, 2009, 26(2): 73-75.
(本文编辑:张海燕,鲁翠涛)
[中图分类号]R657.4
[文献标识码]A
Doi:10.11952/j.issn.1007-1954.2016.04.003
[收稿日期]2016-03-09
[基金项目]上海市普陀区肝胆胰重点专科基金(B-162)。
[第一作者简介]盖吉钦(1979-),男,上海人,主治医师。
[通讯作者简介]秦建民,主任医师,博士,E-mail:jianminqin68@hotmail.com。比例仅为20%,许多患者或因已处肿瘤晚期,丧失手术机会;或因身体基础条件差,无法耐受巨大的手术创伤而只能采取姑息治疗[1]。为了延长无法手术的恶性梗阻性黄疸患者的生存时间,通过充分的胆道引流改善肝功能水平是治疗的关键[2]。通过微创方法置入胆道支架来建立有效的内引流与胆管外引流相比具有更好的效果,可获得更长的生存时间[3]。相较于经皮经肝穿刺植入胆道支架,临床上首选的是ERCP胆道支架植入姑息治疗恶性梗阻性黄疸[4]。目前国内外对恶性梗阻性黄疸ERCP支架植入术后急性胆管炎发生的原因及相关因素分析已有不少文献报道,但将术后并发急性胆囊炎进行单独讨论的还比较少。本研究通过回顾分析我院因恶性胆道梗阻行ERCP支架植入术的患者的病例资料,探讨ERCP术后发生急性胆囊炎的危险因素及治疗方法。
The risk factors and treatments of acute cholecystitis after ERCP stent placement for malignant obstructive jaundice
GAI Ji-qin, NI Lei, ZHAO Wei, QIN Jian-min. Department of General Surgery, Pu- tuo Hospital, Shanghai University of Traditional Chinese Medicine, Shanghai 200062, China
Abstractobjective To investigate the risk factors and treatments of acute cholecystitis after endoscopic retrograde cholangiopancreatography (ERCP) stent placement for malignant obstructive jaundice. Methods The clinical data of 85 cases of malignant obstructive jaundice patients who underwent ERCP stent placement were retrospectively analyzed between Jan. 2010 and Jul. 2015. The risk factors of acute cholecystitis after ERCP stent placement for malignant obstructive jaundice were screened by univariate and multivariate analysis. And, the preventive and therapeutic treatments were discussed. Results Five cases occurred acute cholecystitis after ERCP stent placement, the incidence was 5.88%. That the acute calculous cholecystitis occurred repeatedly before stent placement was significantly correlated to acute cholecystitis after ERCP stent placement (OR=20.615, 95%CI= 2.219~199.622). Among 5 patients, 4 cases (80%) were cured by ultrasound-guided percutaneous and per-liver puncture and drainage gallbladder cholecystostomy. Another 1 case was cured by conservative therapy. Conclusion Acute calculous cholecystitis occurred repeatedly before stent placement might be an independent risk factor for acute cholecystitis after ERCP stent placement for malignant obstructive jaundice. Ultrasound-guided percutaneous and per-liver cholecystostomy is a safe and effective method for acute cholecystitis patients after ERCP stent placement for malignant obstructive jaundice when the conservative treatments failed.
Key wordsmalignant obstructive jaundice; acute cholecystitis; drainage; risk factors; treatment
