超声内镜引导下经支气管针吸活检术与支气管针吸活检术对纵隔及肺门占位性病变诊断价值的研究
2023-05-27招树涛甘智涛谢镇民
招树涛,甘智涛,谢镇民
广州中医药大学金沙洲医院呼吸科,广东 广州 510168
占位性病变是指通过CT、X-ray、MR、超声、PET-CT、PET-MR等检查发现被检查部位里长了一个异物,可以使异物周围组织移位、受压[1-2]。肿瘤是最常见的占位性病变,当然,除肿瘤外,其他的病灶也可以称为占位性病变[3]。纵隔及肺门占位性病变常见有鳞癌、腺癌、小细胞癌、大细胞癌、纵隔恶性肿瘤、肺结核、慢性炎症、肺结节病等原因。但此区域附近有比较丰富的肺动静脉、上下腔静脉、主动脉、心脏、食道等重要气管及组织,需要通过穿刺、纵隔镜或者开胸活检等手段进行病理学检查,才可以明确诊断[4]。经支气管针吸活检术(cTBNA)常规通过WANG氏针穿刺获得纵隔及肺门占位性病变及淋巴结细胞病理,对病变确诊具有重要意义。超声内镜引导下经支气管针吸活检术(EBUS-TBNA)是用专用的活检针、超声探头可以对纵隔及肺门异物进行针吸活检,是诊断纵隔及肺门占位性病变有效、安全、创伤小的较新方法[5]。在肺癌分期方面EBUS-TBNA的应用国内外研究报道较多[6]。本研究选取广州中医药大学金沙洲医院收治的50例胸部CT提示纵隔及肺门占位性病变患者作为研究对象,回顾性分析EBUS-TBNA与cTBNA对纵隔及肺门占位性病变的诊断价值,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2019年1月—2021年12月广州中医药大学金沙洲医院收治的50例胸部CT提示纵隔及肺门占位性病变患者作为研究对象。纳入标准:(1)经CT等影像学检查提示原因不明的纵隔及肺门占位性病变。(2)临床资料完整。(3)研究征得患者及医院伦理委员会同意,并签署知情同意书。(4)患者可耐手术。排除标准:(1)合并凝血功能障碍、血小板过低、四周内合并心肌梗死、严重颅内高压等疾病。(2)体质衰弱、对麻醉药物过敏。(3)合并精神系统类疾病。(4)有其他支气管镜检查禁忌证。采用随机数表法将患者分为两组:EBUS-TBNA组(n=25),cTBNA组(n=25);EBUS-TBNA组中,年龄24~74岁,平均年龄(57.11±6.32)岁;男性15例,女性10例。cTBNA组中,年龄25~72岁,平均年龄(52.71±6.36)岁;男性13例,女性12例。两组患者一般资料比较具有可比性(P>0.05)。本研究经医院医学伦理委员会审批通过。
1.2 研究方法
EBUS-TBNA组选用日本宾得主机EPK-i5000,超声图像处理设备使用日本日立显像系统HA500,电子超声支气管镜型号为日本宾得EB-1970UK,穿刺所用细针为21 G或22 G穿刺针,型号为NA-201SX-4021。在超声光纤电子支气管镜超声探头安装水囊,向水囊内注入生理盐水使其充盈膨胀。依据国际肺癌研究学会于2017年公布的第8版肺癌分期系统[7],纵隔及肺门分为中央区组(2 R、2 L、4 R、4 L、7)及外周组(10 R、10 L、11 R、11L),一般穿刺4组、7组、10组为主。利用超声探头按顺序探查纵隔肺门内各个占位性病变及淋巴结,评估血供及周围血管关系,在超声实时引导下插入气管进行穿刺针吸活检。穿刺针进入靶区后,避开血管,来回移动穿刺针,确定好穿刺部位后,将负压针筒接上,再次来回移动穿刺针,关闭负压,将穿刺针拔除,TBNA穿刺物直接涂片,在10%甲醛溶液中放置涂片,采用苏木精-伊红染色法(HE)进行染色、吹干、封片,在光学显微镜下诊断。同一病灶穿刺2~4次。cTBNA组选用日本Olympus CV-290主机,镜子型号Olympus BF-1TQ290,采用WANG氏21 G或者22 G组织穿刺针。经鼻或口插入电子支气管镜,结合胸部增强CT扫描定位,确定穿刺位置,将WANG氏穿刺针经活检孔插入行针吸活检,穿刺物直接涂片,在10%甲醛溶液中放置涂片,采用苏木精-伊红染色法(HE)进行染色、吹干、封片,在光学显微镜下诊断。同一病灶穿刺2~4次。
1.3 观察指标
患者全部涂片病理检查未发现恶性肿瘤细胞及有诊断意义的细胞,为阴性;患者任一部位、任一涂片的病理检查发现恶性肿瘤细胞及有诊断意义的细胞,为阳性。以组织病理学联合临床共同诊断作为最终诊断标准。恶性肿瘤结果评定参照Westcott[8]的评价标准,活检组织病理及治疗后随访6个月或经胸外科手术,最终诊断明确。肿瘤的分类参照2015版WHO肺肿瘤分类[9]。
1.4 统计学方法
采用SPSS 17.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的诊断结果情况
两组患者EBUS-TBNA与cTBNA组织学及细胞学检查结果。EBUS-TBNA组敏感度、准确度比cTBNA组高,差异有统计学意义(P<0.05),见表1、表2、表3。
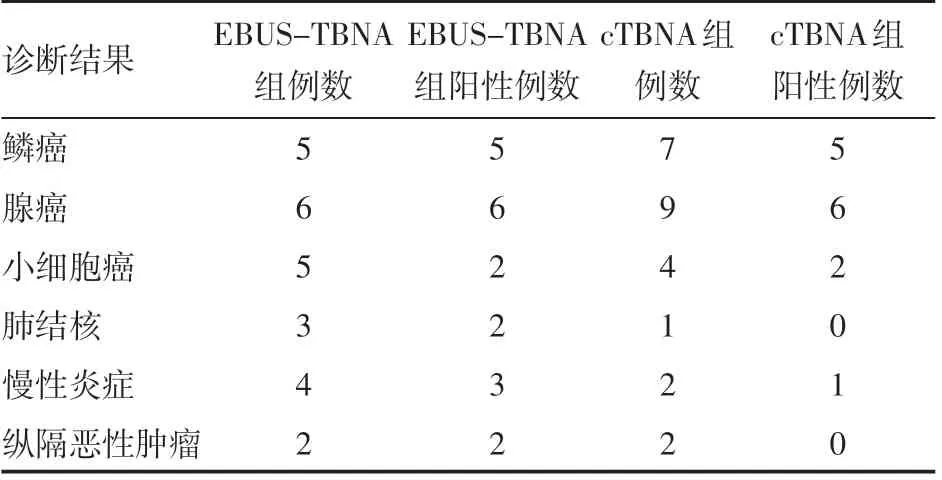
表1 两组患者组织学及细胞学检查结果例
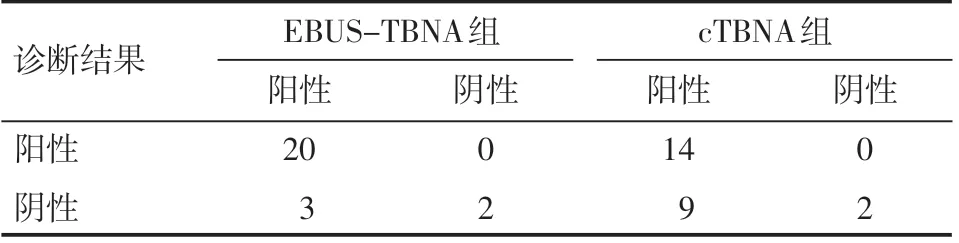
表2 两组患者诊断结果例
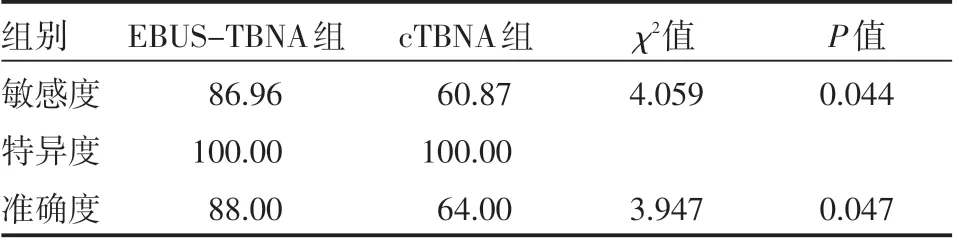
表3 两组患者敏感度、特异度、准确度情况
2.2 两组患者良性疾病、恶性疾病检出情况
cTBNA检查者14例获得阳性结果,其中恶性肿瘤13例,良性病变1例;EBUS-TBNA检查者20例获得阳性结果,其中恶性肿瘤15例,良性病变5例;两组相比差异有统计学意义(P<0.05)。EBUS-TBNA组与cTBNA组恶性疾病检出率比较,差异无统计学意义(P>0.05)。EBUS-TBNA组良性疾病检出率比cTBNA组高,差异有统计学意义(P<0.05)。两组患者在诊断恶性肿瘤病例中,穿刺最多的部位为4组及7组淋巴结,其次为10组及11组;两组患者穿刺均未见明显大出血、气胸、纵隔气肿等不良并发症,见表4。
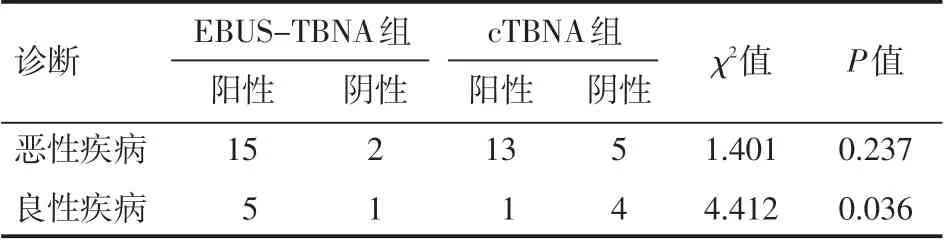
表4 两组患者良性疾病、恶性疾病检出情况例
3 讨论
CT、X-ray、PET-CT、PET-MR等影像学检查提示纵隔及肺门异常者,由于其漏诊、误诊风险较高,临床常需采取进一步的检查才可以明确诊断。纵隔及肺门占位性病变准确诊断的金标准是通过各种方式取得纵隔及肺门占位病变的组织标本,送病理检测及基因检测,为肿瘤的后续精准治疗提供有力的依据。故而常需要采用侵入性手段活检以明确诊断,包括EBUS-TBNA、经食管超声引导针吸术、cTBNA、电视辅助胸腔镜术、开胸肺活检等,其中,EBUS-TBNA是近20年来发展迅速的一项技术,2008年引入国内以来,有大量文献报道,其在肺门、纵隔病变的诊断中具有良好的安全性、敏感性[11]。
纵隔病变病因繁多,解剖结构复杂,临床对纵隔病变的诊断难度较大。之前国内主要依靠外科手术或纵隔镜检查确诊,但外科手术、纵隔镜检查的活检范围受限、创伤较大、并发症发生风险较高,其临床应用价值有限[12]。而cTBNA很好的解决了上述问题。有文献报道,cTBNA在纵隔及肺门疾病诊断的准确性较高[13],但cTBNA无影像学实时引导,加大了临床操作及阅片难度,同时,“盲穿”还可能造成病灶周围组织、血管的不必要的损伤,甚至可能出现大出血导致气道窒息等可能,影响诊断的准确性与安全性。因此,我们在选择穿刺部位时,一般选择安全性较高的7组淋巴结区,而肺门区因附近血管较多,出血风险较大,一般不会优先选择,从而导致在穿刺点选择方面有一定的局限性,直接影响病灶穿刺的阳性率。cTBNA是根据CT定位进行盲穿,而EBUS-TBNA是一种利用超声探头与专用的吸引活检针,在实时超声直视引导下进行针吸活检。EBUS-TBNA的穿刺针外径为21 G、22 G,其可以快速、准确、安全的获得组织样品,其搭载的超声探头设备可以帮助医师确认患者血管位置,分辨血管、淋巴结等组织,避免发生血管误穿,减少穿刺对病灶周围血管、组织的损伤,提高穿刺的准确性[14]。cTBNA容易出现出血、气胸、纵隔气肿等并发症,在EBUS-TBNA操作过程中很少出现。本研究25例检查均未见较大不良并发症,出血量较小,无气胸、纵隔气肿等,总体安全性较高,患者接受程度也较好。
本研究对比分析了cTBNA与EBUS-TBNA在纵隔及肺门占位性病变诊断敏感度、准确度、诊断效能等,结果发现,EBUS-TBNA组敏感度、准确度比cTBNA组高,这说明和cTBNA相比,EBUS-TBNA检查可以提高诊断准确性,其诊断效能更高。另外,研究结果说明EBUS-TBNA对恶性肿瘤的诊断、肺癌的分类及分期有重要的应用价值;良性病变中,肺结节、肺结核、慢性炎症等常见,EBUS-TBNA组良性疾病检出率比cTBNA组高。这说明了,cTBNA与EBUS-TBNA可以有效识别恶性疾病,而且和cTBNA相比,EBUS-TBNA可以更好的检出良性疾病,降低纵隔及肺门占位性病变漏诊、误诊发生风险。
在本研究中,EBUS-TBNA阳性诊断率仍然未能达到90%以上,其中3例假阴性最终确诊为小细胞癌,总结原因:本次使用的穿刺针孔径只有21 G、22 G,不像外周穿刺针如CT引导下经皮穿刺针一般都在18 G以上,无法取得较大的标本量,加上穿刺的部位附近有丰富的血管走行,不能进行多频次反复的穿刺,导致穿刺标本量相对偏小,间接影响病理结果判断。因为纵隔及肺门占位虽在超声实时引导避开主要的血管以及心脏等重要部位,但这部分的组织血供还是很丰富的,针吸活检标本会混杂较多红细胞成分,可能会掩盖肿瘤细胞,影响病理判断。此外,超声下虽然发现实性低回声区,但超声影像并不能准确地判断良恶性,虽然肿瘤转移经常侵犯纵隔淋巴结,但也有可能是淋巴结增生,超声下即使发现实性低回声区,也不一定就是转移灶或者淋巴结,因此穿刺部位很可能不是目标病灶。要加强与病理科的沟通及合作,充分利用好所取得的标本,以获取符合率较高的病理诊断;要提高术前阅读影像能力,完善术前的增强CT,甚至完善PET-CT等检查,准确找到目标病灶,精准定位穿刺部位;要加强超声气管镜规范化培训,在标本穿刺技术方面还需要进一步提高,不断改善我们的操作技术,以提高穿刺成功率。
综上所述,本研究认为,在纵隔及肺门占位性病变诊断中,EBUS-TBNA的可靠性、敏感性更让人满意,其诊断效果及精确性均比cTBNA好。
