HLA-Ⅱ类抗体引起输血相关性急性肺损伤*
——附2 例报告
2023-12-02邹玉郑茂纪欣廖秀云姜天华王珏
邹玉 郑茂 纪欣 廖秀云 姜天华 王珏△
(1.德阳市人民医院 输血科,四川 德阳 618000;2.德阳市中心血站;3.中国医学科学院北京协和医学院输血研究所)
输血相关性急性肺损伤(transfusion-related acute lung injury,TRALI)是指在输血过程中或输血后6 h 内发生的以急性非心源性肺水肿(noncardiogenis pulmonary edema)、低氧血症(hypoxemia)为主要临床表现的综合征,严重者可出现急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS),是1 种严重的致死性输血反应[1-3]。 TRALI 的发病机制之一是输注的血液成分中含人类白细胞抗原(human leukocyte antigen,HLA)和粒细胞特异性抗原(human neutrophil antigen,HNA)相应的抗体,抗原抗体反应引起大量白细胞在肺内滞留,导致肺毛细血管通透性增加,出现肺间质性水肿,最终表现为急性呼吸窘迫。 临床上TRALI 起病急,病情凶险,进展迅速,误诊率及死亡率高,越来越引起临床医师的重视。 本院发现1 名女性献血者的血小板同时引发2 例患者发生TRALI,对献血者HLA 抗体及患者抗原的检测分析报告如下。
1 材料与方法
1.1 病例资料
1.1.1 病例1 患者1,男性,47 岁,体重60 kg,身高170 cm,因“乏力、全身散在出血点、口鼻少量渗血3 d”,于2022 年11月9 日9 ∶04 急诊入院。 既往高血压病史2+年,规律服用降压药物,诊断急性淋巴细胞白血病1+年,予以DVLP 方案多次化疗,化疗期间达20+次输血治疗,均未发生输血不良反应。 入院查体:躯干及四肢可见散在出血点,胸骨压痛,左侧季肋区疼痛,双肺及心脏均正常。 胸部X 线:左下肺可见斑片影,心影不大,形态正常。
1.1.2 病例2 患者2,女性,70 岁,体重61 kg,身高142 cm,因“确诊急性髓系白血病M2 型1 年,双下肢乏力1 d”,于2022 年11 月11 日23 ∶10 急诊入院,既往“痛风”病史40+年,无高血压、冠心病、糖尿病史,患者于本院血液科输血治疗达20+次,均未发生输血不良反应。 入院查体:贫血貌,结膜苍白,双肺呼吸音清,心律齐,心音正常。 胸部CT:心脏增大,以左心系统为主,主动脉壁、冠脉及二尖瓣区钙化。 患者住院期间每天持续吸氧,血培养金黄色葡萄球菌阳性,痰培养嗜麦芽窄食单胞菌和琼氏不动杆菌阳性,故一直抗感染治疗。
1.2 输血情况 患者1 本次住院期间共进行10 次输血治疗,输注去白悬浮红细胞8 U,输注A 型单采血小板5 个治疗量,见表1。 患者2 本次住院期间共进行7 次输血治疗,输注去白悬浮红细胞8.5 U,输注A 型单采血小板2 个治疗量,见表2。 红细胞以1 U/h 输注,初期15 min 速度缓慢,严密观察患者生命体征,血小板以患者耐受的最快速度输注。
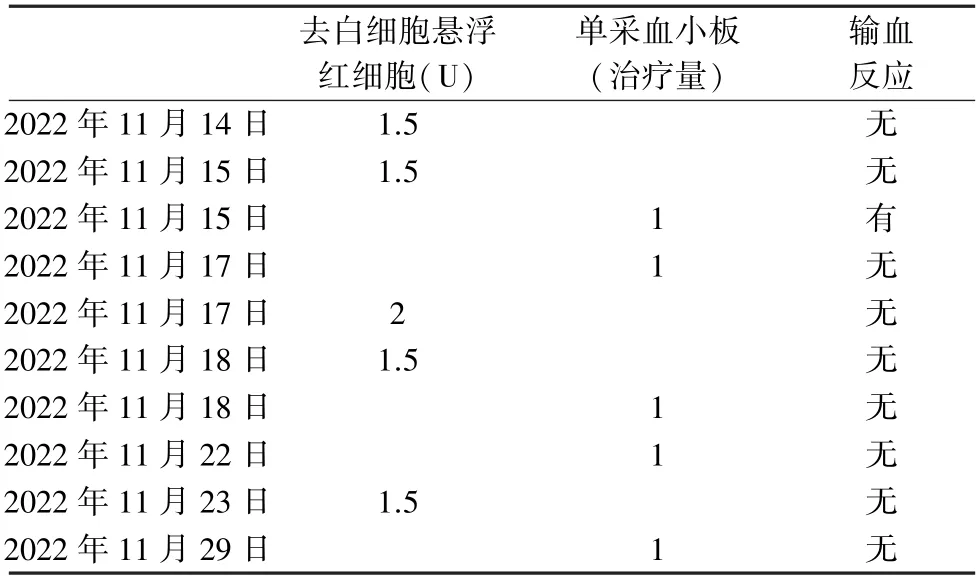
表1 患者1 住院期间输血情况
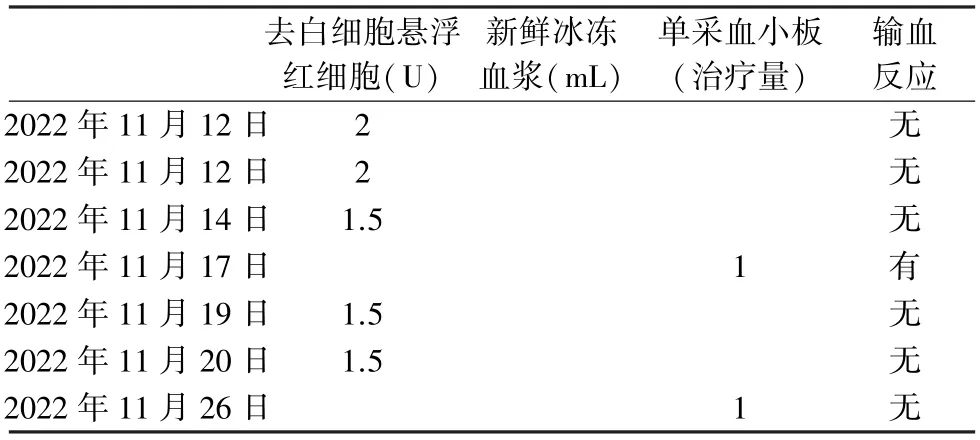
表2 患者2 住院期间输血情况
1.3 临床表现
1.3.1 患者1 11 月15 日19 ∶39 输入单采血小板150 mL时,突发气紧,喉头紧缩感,呼吸困难,查体:T 36.6℃,BP 190/106 mmHg,SPO282%,HR 121 次/min,R 35 次/min,血氧饱和度波动在82%~84%。 20 ∶00 查体:BP 135/69 mmHg,SPO290%,HR 110 次/min,R 30 次/min,患者仍感气紧,呼吸困难,双肺可闻及少量湿啰音和哮鸣音。 21 ∶00 患者诉气紧和喉头紧缩感较前缓解,查体T 36.5℃,BP 126/72 mmHg,SPO295%,HR 105 次/min,R 25 次/min,双肺可闻及大量湿啰音和哮鸣音。 22 ∶00 查体BP 108/67 mmHg,SPO296%,HR 88 次/min,R 22 次/min,患者生命体征平稳。 气紧、呼吸困难症状于当日消失。
1.3.2 患者2 输血前3 d 胸部CT 检查,未见肺部浸润,见图1A。 该患者输血前预防用药盐酸异丙嗪注射液25 mg 和地塞米松磷酸钠注射液5 mg。 于11 月17 日13 ∶45 缓慢输注血小板100 mL 时,突发气紧,喘憋明显,呼吸困难。 查体:BP 167/102 mmHg,P/HR 115/133 次/min,R 26 次/min,SPO297%(吸氧状态下),心律异常,心电图显示:快室率心房颤动,室性早搏ST-T 改变。 15 ∶07 查体:BP 165/72 mm-Hg,P/HR 142/162 次/min,R 25 次/min,SPO299%(吸氧状态下),患者端坐呼吸,气紧缓解不明显,双肺可闻及少量湿啰音和哮鸣音。 16 ∶00 查体:BP 110/68 mmHg,P/HR 127/147 次/min,R 30 次/min,SPO298%(吸氧状态下),心律仍异常,心率较前下降,气紧较前缓解,但缓解不明显,双肺湿啰音和哮鸣音逐渐明显,心界不大,心律齐,未闻及杂音。19 ∶00查体T 36.8℃,BP 106/64 mmHg,HR 122 次/min,RP 25 次/min,双肺可闻及大量湿啰音和哮鸣音。 次日查体:T 36.4℃,BP 135/73 mmHg,P 76 次/min,SPO298%(吸氧状态下),RP 21 次/min,患者自诉气紧较之前好转,活动后稍明显,双肺呼吸音粗,呼吸节律浅快,可闻及少量干湿啰音。 气紧、呼吸困难症状1 周内逐渐消失。 患者2 发生TRALI 后5 d复查胸部CT,显示轻度的双侧肺浸润,见图1B。
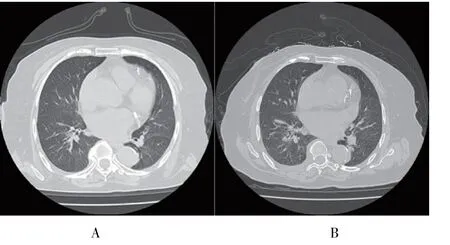
图1 患者2 发生TRALI 前后的胸部CT 影像
1.4 献血者情况 献血者:女性,G3P2,首次献血,未输过血,无其他疾病。 献血前未服任何药物,本次献血距最后1 次妊娠时间间隔3 年。
1.5 实验室相关检测方法 1) HLA 高分辨基因分型检测:采用NGS 二代测序分型法(美国ONE lambda 的AllTypeTMNGS11-Loci 试剂,Lot-Ngs015);2) HLA-HNA 抗体试验:采用Luminex 流式液相芯片法,美国ONE lambda 的LABScreen 试剂(HLA-I 类抗体筛查试剂Lot-024,HLA-Ⅱ类抗体筛查试剂Lot-015,HNA 抗体筛查试剂Lot-009)。 3) 输血反应前后影像学检查:胸部X 线(Fluorospot Compact FD)和胸部CT(NeuViz Epoch)。
2 结果
2.1 临床治疗 患者1 发生输血不良反应时,立即停止输血,心电监护和面罩吸氧5 L/min,静脉注射地塞米松10 mg,肌肉注射盐酸肾上腺素0.5 mg,静滴甲泼尼龙40 mg,静脉注射硝酸甘油10 mg 扩管降压,肌肉注射盐酸异丙嗪25 mg。同时请麻醉科、ICU 和耳鼻喉急会诊协助抢救,患者及家属拒绝转ICU,故继续呼吸支持治疗。 患者2 发生输血不良反应时,立即暂停输血,经面罩吸氧和经鼻高流量治疗,肌肉注射盐酸异丙嗪注射液25 mg 和氢化可的松0.04 g,静脉推注地塞米松磷酸钠注射液5 mg,甲泼尼龙琥珀酸钠40 mg。 静脉输注呋塞米40 mg 利尿,奥美拉唑40 mg 对症治疗。 同时请ICU 和心内科会诊,在吸氧情况下转入ICU 动脉穿刺置管,高压泵雾化吸入用布地奈德2 mL,静滴盐酸万古霉素1 000 mg,同时补钾利尿和呼吸支持治疗。
2.2 实验室检查
2.2.1 2 例患者和献血者HLA 高分辨基因分型结果 采用NGS 二代测序分型法,见表3。
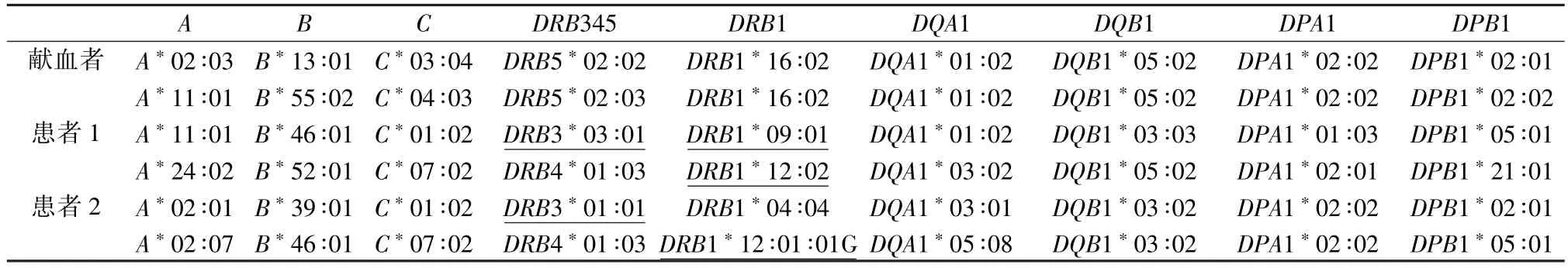
表3 2 例患者和献血者HLA 高分辨基因分型结果
2.2.2 献血者HLA、HNA 抗体鉴定结果 抗体HLA-Ⅰ类:阴性(-)、 HLA-Ⅱ类:强阳性(+++),HNA:阴性(-),抗体HLA-Ⅱ类MFI 值为∶10 199~13 894。
2.2.3 献血者血浆HLA-Ⅱ类抗体鉴定结果 见表4。
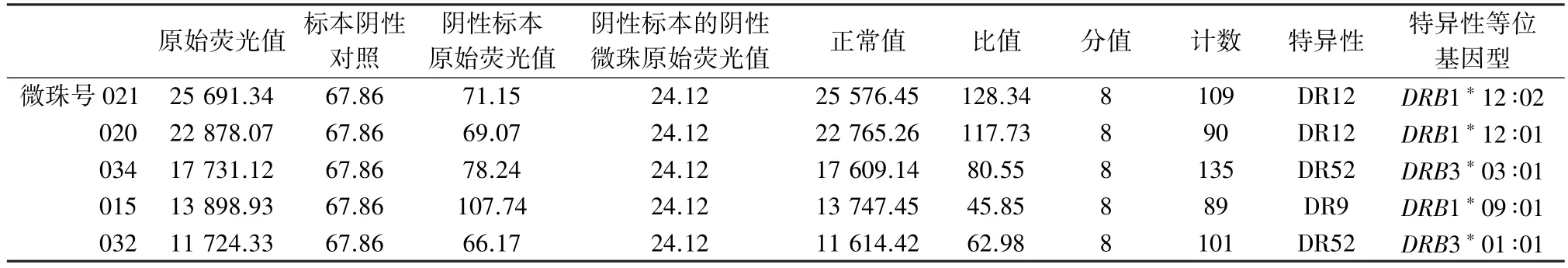
表4 献血者血浆HLA-Ⅱ类抗体鉴定结果
2.2.4 输血不良反应TRALI 发生前后B 型钠尿肽(BNP)检测结果比较 患者1 发生TRALI 前BNP 值为11.2 pg/mL,发生TRALI 时BNP 值为70.8 pg/mL。 患者2 发生TRALI 前BNP 值为620.1 pg/mL,发生TRALI 时BNP 升高为780.2 pg/mL。
3 讨论
TRALI 的危险因素可分为受血者相关和血液制剂相关的危险因素[4]。 受血者发生TRALI 的风险与其潜在危险因素密切相关。 2019 年新共识中TRALI 的危险因素包括脓毒血症、非心源性休克、大量输血、心脏手术、输血前血浆IL-8升高、年龄增加、产后出血、血栓性微血管病、恶性血液病等[5]。 血液制剂相关的危险因素包括抗白细胞抗体,以及储存时间过长导致的“储存损伤”也可影响TRALI 的发生。 根据血液制品中作用成分的不同,可将TRALI 分为抗体介导和非抗体介导2 类[6]。 约80%的病例由抗白细胞抗体所介导,不同类型的抗体可通过不同的途径激活不同的效应细胞,诱发TRALI[2]。 抗白细胞抗体包括抗HLA-Ⅰ类、Ⅱ类抗体和HNA 抗体。 Peters 等[6]回顾性分析HLA-Ⅰ类抗体占TRALI病例14.3%~26.7%,HLA-Ⅱ类抗体占0~46.7%。 HLA-Ⅱ类抗体通过与单核细胞表面抗原结合,激活单核细胞,间接活化或直接作用于中性粒细胞,诱导内皮细胞损伤,促炎介质的释放,如IL-8、PAF、TNF-ɑ 等细胞因子,诱发TRALI[7-9]。
本研究中2 例急性白血病患者输注同1 位女性供者的血小板后,均发生了严重输血不良反应。 患者临床表现为急性发作的低氧血症和非心源性肺水肿。 遗憾的是,2 例患者发生TRALI 时均未及时做相应的影像学检查,因此缺乏影像学上双侧肺水肿的明确证据。 李光熙等[10]指出当BNP <300 pg/mL 或NT-proBNP <2 000 pg/mL 时,可排除输血相关循环超负荷(transfusion-associated circulatory overload,TACO);当高NT-proBNP 输血后/输血前比值>1.5 时,可能提示TACO。本研究中2 例患者发生TRALI 时BNP 值均升高,但患者1 BNP仅为70.8 pg/mL。 患者2 输血前BNP 为620.1 pg/mL,高于正常值,发生TRALI 时BNP 为780.2 pg/mL,未达到输血前的1.5倍。 根据BNP 值分析2 例患者均不支持TACO。 此外,发现供血者血浆含有高滴度的HLA-Ⅱ类抗体,且可分别识别2例患者的HLA 抗原。 根据患者的临床病程、供者抗体鉴定结果以及HLA 高分辨基因分型结果,2 例患者均可诊断为TRALI。
本研究中2 例患者在发生TRALI 前均有感染症状及高炎症因子指标,且患者2 血培养阳性,住院期间一直接受抗感染治疗。 这2 例患者输血前的炎症状态是TRALI 发病的第1 个打击,献血者血浆中强阳性的HLA-Ⅱ类抗体成为诱发TRALI 的第2 个打击。
预防是防止TRALI 发生的最佳措施。 TRALI 的预防策略包括筛选献血者和血液制剂处理[1]。 抗体产生的主要途径是多次输血、孕妇妊娠免疫和移植。 HLA 和HNA 抗体在有妊娠史的女性中显著升高,妊娠次数与HLA 抗体发生率呈正相关,随着妊娠次数的增加,HLA 抗体产生概率显著增加[11-13]。 本研究中的女性献血者有3 次妊娠史,产生抗体滴度在最后1 次分娩后3 年仍然为强阳性,MFI 高达13 894。有研究表明,HLA-Ⅱ类抗体总数量(MFI >1 500)是TRALI的危险因素[14-15]。 本研究的2 例患者在输注少量血小板时即发生TRALI,提示有多次妊娠史的妇女所捐献的富血浆制品可能是TRALI 的高危因素。
2003 年英国颁布输血政策“以男性为主导供体提供新鲜冰冻血浆”。 2014 年美国AABB 标准提出“血浆和全血液制剂应当从男性,未孕女性,多次检测HLA 抗体阴性的妊娠女性献血者中获得”。 这些政策实施后效果明显,英国血液预警系统年度报告显示,2011~2016 年TRALI 发病率降低了至少2/3,死亡人数接近0 人[16]。 美国研究发现仅提供男性或以男性为主的血浆可明显降低TRALI 发病率[17]。 Meta 分析报道,排除女性献血者后,血浆相关TRALI 发病率降低了73%[17]。 因此,输注男性为主的富血浆产品的输血策略在国际中广泛使用[18-19]。 我国目前血站血浆总体有富余[20-21],减少乃至停止使用妊娠史女性献血者的血浆有一定可行性,但还需根据各个地区血浆供需具体情况评估相关策略。 我国各地血小板总体供应紧张,将血小板储存于血小板添加剂溶液(PAS)中以减少其中的抗体可能有利于降低TRALI 发生率,但还需要进一步的临床研究数据支持[1]。
综上所述,TRALI 是输血导致死亡的主要原因之一,我们应加强临床医务人员对TRALI 的认识,早发现、早干预、早治疗,同时建立符合我国国情的预防策略和血液预警系统,提高临床用血安全。
利益冲突:所有作者均声明不存在利益冲突。
