定制化敏感抗生素骨水泥螺钉治疗踝关节术后感染的临床研究
2023-10-12吕辉照梁志白张爱玲艾建国赵枫王江波
吕辉照 梁志白 张爱玲 艾建国 赵枫 王江波
抗生素骨水泥在骨科感染治疗中的应用已相当广泛,但多作为临时隔断器或旷置器使用,需与其他内固定方式相配合,存在感染控制不良的隐患。虽然有部分学者将骨水泥制作成骨水泥棒,作为骨折术后感染的内固定物,但这些内植物制作较为粗糙,操作难以普及[1]。随着3D打印技术的发展,各种定制材料和定制形状的内植物应运而生,近年来以各种骨水泥材料为基质的骨科内植物已开始应用于临床。但这方面的应用经验较为有限,在关节感染的治疗中,单纯使用定制化骨水泥内植物的强度和抗感染能力是否能满足临床要求尚未可知。2017年3月至2022 年7 月,中国人民解放军联勤保障部队第910医院骨科和泉州市第一医院骨科采用定制化敏感抗生素骨水泥螺钉治疗踝关节术后感染,本研究拟探讨该方法的临床疗效。
资料与方法
一、纳入标准与排除标准
纳入标准:①符合踝关节术后感染诊断标准[2];②感染累及踝关节腔;③临床资料完整。
排除标准:①合并糖尿病;②合并中、重度营养不良;③合并自身免疫性疾病;④长期口服糖皮质激素或免疫抑制剂;⑤病灶培养出致病菌≥2种。
二、一般资料
共22例踝关节术后感染病例纳入本研究,其中男12例,女10例;年龄为(39.27±5.78)岁(31~52岁),身体质量指数(body mass index,BMI)为(22.86±3.51)kg/m2(18.2~30.4 kg/m2)。初次手术原因:踝关节骨折15 例,距骨骨折1 例,距骨肿瘤2 例,距骨剥脱性骨软骨炎1例,踝关节韧带损伤2例,踝关节游离体1例。手术至感染时间为(10.77±3.64)个月(6~18 个月);踝关节清创次数为(1.50±1.06)次(0~3次);感染持续时间为(8.95±3.63)个月(3~15 个月)。所有病人均出现踝关节肿痛、活动障碍症状,术前均取窦道分泌物或踝关节穿刺取分泌物送细菌培养。感染致病菌包括耐甲氧西林金黄色葡萄球菌2例,铜绿假单胞菌2例,溶血性链球菌2例,金黄色葡萄球菌3例,表皮葡萄球菌1例,大肠埃希菌4例,肺炎克雷伯菌2例,鲍曼不动杆菌1例,肠球菌2例,阴沟肠杆菌2 例,木糖氧化产碱杆菌木糖氧化亚种1 例。病人按内固定方式不同,分为观察组和对照组,其中观察组10 例,采用定制化敏感抗生素骨水泥螺钉内固定;对照组12例,采用钛质克氏针和/或外固定架固定。两组间一般资料比较,差异无统计学意义,具有可比性(P>0.05,表1)。
三、手术方法
全麻或腰硬联合麻醉下,仰卧体位,根据不同的内固定方式设计手术切口,取出内固定物后,经前路显露踝关节,切开关节囊,显露踝关节腔,牵开踝关节后,清除脓液及炎性坏死组织,切除受累软骨及骨组织,碘伏与大量生理盐水冲洗。重新消毒铺无菌巾,更换手术器械。
观察组术前根据细菌培养及药敏结果,由山东威高医疗器械有限公司进行产品定制,制作敏感抗生素骨水泥螺钉。选择合适长度、直径4.5 mm骨水泥螺钉,经胫骨后内侧、前内侧及前外侧进钉,常规电钻开口、丝攻后,拧入螺钉交叉固定踝关节。透视下确定内固定位置满意后,踝关节腔内放置冲洗引流管,关闭伤口。

组别观察组对照组t(χ2)值P值例数10 12年龄(images/BZ_28_1831_778_1854_829.png±s,岁)性别(例)BMI(images/BZ_28_1831_778_1854_829.png±s,kg/m2)手术至感染时间(images/BZ_28_1831_778_1854_829.png±s,月)清创次数(images/BZ_28_1831_778_1854_829.png±s,次)感染持续时间(images/BZ_28_1831_778_1854_829.png±s,月)男6 6女4 6--39.70±6.86 38.92±4.98 0.310 0.760 0.220 0.691 22.70±3.59 23.00±3.60-0.195 0.847 9.70±3.40 11.67±3.73-1.282 0.215 1.30±1.06 1.67±1.07-0.803 0.432 8.60±4.09 9.25±3.36-0.421 0.686
对照组选择直径2.0 mm钛质克氏针(山东威高医疗器械有限公司)交叉固定踝关节,克氏针固定完毕后,轻微活动踝关节,若发现稳定性不足,予行外固定架(北京富乐医疗器械有限公司)辅助固定。透视下确定内固定位置满意后,踝关节腔内放置冲洗引流管,关闭伤口。
四、术后处理
术后静脉滴注敏感抗生素6周,6周后改口服敏感抗生素继续抗感染治疗。伤口持续生理盐水冲洗7~10 d,连续两次引流液细菌培养阴性后拔除引流管。术后辅助踝关节支具保护6~8周。术后6个月以上若踝关节自行融合,可逐步负重行走;若未融合,可二期行踝关节融合术。
五、评估指标
感染控制情况:记录术后伤口愈合等级和感染复发率。感染复发采用综合诊断标准[3]评估,凡是符合下列两项或以上的可诊断为感染复发:①局部红肿热痛等炎性表现,或局部出现窦道及分泌物;②对伤口分泌物或深层组织提取物细菌培养发现致病菌;③实验室感染指标异常或影像学发现感染征象。
实验室指标:记录术后1周、2周、3周、4周、3个月、6 个月的降钙素原(procalcitonin,PCT)、白细胞计数(white blood cell count,WBC)、红细胞沉降率(erythrocyte sedimentation rate,ESR)、C反应蛋白(Creactive protein,CRP)。
影像学指标:①记录术后6 个月踝关节MRI 影像中感染相关的影像特征,包括滑膜增厚、关节积液程度[4]、软组织不同程度肿胀、胫骨远端和距骨骨髓水肿、钉道增宽水肿等。②记录术后6 个月踝关节融合率。X 线片上胫距关节间隙可见骨小梁通过、间隙模糊消失即可诊断为踝关节融合。③内固定不良事件,包括内固定物松动、折断等。
六、统计学处理
采用SPSS 20.0软件(IBM公司,美国)进行统计学分析。符合正态分布的计量数据采用(±s)表示,组间比较采用独立样本t检验;组间重复测量数据比较采用重复测量方差分析。计数资料采用χ2检验或Fisher检验。两组间等级资料比较采用Mannwhitney U检验。P<0.05为差异有统计学意义。
结 果
所有病人均获得随访,随访时间为(33.68±13.85)个月(11~73个月)。观察组伤口均甲级愈合,优于对照组(P<0.05)。观察组感染复发率为0,优于对照组33.33%(4/12)的复发率(P<0.05,表2)。
两组间总体PCT、WBC、ESR、CRP比较,差异无统计学意义(P>0.05),但对照组术后6个月的PCT、WBC和CRP均高于观察组(P<0.05,表3、图1)。

图1 感染指标各时间点变化情况 a:两组间各时间点PCT 变化;b:两组间各时间点WBC变化;c:两组间各时间点ESR 变化;d:两组间各时间点CRP变化
观察组术后6 个月的踝关节融合率为50.00%(5/10),但对照组仅为16.67%(2/12),组间差异有统计学意义(χ2=4.774,P=0.029)。所有踝关节未融合病人,接受二期踝关节融合术,均获得骨性融合,其中,观察组总体踝关节融合时间为(11.00±6.50)个月,而对照组则为(14.33±5.70)个月,组间差异有统计学意义(t=0.296,P=0.214)。两组间在滑膜增厚、关节积液及软组织肿胀方面比较,差异无统计学意义(P>0.05),但观察组在骨髓水肿、钉道增宽水肿方面优于对照组(P<0.05,表4)。
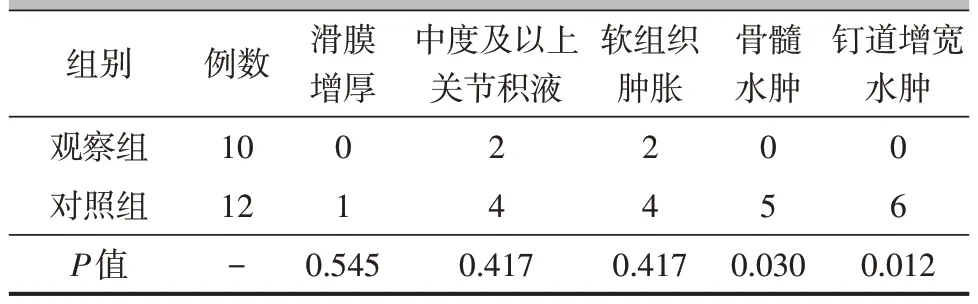
组别观察组对照组P值例数10 12-滑膜增厚中度及以上关节积液软组织肿胀骨髓水肿钉道增宽水肿01 24 24 05 06 0.545 0.417 0.417 0.030 0.012
观察组未出现内固定松动、断裂现象,而对照组虽未出现内固定断裂病例,但6例出现克氏针松动,两组间的内固定物松动率比较,差异有统计学意义(P=0.012)。典型病例见图2。
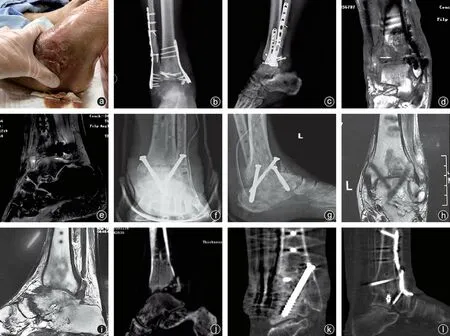
图2 病人,男,39岁,以“外伤致左踝肿痛、畸形、活动受限4小时”为主诉入院,分泌物培养报告耐甲氧西林金黄色葡萄球菌感染 a:左踝关节前外侧破溃流脓;b、c:术前正侧位X线片显示左侧胫距关节面模糊、毛糙,间隙变窄;d、e:MRI冠状位T1像和MRI矢状位T2压脂像显示胫骨下段和距骨骨髓水肿(白色箭头),关节间隙变窄,伴踝关节前外侧和后侧脓肿形成(星号);f、g:定制敏感抗生素骨水泥螺钉内固定术后,正侧位X线片显示骨水泥螺钉固定左胫距关节;h、i:术后6个月MRI显示左踝关节脓肿消失,关节周围水肿明显改善,但残留胫骨下段少许骨髓水肿,骨水泥螺钉钉道无增宽水肿征像;j:术后8个月CT矢状位显示左踝关节未融合,予二期行踝关节融合术;k、l:踝关节融合术后17个月冠状位和矢状位CT平扫显示胫距关节已融合
讨 论
踝关节周围软组织覆盖较为薄弱,术后感染并非罕见,但多为软组织或内固定周围感染,踝关节腔内感染较少[5]。Huang 等[6]报道踝关节内固定术后感染率约为2.0%~2.9%。踝关节感染,尤其是中、重度感染,多会侵袭破坏胫骨或距骨软骨组织,所以清创和关节融合是最主要的治疗方式[7-8]。但与其他关节感染类似的是,踝关节感染清创术后存在一定的复发率,Pradhan等[9]报道的复发率达到12.1%,而Pérez-Prieto等[10]的报道中则达到32.0%。Zhao等[11]认为关节感染清创术后复发的原因与清创不彻底、不适宜的内固定及术后抗感染方案有关。本研究中总体感染复发率达到18.2%,这与Pradhan 等[9]和Pérez-Prieto 等[10]有所差别,考虑可能与纳入研究的病例感染严重程度有所差异有关。笔者发现所有复发的踝关节感染均集中在对照组,达到33.33%(4/12),而且伤口愈合等级也远不如观察组。两组病人清创方式和术后抗感染方式类似,但感染复发率和伤口愈合程度有显著差异,考虑原因与内固定方式有关。Messori 等[12]认为感染伤口内残留金属异物或金属内植物,可能在金属表面形成细菌假膜,影响抗感染效果。Maradei-Pereira 等[13]也认为虽然克氏针是骨关节感染治疗中常用的内植物,但关节部位的克氏针容易形成钉道松动,成为细菌残留的空间。对照组中6 例X 线片上出现踝关节克氏针松动,而且这6例也在MRI上发现钉道增宽水肿,虽然这6例中仅4例出现感染复发,但也说明感染术后复发与关节克氏针的存留具有一定的相关性。相反,观察组中采用定制化敏感抗生素骨水泥螺钉则未出现感染复发病例,是因为这种骨水泥螺钉具备持续缓释敏感抗生素的功能,这与骨髓炎治疗中的抗生素骨水泥隔断器类似,可以增加关节腔内抗生素浓度,继而减少感染复发。
由于本研究病例数较为有限,定制化骨水泥螺钉周围抗生素的浓度变化尚未明确,是否与传统的抗生素骨水泥相似也尚未可知。临床上自行配制的抗生素骨水泥,由于抗生素混合不均匀,导致抗生素释放时间缩短。Pedroni 等[14]报道庆大霉素骨水泥有效释放时间仅为672 h。Wei 等[15]则报道万古霉素骨水泥有效时间为4~17 周不等。但工业定制化的抗生素骨水泥由于工艺的精细化,多数产品的抗生素有效释放时间显著高于手工制备的骨水泥。Klinder等[16]报道使用OsteoRemedies®骨水泥膝关节隔断器治疗膝关节置换术后感染,6 个月时仍可达到有效抗感染浓度。本研究中对照组1例在3个月时出现踝关节红肿热痛,确诊为感染复发,但未发现明显的脓肿或窦道,继续抗生素治疗,另外3例在术后3~6个月时确诊感染复发。虽然对照组各项感染指标的总体变化与观察组类似,但在术后6 个月时PCT、WBC 和CRP 均高于观察组,这提示踝关节感染常规清创术后3~6 个月是感染复发的关键时间点,这种观点与Ferrao等[17]的报道类似。然而,在观察组中,使用定制化的抗生素骨水泥螺钉则未发现这些感染指标在术后6 个月内有明显的反弹趋势,同时术后6个月的MRI影像也显示各种感染特征均优于克氏针内固定术。这也从侧面印证,定制化的抗生素骨水泥螺钉可以在术后6个月内持续保持抗感染能力,在减少感染复发方面优于传统清创术式,但其具体的浓度变化尚需后续进一步研究。
临床上单纯使用骨水泥制品作为内固定物的报道较少,在固定强度和稳定性方面的经验较少。赵伟等[18]使用3D 打印模具制备的抗生素骨水泥髓内钉治疗胫骨骨折术后髓腔感染时发现,该髓内钉没有足够的强度,骨折未愈合早期需辅助外固定物,有一定的内固定断裂风险。Kim等[19]比较3种自制骨水泥螺钉和1 种定制化骨水泥螺钉,发现自制骨水泥螺钉的强度远低于定制化骨水泥螺钉。本研究中10例观察组病人均未出现骨水泥螺钉断裂现象,生物强度可以达到踝关节固定的要求,这也说明大直径的定制骨水泥螺钉可以满足胫距关节和距腓关节固定的力学要求。另外,骨水泥螺钉的螺纹把持力显然优于光滑克氏针,也未出现内固定物松动的现象,相容性较好,MRI 下钉道周围未见增宽水肿征象。良好的固定作用,使踝关节自行融合率提高,达到50%,从另一方面也减少了病人二次手术损伤。所以,笔者认为骨水泥螺钉的使用在增加局部抗感染能力的同时,还可增强踝关节固定的稳定性,减少二次融合手术率,相比传统克氏针固定具有一定的优势。
综上所述,踝关节术后感染采用定制化敏感抗生素骨水泥螺钉内固定,既可增强局部抗感染能力,减少感染复发率,还可提高术后关节稳定性,减少二次融合手术率,可能是一种值得推荐的方法。