《中国血脂管理指南(2023 年)》解读
2023-06-08张大庆
张大庆
0 前言
动脉粥样硬化性心血管疾病(Atherosclerotic cardiovascular disease,ASCVD)为主的心血管疾病是危害国人健康和生命的首要疾病[1]。近年来,我国 ASCVD 的疾病负担呈继续增长态势[2]。流行病学、遗传学和临床研究等众多证据充分证实,低密度脂蛋白胆固醇(Low-density lipoprotein cholesterol,LDL-C)是 ASCVD 的致病性危险因素,同时,其他含有载脂蛋白 B(Apolipoprotein B,ApoB)的脂蛋白,包括富含甘油三酯的脂蛋白(Triglyceride-rich lipoprotein,TRL)及其残粒,以及脂蛋白 (a)[Lipoprotein(a),Lp(a)],在动脉粥样硬化的发生发展中发挥重要作用[3]。近年,血脂领域的新药研发不断取得突破性进展。“健康中国行动”为国人血脂管理提出了新的要求,国家心血管病专家委员会联合中华医学会心血管病学分会、内分泌学分会、糖尿病学分会、检验医学分会及中国卒中学会,多学科专家组成联合专家委员会,对《中国成人血脂异常防治指南(2016 年修订版)》进行更新,颁布了《中国血脂管理指南(2023 年)》,同时发表在《中华心血管病杂志》[4]、《中国循环杂志》[5],旨在指导临床实践,全面提升我国血脂管理水平,提高国人ASCVD 防治水平。本文对新版《指南》的要点进行解读。
1 新版《指南》覆盖更广泛人群的全生命周期的血脂管理
既往及2016版《指南》[6]适用人群为成年人,新版《指南》增加儿童和青少年人群的血脂筛查和管理,对老年群体血脂管理亦给出针对性的建议;同时,新版《指南》也不再只关注血脂异常的防治,而是针对血脂异常的全面管理提出了指导性意见,不同ASCVD风险人群的血脂水平、各种血脂异常的综合管理,包括生活方式指导、药物治疗策略、处理流程以及新药研发进展等。
2 新版《指南》新增3项血脂常规检测内容,推出4类重点血脂筛查人群,血脂检查纳入小学、初中、高中体检的常规项目
血脂检测是发现血脂异常、评估ASCVD风险和确定干预策略的基础。相比2016版《指南》,新版《指南》在传统临床血脂检测的常规项目总胆固醇 (TC)、甘油三酯 (TG)、低密度脂蛋白胆固醇 (LDL-C)、高密度脂蛋白胆固醇 (HDL-C)的基础上,增加了载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)、脂蛋白(a)[lp(a)]作为血脂常规检测项目。非HDL-C 可通过计算获得,即TC减去HDL-C,作为降脂治疗的次要靶点。
血脂筛查是提高血脂异常早期检出率和知晓率的有效方式。新版《指南》指出下列4类人群为血脂检查的重点对象:有ASCVD病史者;存在多项ASCVD危险因素,如高血压、糖尿病、肥胖、吸烟等人群;有早发心血管疾病家族史者(男性一级直系亲属在55岁前或女性一级直系亲属在65岁前患ASCVD),或有家族性高脂血症患者;皮肤或肌腱黄色瘤及跟腱增厚者。
另外,与2016版《指南》要求20~40岁至少5年进行血脂检查一次相比,新版《指南》的筛查频率有所提高。新版《指南》要求<40岁成年人每 2~5 年进行 1 次血脂检测,≥40岁成年人每年至少应进行1次血脂检测;ASCVD高危人群应根据个体化防治的需求进行血脂检测;在上述人群接受的血脂检测中,应至少包括1次脂蛋白(a)的检测。家族性高胆固醇血症(FH)先证者的一级和二级亲属均应进行血脂筛查,增加家族性高胆固醇血症的早期检出率。
新版《指南》指出,由于膳食模式转变、身体活动减少以及不良生活方式,我国儿童青少年血脂异常发生率呈上升趋势,检出率高达20.3%~28.5%[7-8]。新版《指南》推荐血脂检测应列入小学、初中和高中体检的常规项目,说明对血脂的监测和心血管疾病防控的关口前移。同时,新版《指南》结合血脂异常在儿童青少年的一些流行病学的证据,制定出了相应的正常值标准。对于儿童青少年的血脂异常,主要还是强调生活方式的干预,加强运动和饮食的管理。饮食管理的同时也会兼顾儿童青少年生长发育和身体健康的需要,进行科学正确的指导。对于血脂异常的儿童青少年,如果有高风险因素或者怀疑具有FH的患者,应当考虑给予药物治疗。
3 动脉粥样硬化性心血管疾病风险评估模式更适合中国人群
ASCVD总体风险评估是血脂干预决策的基础。新版《指南》继续推荐采用以中国人群长期队列研究所建立的中国成人动脉粥样硬化性心血管疾病总体发病风险评估流程图(见图1)进行风险评估[4]。与旧版不同的是,新版《指南》将总体人群依据是否具有ASCVD 区分为一级和二级预防人群,在二级预防人群中给出了超高危人群的划分标准;在一级预防人群的高危人群中增加了慢性肾脏疾病(CKD)3~4期[9]。对<55岁且ASCVD 10 年风险为中危者进一步进行余生风险评估,针对余生风险不属于高危的个体,考虑结合“风险增强因素”决定干预措施。将靶器官损害、血清生物标志物及肥胖或腹部肥胖、早发心血管疾病家族史等因素列为风险增强因素。患者合并有多个风险增强因素时更倾向按高危处理。

图1 中国成人 ASCVD 总体发病风险评估流程图注:ASCVD:动脉粥样硬化性心血管疾病;ACS:急性冠脉综合征;LDL-C:低密度脂蛋白胆固醇;CABG:冠状动脉旁路移植术;PCI:经皮冠状动脉介入治疗;TC:总胆固醇;CKD:慢性肾脏病;HDL-C:高密度脂蛋白胆固醇;BMI:体重指数。1 mmHg=0.133 kPa。危险因素的水平均为干预前水平。*危险因素包括吸烟、低 HDL-C、年龄≥45/55 岁(男性/女性)。<40 岁的糖尿病患者危险分层参见特殊人群糖尿病部分
4 血脂异常病因分类
新版《指南》指出,血脂异常以原发性为主,主要包括高胆固醇血症和高甘油三酯血症,是由于单一基因或多个基因突变所致,具有家族聚集性,有明显的遗传倾向,特别是单一基因突变者,故临床上又称为遗传性或家族性高脂血症。新版《指南》针对继发性(获得性)血脂异常的病因进行总结,包括生活习惯:摄取富含饱和脂肪酸和胆固醇的饮食可引起胆固醇水平升高,酒精过量可导致高 TG 血症;引起血脂异常的疾病:肥胖、糖尿病、肾病综合征、甲状腺功能减退症、肾功能衰竭、肝脏疾病、系统性红斑狼疮、糖原累积症、骨髓瘤、脂肪萎缩症、急性卟啉病、多囊卵巢综合征等。药物可引起继发性血脂异常:糖皮质激素、雌激素、维甲酸、环孢素、抗抑郁药物、血管内皮生长因子抑制剂、芳香化酶抑制剂等。
5 新版《指南》针对血脂干预靶点及管理进行推荐
LDL-C仍然是ASCVD风险干预首要靶点(IA),非HDL-C(IB)和apoB(IIa C)是糖尿病、代谢综合征、高TG 及极低LDL-C 患者的ASCVD风险干预靶点;另外,高TG作为他汀类药物治疗后高危ASCVD患者的管理指标;Lp(a)作为高危ASCVD患者的管理指标。
针对不同ASCVD风险分层人群,新版《指南》结合最新的降脂领域的循证证据,结合人群特点及降脂的成本效益,基于ASCVD不同风险给出了不同的LDL-C目标水平:低危人群<3.4 mmol/L;中、高危人群<2.6 mmol/L;极高危<1.8 mmol/L,且较基线降低幅度>50%;超高危人群<1.4 mmol/L,且较基线降低幅度>50%;非HDL-C的目标水平=LDL-C水平+0.8 mmol/L。
6 新版《指南》降脂达标策略:以中等强度他汀类药物为基础,联合降脂、长期达标
新版《指南》降脂达标策略包括生活方式和药物治疗的策略,并强调长期达标、降脂药物联合的重要性[10]。新版《指南》降脂治疗中首先推荐健康生活方式,包括合理膳食、适度增加身体活动、控制体重、戒烟和限制饮酒等,针对不同类型的血脂异常进行了针对性的生活方式推荐(见表1)。由于受多种混杂因素影响,膳食胆固醇与心血管事件之间的关系,目前尚存在一定争议。新版《指南》推荐,在中国心脏健康膳食模式基础上,对 ASCVD 中高危人群和高胆固醇血症患者应特别强调减少膳食胆固醇的摄入,每天膳食胆固醇摄入量应在 300 mg 以下[11]。
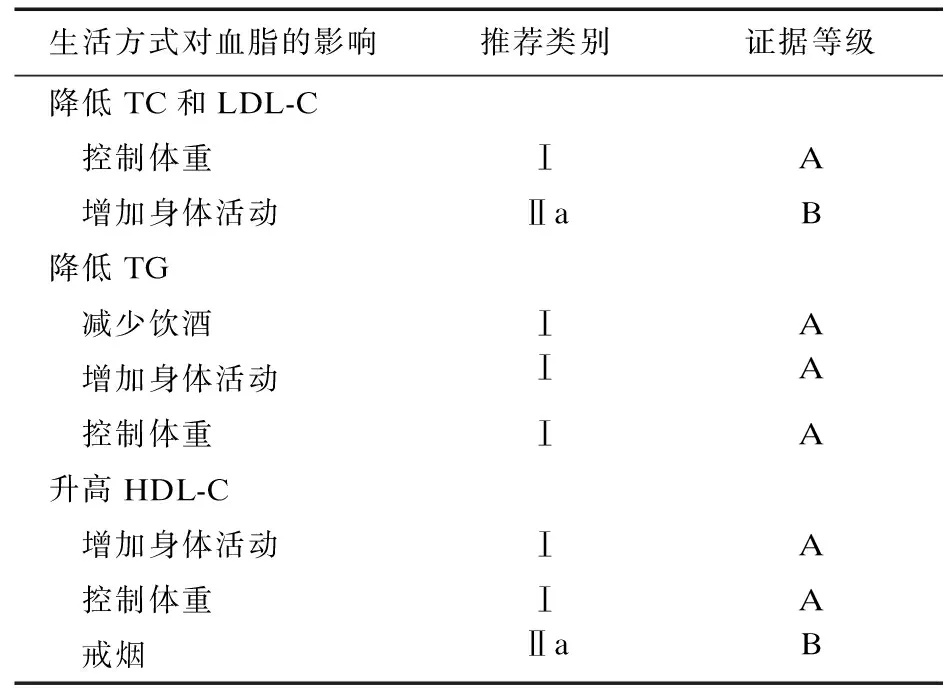
表1 生活方式对血脂的影响
他汀类药物在ASCVD各类人群中的应用均取得坚实的循证证据[12],目前仍是降胆固醇治疗的基础。然而,由于他汀类药物剂量增倍,LDL-C 降低效果只增加 6%,以及国人对他汀类药物的耐受性较低,具有更高的风险,如肝功能损害、肌病及新发糖尿病等潜在副作用,结合国人急性冠脉综合征强化降脂研究(China Intensive Lipid Lowering with Statins in Acute Coronary Syndrome,CHILLAS)提示他汀类药物增加剂量并未带来额外的心血管获益[13]。并且,基于最近亚洲人群研究证据,与使用高强度他汀类药物比较,中等强度他汀类药物联合依折麦布在ASCVD 患者中可实现更高的 LDL-C 达标率,并具有更好的耐受性,且 ASCVD 事件有降低趋势[14]。新版《指南》明确推荐降脂药物使用策略为以常规剂量或中等强度他汀类药物为基础联合非他汀类药物。同时,新版《指南》针对超高危患者,针对LDL-C基线较高或LDL-C≥ 4.9 mmol/L以及服用他汀类药物患者但LDL-C ≥ 2.6 mmol/L患者,预计他汀类药物联合胆固醇吸收抑制剂不能使 LDL-C达标时,可考虑直接采用他汀类药物联合前蛋白转化酶枯草溶菌素 9(PCSK9) 抑制剂,以保证患者 LDL-C 早期快速达标。
考虑到大量流行病学研究支持TG升高与ASCVD风险增加相关,新版《指南》针对高TG的管理策略进行了明确的推荐:强调运动、控制饮食和限制饮酒是基础;TG水平>5.6 mmol/L,可直接选择降低 TG 的药物,主要包括贝特类药物[15]及高纯度 ω-3 多不饱和脂肪酸、烟酸类药物[16],以降低胰腺炎风险。新版《指南》依据降低ASCVD风险的循证证据给出了不同的推荐级别,ASVCD患者及高危人群接受中等剂量他汀类药物治疗后如TG>2.3 mmol/L,应考虑大剂量二十碳五烯酸乙酯(2g/次,2次/d)治疗以降低ASCVD风险[17]的推荐级别为IIa,而ω-3 多不饱和脂肪酸和非诺贝特、苯扎贝特的推荐级别为IIb。
针对血脂达标,新版《指南》强调长期达标的重要性,为此进行降脂疗效的监测具有重要价值,新版《指南》对此进行了明确的推荐:对采取饮食控制等非药物治疗者,开始的 3~6 个月应复查血脂水平,如血脂控制达到建议目标值,则继续非药物治疗,但仍需每 6 个月至1年复查1次,长期达标者可每年复查1次。首次服用降脂药物者,应在用药 4~6 周内复查血脂、肝酶和肌酸激酶。如血脂参数能达到目标值,且无药物不良反应,逐步改为每 3~6 个月复查 1 次。如治疗 1~3 个月后,血脂仍未达到目标值,需及时调整降脂药物剂量或种类或联合应用不同作用机制的降脂药物。每次调整降脂药物种类或剂量时,都应在治疗 4~6 周内复查。
新版《指南》强调降脂药物联合应用在血脂管理中的重要价值。致动脉粥样硬化脂蛋白的多样性以及各脂蛋白代谢的复杂性决定了针对不同靶点的降脂药物联合应用的合理性。目前针对降脂药物的联合使用已在系列临床研究中得到证实,包括他汀类药物联合胆固醇吸收抑制剂[18]、PCSK9抑制剂[19]以及多不饱和脂肪酸[17]等。新版指南针对不同作用机制的降脂药物联合应用,在联合方案、降脂疗效以及心血管终点事件和安全性方面均给出了详细推荐(见表2)。
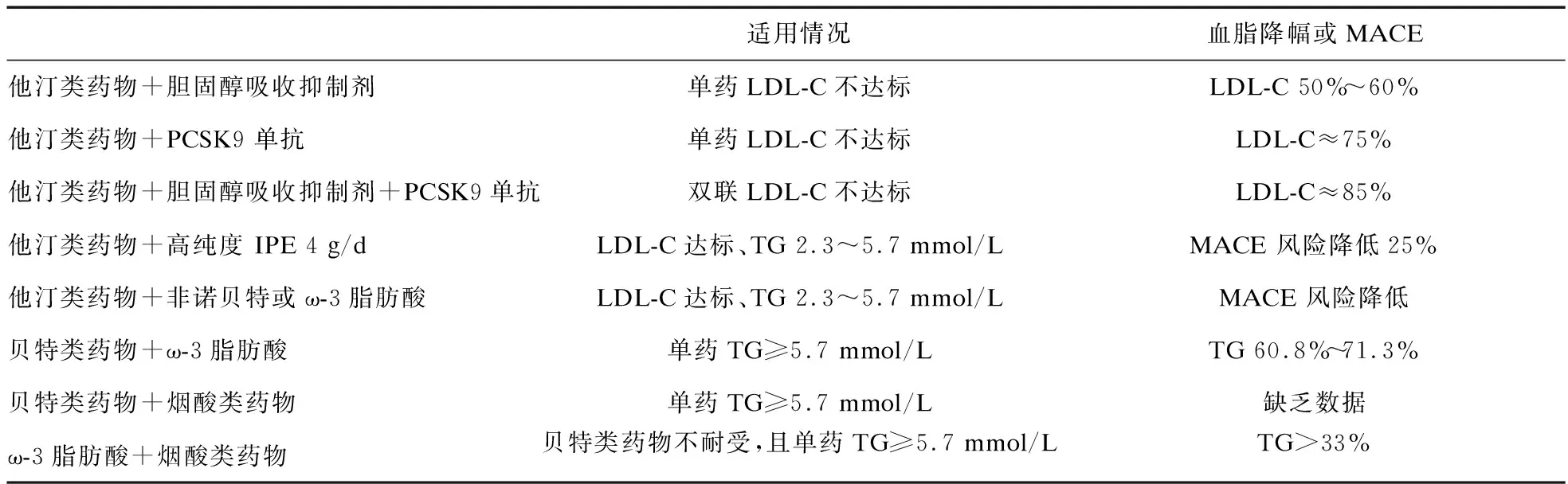
表2 降脂药物的联合应用推荐建议
7 特定人群的血脂管理
新版《指南》考虑到特定人群的血脂代谢状态及对药物治疗的反应具有一定的特殊性,针对临床上合并高血压、糖尿病、CKD、脑卒中等临床情况,以及妊娠状态、儿童和高龄老年人制定了个体化的血脂管理策略。
7.1 糖尿病人群血脂管理 糖尿病是 ASCVD 的重要独立危险因素,糖尿病患者的血脂异常特点为 TG 升高,HDL-C 降低,LDL-C正常或轻度升高。糖尿病患者推荐采用 LDL-C 和非 HDL-C 同时作为降脂目标,其中糖尿病合并ASCVD患者的LDL-C和非 HDL-C 水平应控制在1.4 mmol/L以下。
7.2 高龄患者(75岁以上)血脂管理 考虑到75岁以上老年人常患有多种慢性疾病,需服用多种药物,且有不同程度的肝肾功能减退,要注意药物间的相互作用和不良反应,降脂药物剂量的选择需要个体化,起始剂量不宜太大,应根据治疗效果调整降脂药物剂量并监测肝肾功能和肌酶;考虑到尚无在高龄老年患者进行他汀类药物治疗靶目标的临床随机对照研究,对高龄老年人他汀类药物治疗的靶目标不作特别推荐。
7.3 卒中患者的血脂管理 对于动脉粥样硬化性缺血性脑卒中或短暂性脑缺血发作(TIA)合并明确冠状动脉疾病(CAD)或外周血管疾病(PAD)患者,建议LDL-C水平<1.4 mmol/L;非HDL-C水平<2.2 mmol/L;对于单纯动脉粥样硬化性缺血性脑卒中或TIA 患者,建议LDL-C水平<1.8 mmol/L;非HDL-C水平<2.6 mmol/L;对于动脉粥样硬化性缺血性脑卒中或TIA,推荐他汀类药物作为首选治疗。
7.4 CKD患者的血脂管理 合并CKD的心血管疾病(CVD)患者死亡风险显著增高,CKD 3~4 期患者直接归于ASCVD高危人群,亦是ASCVD超高危人群的重要风险因素。CKD患者的血脂特点:TG水平升高、HDL-C水平降低及sdLDL颗粒和Lp(a)水平明显升高。贝特类药物可升高肌酐水平,中重度 CKD 患者与他汀类药物联用时,可能增加肌病风险。推荐他汀类药物联合胆固醇吸收抑制剂针对CKD 3~5期非透析和透析依赖的ASCVD患者的血脂管理;但非ASCVD的透析依赖CKD患者不建议使用他汀类药物。
8 新型降脂药物受到关注
近年结合分子生物学技术的迅猛发展,针对不同脂蛋白代谢的新型降脂药物的研发进入了新的时代,包括针对血管生成素样蛋白3[20]、载脂蛋白 C3[21 ]、apo(a)[22]以及PCSK9的小干扰RNA[23]或寡义反核苷酸类靶向干预的药物不断问世,针对家族性乳糜血症、高TG血症、高胆固醇血症以及Lp(a)的管理、防控ASCVD风险的临床研究正在进行中,为未来致动脉粥样硬化脂蛋白的全面管理提供新的方法。
