利用GNRI评估老年射血分数保留型心衰患者的预后
2022-07-26何婷婷王宇毕梦婷李佳正王志荣张卓琦
何婷婷,王宇,毕梦婷,李佳正,王志荣,张卓琦
射血分数保留型心衰(HFpEF)占心力衰竭(心衰)的50%以上,且发病率呈上升趋势[1]。HFpEF在病理生理机制上与射血分数减低型心衰(HFrEF)大相径庭,目前缺乏有效的治疗方法[2]。与HFrEF相比,HFpEF患者老年人及女性占比较高[3],且具有更高的共病负担[4],易发生营养不良。有研究显示,营养不良是慢性心衰患者预后不良的独立危险因素,对心衰患者进行营养干预有助于改善预后[5]。因此早期评估HFpEF患者的营养状态并及时对其进行营养干预至关重要。
目前对心衰患者使用哪种工具评估营养状况尚未形成共识。体质指数(BMI)、前白蛋白、白蛋白(ALB)、总胆固醇(TC)、总淋巴细胞计数等作为营养指标,可以预测心衰患者的不良结局[6-10],但单一参数易受体液潴留、感染与炎症、肝肾功能损害、利尿剂及降脂药物等因素的影响,因此不适合评估患者的精确营养状况。而老年营养风险指数(GNRI)、营养预后指数(PNI)和控制性营养评分(CONUT)等简单方便的客观营养评价工具,被广泛应用于评价老年与慢性病患者的营养状况。既往有研究在一个大型、特征明确的门诊心衰队列中对比了以上3种工具后发现,GNRI在预测死亡风险方面具有最大的增量价值[11]。因此,本研究选择了GNRI作为营养筛查工具来评估老年HFpEF患者的营养状况,并分析GNRI对全因死亡的预测价值。
1 资料与方法
1.1 研究对象及随访结局连续纳入2018年8月至2019年8月期间于徐州医科大学附属医院心内科住院治疗的老年HFpEF患者,收集患者的临床资料,以全因死亡作为终点事件,对患者电话随访至2021年8月。纳入标准:符合《中国心力衰竭诊断和治疗指南2018[12]》中HFpEF的诊断标准:具有心衰的症状和/或体征,左室射血分数(LVEF)≥50%,N末端脑钠肽前体(NTproBNP)≥125 pg/ml并符合以下至少1条:①左心室肥厚和/或左心房扩大;②左室舒张功能异常;NYHA分级Ⅱ~Ⅳ级;年龄≥60岁。排除标准:急性冠脉综合征;血液病或恶性肿瘤;甲状腺功能亢进或减退等内分泌疾病;活动性感染;肝肾功能不全;临床资料不全。
1.2 研究指标及分组通过电子病历系统记录患者的临床资料。患者的身高、体重、生命体征及血液学指标均于入院24 h内测得。心脏彩超应用Philips iE33超声诊断仪,于住院期间病情稳定后测得。采用YAMADA简化公式计算GNRI:GNRI=1.489×白蛋白(g/L)+41.7×BMI/22[13]。以GNRI≤98为存在营养不良风险[14],将患者分为高GNRI组(GNRI>98)和低GNRI组(GNRI≤98)。
1.3 统计学方法采用SPSS 24.0软件进行统计学分析。符合正态分布的定量资料以(±s)表示,两组间比较采用独立样本t检验;不符合正态分布的定量资料以M(Q25,Q75)表示,两组间比较采用Mann-Whitney U检验;定性资料采用频数(百分比)表示,两组间比较采用Pearson卡方检验。采用Kaplan-Meier生存分析曲线对比两组患者的累积生存率,组间比较采用Log-rank检验。采用单因素COX回归分析筛选全因死亡的危险因素,进一步对有统计学意义的指标行多因素COX回归分析,以逐步向前法筛选独立预测因子。采用ROC曲线评估GNRI、BMI、白蛋白对全因死亡的预测价值。以P<0.05为差异具有统计学意义。
2 结果
2.1 不同GNRI分组基线资料比较与高GNRI组相比,低GNRI组患者具有以下临床特征:年龄更大、NT-proBNP及血肌酐水平更高,BMI、血清白蛋白、淋巴细胞计数、血红蛋白、三酰甘油、血钠、糖化血红蛋白(HbA1c)水平更低,两组间存在统计学差异(P<0.05)。而在住院时间、性别、血压、心率、NYHA分级、谷草转氨酶(AST)、谷丙转氨酶(ALT)、血尿素、尿酸、空腹血糖、TC、低密度脂蛋白胆固醇(LDL-C)、血钾、心脏彩超指标、病史及出院带药,无统计学差异(P>0.05),表1。

表1 高GNRI组与低GNRI组基线资料对比
2.2 不同GNRI分组的生存分析Kaplan-Meier生存分析曲线显示,在29(24,32)个月的中位随访期间,低GNRI组患者的累积生存率低于高GNRI组,Log-rank检验提示组间差异具有统计学意义(P<0.001),图1。
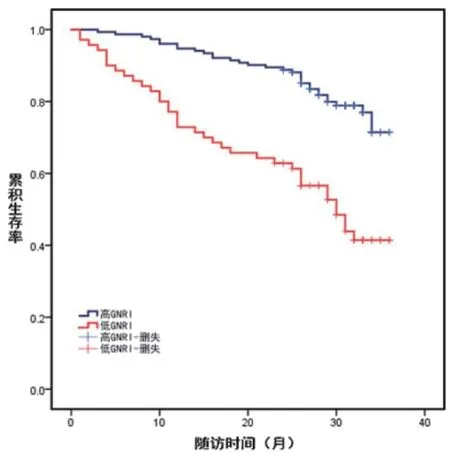
图1 不同GNRI分组发生全因死亡的Kaplan-Meier生存分析曲线
2.3 全因死亡的危险因素分析以是否发生全因死亡为终点指标,将基线资料纳入单因素COX回归分析模型,结果显示,年龄、GNRI、淋巴细胞计数、血红蛋白、血尿素、NT-proBNP、三酰甘油、血钠、ACEI/ARB是老年HFpEF患者发生全因死亡的危险因素(P<0.05)。将以上单因素分析中具有统计学差异的指标进一步纳入多因素COX回归模型(由于GNRI由白蛋白和BMI联合计算而来,存在共线性关系,故未纳入白蛋白及BMI),采用逐步向前回归法分析,结果显示,校正混杂因素后,年龄、GNRI、NT-proBNP仍为老年HFpEF患者发生全因死亡的危险因素,表2。
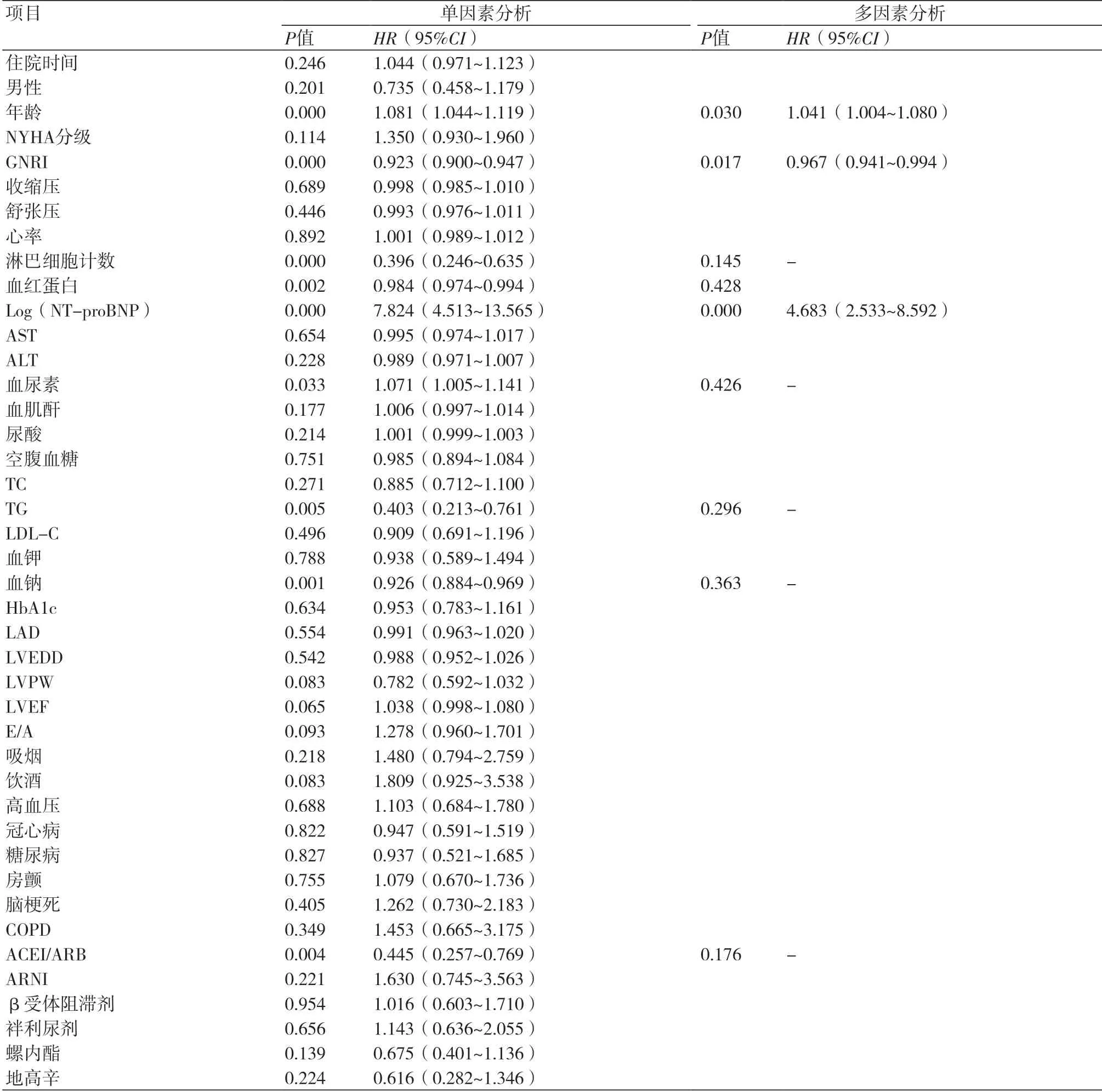
表2 全因死亡的单因素及多因素COX回归分析
2.4 GNRI、白蛋白、BMI对全因死亡的预测价值ROC曲线分析显示,GNRI、白蛋白、BMI对老年HFpEF患者发生全因死亡的AUC分别为0.742(95%CI:0.669~0.815,P<0.001)、0.693(95%CI:0.621~0.766,P<0.001)、0.683(95%CI:0.606~0.759,P<0.001),阈值分别为101.86、41.45g/L、24.23 kg/m2,敏感度分别为0.638、0.826、0.696,特异度分别为0.772、0.503、0.595,图2。
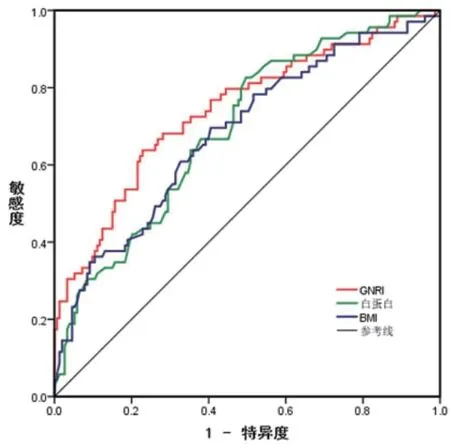
图2 GNRI、白蛋白及BMI预测全因死亡的ROC曲线
3 讨论
营养不良常见于心衰患者,并与心衰的发病和死亡密切相关[15]。营养不良是指能量摄入不足、过量或比例异常,与机体的营养需求不协调,从而对机体细胞、组织、形态等造成不良影响的综合征,包括蛋白质-能量营养不良、微量元素营养不良等类型[16]。本研究中的营养不良均为能量摄入不足或消耗过高所致的蛋白质-能量营养不良。营养不良与心衰之间关系复杂:一方面,营养缺乏可能导致心肌细胞萎缩与纤维化,使左心室质量和功能减退[17],促进心衰的发生及发展。另一方面,心衰患者体液潴留所致的胃肠道水肿可引起厌食和吸收不良[18];消化道形态和功能的改变会破坏肠壁的免疫屏障,触发促炎细胞因子释放,慢性炎症和神经激素的激活进而促进高分解代谢,使蛋白质和脂肪组织分解,导致体重减轻和恶病质[11,19];心衰患者普遍高龄、服药种类多以及患有其他共病[20],也会增加营养不良的风险,在老年HFpEF患者尤为显著。总之,心衰与营养不良之间形成恶性循环,导致患者的不良预后。
GNRI是根据营养风险指数(NRI)为老年人制定的营养评价工具。NRI最初用于评估住院患者术后并发症严重程度和营养不良情况,计算公式为:NRI=1.489×白蛋白(g/L)+41.7×目前体质指数/平时体质指数[21]。然而老年患者的平时体重难以获取,Bouillanne等[14]根据Lorentz公式得出“理想体质指数”并替换了NRI公式中的“平时体质指数”,并将GNRI定义为可用于包括老年患者在内的所有患者的营养指数。但Lorentz公式中理想体质指数的计算依旧稍显繁琐,YAMADA等[13]将理想体质指数直接设定为22 kg/m2,最终将GNRI公式简化为:GNRI=1.489×白蛋白(g/L)+41.7×BMI/22。经过YAMADA对比,两种计算方法结果相差不大。
研究显示,GNRI预测老年HFpEF患者发生全因死亡的价值优于白蛋白、BMI,与2021年国内1篇针对住院心衰患者的研究结果一致[22]。心衰患者应用利尿剂可减轻水肿,体重减轻会导致BMI下降,血液浓缩导致血清白蛋白浓度升高,考虑到二者之间的抵消作用,GNRI作为白蛋白和BMI的联合指标,可最大限度减少体液状态的影响。既往有国外研究者对TOPCAT试验美洲地区的HFpEF患者进行分析显示,通过GNRI值评估的中重度营养不良风险患者的主要复合心血管结局、心血管死亡、全因死亡、因任何原因住院和因非心血管原因住院的风险高于无营养不良风险的患者[23]。目前国内尚缺乏利用GNRI评估HFpEF患者预后的相关报道,因此对HFpEF患者进行研究,并发现低GNRI与老年HFpEF患者不良预后之间存在显著相关性。本研究还发现,除GNRI外,年龄、NT-proBNP也是老年HFpEF患者发生全因死亡的独立预测因子,与既往研究结果一致。
综上所述,高龄,营养不良,NT-proBNP水平高的HFpEF患者预后更差。GNRI≤98的老年HFpEF患者存在营养不良风险,其死亡风险更大。GNRI是老年HFpEF发生全因死亡的独立预测因子,且预测价值优于白蛋白、BMI。但本研究为回顾性分析,样本量较少,仅收集了入院时的基线资料,且缺乏非心衰老年人的健康对照组,存在一定局限,有待后续改进。
