超声监测胃残余量在脑出血患者术后肠内营养中的应用研究
2022-07-25王孜恒陈莲芳
童 玲,王孜恒,段 缓,陈莲芳
(蚌埠医学院第一附属医院重症医学科,安徽 蚌埠 233000)
神经危重症患者如脑出血术后患者由于病情危重,机体处于高分解、高代谢状态,营养需求较高。且术后患者常存在不同程度的意识障碍及吞咽功能障碍,导致无法自主进食。因此,营养支持在这类患者综合治疗中发挥着重要作用,不可缺少。肠内营养(enteral nutrition,EN)能够维持胃肠道结构及功能完整性,预防肠源性感染,改善患者营养状况及整体预后[1]。然而,在实施过程中常会伴有喂养不耐受、误吸等相关并发症的发生,影响肠内营养的治疗效果及患者预后[2]。因此,准确地监测胃肠功能,指导肠内营养正确实施,在临床工作中非常重要。而胃残余量(gastric residual vol‐ume,GRV)监测是评估胃肠道蠕动情况及喂养不耐受风险的重要指标[3-4]。目前临床上多数使用注射器抽吸胃液法监测胃残余量,结果往往受诸多因素影响而导致准确率不高。超声监测胃残余量简便、无创,更能客观反映胃残余量而在ICU中应用越来越广泛[5]。本研究通过研究超声监测胃残余量在指导脑出血患者术后EN中的临床应用价值,为指导EN实施提供依据。
1 资料与方法
1.1 一般资料选取2020年7月至2020年10月在我院重症医学科收住的64例脑出血术后行肠内营养的患者,采用随机数字表法将其分为实验组和对照组,各32例。纳入标准:符合脑出血的诊断标准,并接受手术治疗;年龄在18周岁以上;不能经口进食,需经鼻胃管行肠内营养者;患者本人或家属对本项研究知情同意。排除标准:存在EN禁忌症;超声测量对胃窦单切面评估受限(肥胖、胃肠胀气)。其中实验组男18例,女14例,年龄22~76岁,平均(53.28±9.45)岁;对照组男20例,女12例,年龄27~71岁,平均(56.43±11.25)岁。两组患者在年龄、性别、体质指数、手术方式及意识障碍分级方面差异均无统计学意义(P>0.05),具有可比性。
1.2 方法两组患者均采用纽迪希亚公司生产的复尔凯鼻胃管,常规置管,确认胃管在胃内后妥善固定。肠内营养液采用同样型号营养泵管持续匀速泵入,根据患者肠内营养耐受情况和胃残余量调节泵入速度。研究小组由4名护士及2名医师组成,两组操作均由护士完成。实验组超声图像的读取由医护共同完成。
1.2.1 超声测量法采用便携式彩色多普勒超声诊断仪,凸阵探头,频率3~5 MHz。患者取仰卧位,床头抬高30°,选择胃窦单切面。探头放置剑突下方,标记点朝向患者头侧(图1),以腹主动脉及肝左叶作为胃窦切面的标志,胃窦位于肝左叶及腹主动脉组成的三角区域内(图2)。通过超声测量胃窦面积,参照胃窦面积与年龄的胃残余量对比表(表1)[6],得出 GRV(年龄不是整数时,按最近区间估测范围)。若GRV≤200 mL,则每天监测一次,且固定测量时间在上午10∶00;当GRV>200 mL时,减慢肠内营养泵入速度或暂停喂养,6 h后再进行监测,若GRV≤200 mL,则维持原喂养速度。
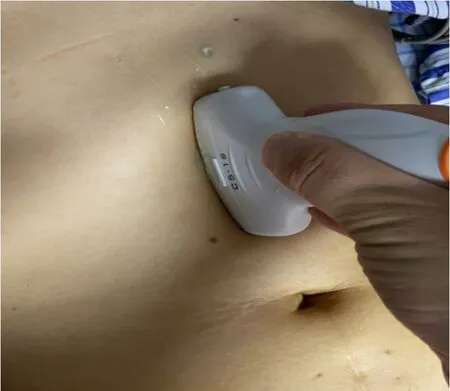
图1 超声探头放置于剑突下方
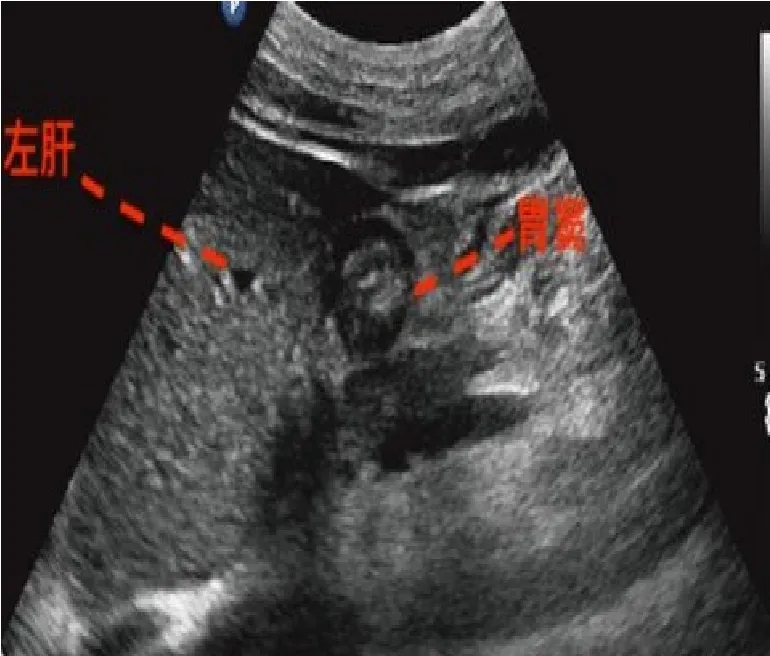
图2 胃窦单切面图像

表1 胃窦面积与年龄的胃残余量对比表/mL
1.2.2 注射器抽吸法采用注射器回抽法监测GRV,以抽得胃液量代表GRV值,每4 h监测1次。当GRV≤200 mL,维持原喂养速度;当GRV>200 mL时,减慢喂养速度或暂停肠内营养。
1.3 观察指标⑴喂养不耐受:症状包括反流、腹胀、腹泻、误吸等。
⑵喂养中断:在肠内营养应用期间,由于出现喂养不耐受或监测GRV>200 mL而中断输注肠内营养(同例患者发生多次中断均算作1例)。
⑶达目标喂养时间:从患者开始实施肠内营养至达目标热卡量所需时间(104.6 kJ)。
⑷操作时间:操作者耗时。
1.4 统计学方法使用SPSS 25.0软件对数据进行分析,计量资料用±s表示,采用t检验;计数资料以n(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者喂养不耐受发生率比较与对照组相比,实验组患者腹胀发生率明显降低,差异有统计学意义(P<0.05);两组患者反流、腹泻和误吸发生率比较,差异均无统计学意义(P>0.05),见表2。
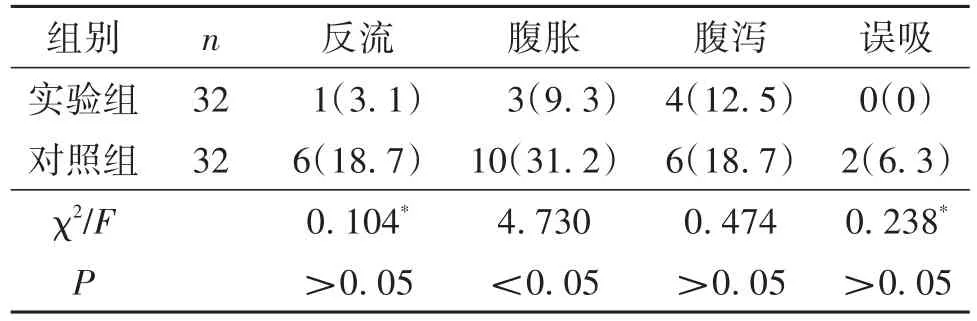
表2 两组患者喂养不耐受发生率比较/n(%)
2.2 两组患者喂养中断率和达目标喂养时间比较与对照组相比,实验组喂养中断率、达目标喂养时间均低于对照组,差异均有统计学意义(P<0.05),见表3。
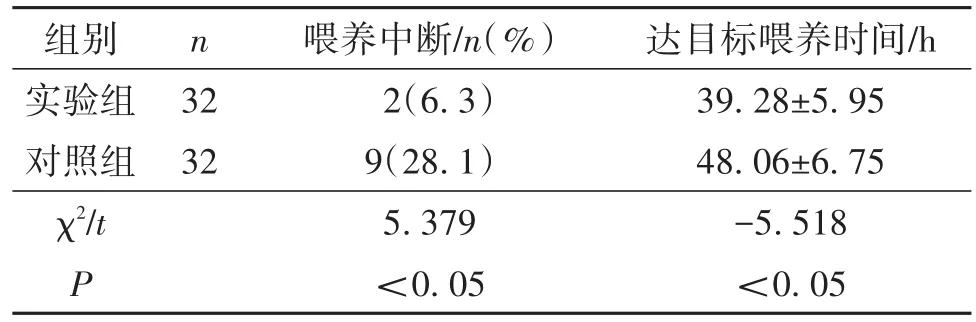
表3 两组患者喂养中断率和达目标喂养时间比较
2.3 两组患者操作时长比较实验组获取胃窦清晰图像时间为(66.59±11.97)s,对照组抽吸胃液所耗时间为(76.25±14.44)s,实验组操作时间少于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组患者操作时长比较
3 讨 论
脑出血术后患者易出现营养不良,而营养不良的风险较高,会影响患者的预后,增加患者的病死率。重症脑出血术后患者由于脑神经功能受损,产生消化道应激反应,导致胃肠黏膜水肿、缺血,使胃蠕动及排空减慢。此类患者若合并低钾血症、高血糖或应用镇静剂、机械通气等则更易发生胃肠功能障碍,导致胃潴留[7]。GRV监测是反映胃肠动力和EN耐受性的重要指标。对于常规监测GRV的必要性,国内外研究仍存在争议。国内主张通过常规监测GRV,指导EN的实施及调整;而国外已不再将GRV作为ICU的常规监测[8]。GRV虽不是评估胃肠功能的唯一方案,但仍是目前最常用的手段。国外研究表明[2],监测GRV绝大多数以200~250 mL为中断EN的临界值。余昆荣等[9]研究发现,与胃残余量<200 mL的患者相比,当胃残余量>200 mL时,患者喂养达标率显著降低。本研究中也将200 mL作为暂停或减慢喂养速度的临界值。
临床常用注射器抽吸法监测GRV,通过回抽得的胃液量多少评估胃残余量,及时调整EN喂养方案。但此方法受多种因素影响,如患者体位、鼻胃管的型号、开口位置、导管头端是否贴壁以及导管堵塞等原因均可能导致回抽胃液量不足;胃液量过多时,需反复抽吸,会增大测量误差,这些因素通常会导致测得值低于实际值。从而造成对GRV的错误判断,使得EN的输注总量及速度错误增加,反而造成误吸、腹胀等并发症的发生。且研究表明[10],有超过80%的重症患者经胃液回抽后,胃内容物仍然会增加。同时反复抽吸胃液由于负压作用,易造成患者胃部不适感,且操作过程较为繁琐,也增加了临床护士的工作量。相对于此种方法,床旁超声监测GVR则更加简便、安全,且超声监测具有无创、快速、可重复获取图像等优势,更易被患者及护士接受。HAMADA S R等[11]研究表明,超声评估GRV的准确性与CT一致,且耗时更短。吴铁等[12]研究发现,回抽胃液与超声测量胃窦面积存在正相关性,证实超声监测GVR评估胃肠功能的可行性。胃窦单切面法测量胃窦面积,可以通过对照表快速得出胃残余量[13],快速简便。本研究显示,与对照组相比,实验组患者腹胀发生率明显降低(P<0.05),而两组患者反流、腹泻和误吸发生率比较,差异均无统计学意义(P>0.05);而实验组喂养中断率明显低于对照组(P<0.05);且实验组更快达目标喂养量,可以更好地指导EN实施,改善患者营养状况。同时超声监测组所耗时间较短,可节省护士临床工作时间。
超声监测GRV虽有较多优势,但也存在一定的局限性。由于胃是空腔脏器,胃窦单切面测量法会受到胃内气体干扰,影响测量准确性。对于肥胖患者,胃窦部图像也不易获取。因此实验中需排除肥胖及胃肠胀气严重患者,这是本研究不足之处,需进一步完善。另外,临床工作中超声图像的获取也会受到操作者手法及熟练程度的影响,参与本研究的护士均接受了中国重症超声研究组的操作培训并获得相关证书,且有临床经验丰富的医师参与图像分析,保证监测的准确性。
综上所述,超声监测胃残余量安全、可靠、便捷,在胃肠功能的评估中有不可取代的优势。护士利用超声监测胃残余量可减少喂养中断率,尽早达到目标喂养量,更好指导EN的实施及调整,减轻护士工作量,值得在重症患者中推广。
