不同人工晶状体计算公式预测高度近视白内障术后屈光度的准确性比较
2022-07-13蔡金彪王剑锋周琦李娟李娜许澈郭娟娟
蔡金彪 王剑锋 周琦 李娟 李娜 许澈 郭娟娟
Holden等[1]研究表明,近年来高度近视的患病率显著上升,估计2050年高度近视人群高达10亿。随着超声乳化技术及手术设备的不断进步,其有效性、安全性和可预测性得到公认,成为矫正高度近视的一种有效的手术方式,并且对高度近视白内障患者而言,具有治疗白内障和矫正高度近视的双重意义[2,3]。近年来一个值得关注的问题是高度近视白内障术后更易出现屈光误差,且通常伴随不同程度的屈光漂移,最终影响手术治疗的准确性及患者术后视觉质量。研究证实[4,5],术前眼球生物学测量和人工晶状体(intraoculartens,IOL)计算公式的选择与计算是影响屈光误差的主要因素,随着先进的生物学测量仪器的发明与临床应用,眼球的生物学测量误差越来越小,IOL度数计算公式的选择成为了影响术后屈光误差的关键因素。
本研究使用IOL Master 700内置预装五种公式(SRK/T、Haigis、Hoffer Q、Holladay 2、Barrett Universal Ⅱ)预测高度近视白内障术后屈光度,并对各公式的准确性进行比较,为临床上高度近视白内障患者的IOL计算公式的选择及帮助患者术后获得良好视觉质量提供参考。
资料与方法
一、临床资料
1.对象:前瞻性病例研究。选取从2019年9月至2020年9月在我院接受白内障超声乳化吸除联合人工晶状体植入术、术后随访资料完整的高度近视白内障患者50例(80只眼),男性23例(37只眼),女性27例(43只眼),年龄(64.78±10.92)岁(43~89岁)。
2.纳入及排除标准:纳入标准: (1)符合高度近视合并白内障诊断;(2)接受白内障超声乳化吸除联合人工晶状体植入手术且无并发症的患者;(3)术前能够使用光学生物测量仪IOL Master 700进行生物学测量;(4)术后能够定期随访的患者。排除标准:(1)有眼内手术史或术后并发症者;(2)既往有可能影响术后屈光状态的疾病,如圆锥角膜、翼状胬肉、角膜瘢痕、黄斑水肿或视网膜脱离等;(3)曾行角膜屈光手术史。
二、检查方法
术前使用IOL Master 700测量入选患者的眼轴(axial length,AL)、角膜曲率、前房深度等相关眼部参数,所有患者术前眼球生物学检查均由同一经验丰富且操作熟练的技师完成。同时常规进行视力检查、裂隙灯显微镜检查、电脑验光、眼压、角膜内皮、B型超声、眼底检查等。
三、手术方法及人工晶状体
所有患者均由同一名高年资且经验丰富的手术医师在表面麻醉下进行白内障超声乳化吸除联合IOL植入手术,取11点位角膜缘作2.8 mm长度主切口,连续环形撕囊,水分离、分层,行白内障超声乳化吸出后囊袋内植入IOL。IOL选择球面疏水性丙烯酸人工晶状体(AMO Sensar AR40e),其制造商A常数为 118.4,根据 IOL Master 700 光学生物测量仪的推荐,SRK/T 公式优化的A常数为 118.7;Haigis 公式优化的A0常数为-2.420, A1常数为 0.157,A2常数为0.288;Holladay 2 公式优化的SF常数为5.384;Hoffer Q 公式优化的 pACD常数为5.41;Barrett Universal II 公式优化的LF常数为1.73。
四、术后检查和随访
术前记录五种公式理论术后屈光度,术后随访3个月,用专业自动电脑验光仪测量术后实际屈光度数,屈光度数用等效球镜(SE=球镜+1/2柱镜)表示,计算术前理论预留与术后实际屈光度的差值的绝对值,即平均绝对误差(mean absolute error,MAE)。最后计算各公式屈光误差在±0.25 D、±0.50 D、±1.00 D、-1.50 D、±2.00 D范围内的百分比。
五、统计学分析方法

结 果
一、一般资料
IOL Master 700测量50例(80只眼)患者的基本资料、均值和范围:男性23例(46.0%),女性27例(54.0%),年龄(64.78±10.92)岁(43.0~89岁),右眼42例(52.5%),左眼38例(47.5%),AL(29.26±2.34)mm(26.1~35.1 mm),平均角膜曲率(44.16±1.95)D(37.39~48.24D)。IOL屈光度数(8.32±6.48)D(-6.0~21.0D),见表1。
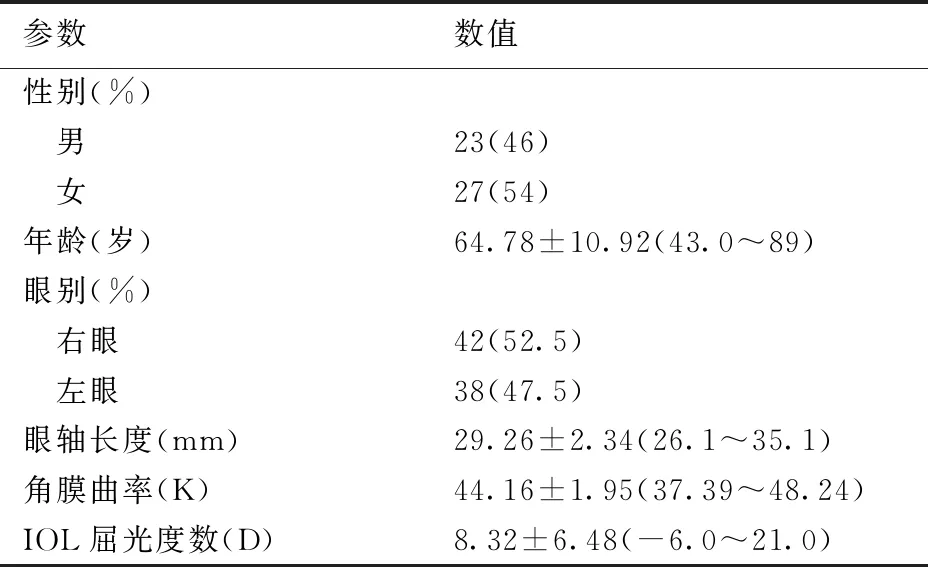
表1 50名研究对象基本情况
二、五种公式的整体平均绝对误差比较
五种公式的MAE相比较,Barrett Universal Ⅱ的MAE为(0.46±0.39)D最低,其次为Haigis(0.59±0.56)D,Hoffer Q(1.00±0.80)D最高,Barrett Universal Ⅱ与SRK/T、Hoffer Q、Holladay Ⅱ差异均有统计学意义(P<0.05);Haigis与Hoffer Q差异有统计学意义(P<0.05);而Barrett Universal Ⅱ与Haigis之间差异无统计学意义(P>0.05),见表2。Barrett Universal Ⅱ屈光误差在±1.5 D、±2 D内百分比为100%,在±1.0 D范围内的比例为92%,各屈光度范围内比例均明显高于其他公式,结果显示Barrett Universal Ⅱ公式在高度近视白内障患者术后屈光度预测方面均有较高的准确性。
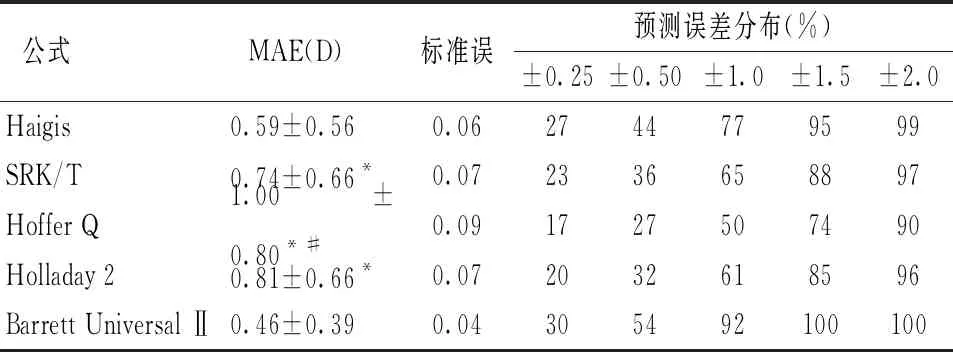
表2 五种公式的整体平均绝对误差比较(n=80)
三、26 mm≤AL<28 mm组平均绝对误差比较
在眼轴长度在26~28 mm组内,Barrett Universal Ⅱ公式的预测误差为(0.30±0.25)D,其均值最低,Haigis(0.32±0.23)D,其标准差最低,Hoffer Q公式预测误差 (0.43±0.37)D,均值及标准差最高, SRK/T、Haigis、Hoffer Q 、Holladay Ⅱ、Barrett Universal Ⅱ五种公式之间的差异均无统计学意义,见表3。五种公式预测误差在±1.5 D和±2.0 D范围内比例均达到100%,且Haigis、Barrett Universal Ⅱ在±1.0 D内百分比达到100%,在±0.25 D及±0.50 D内百分比都高于SRK/T、Hoffer Q、Holladay Ⅱ,说明五种公式在该眼轴长度范围内的术后屈光度预测的准确性均较高。

表3 26 mm≤眼轴长度<28 mm患者各公式的平均绝对误差比较(n=28)
四、28 mm≤AL<30 mm组平均绝对误差比较
在28 mm≤眼轴长度<30 mm组内,Barrett Universal Ⅱ 预测误差的均值及标准差最低为(0.55±0.55)D,其次Haigis为(0.60±0.67)D,最高仍是Hoffer Q(0.97±0.77)D,见表4,各公式之间的差异均无统计学意义(P>0.05)。Barrett Universal Ⅱ在±1.5 D及±2.0 D范围内百分比达到100%,在其他范围内的比例均高于其他公式,Hoffer Q在各范围内百分比最低。

表4 28 mm≤眼轴长度<30 mm患者(各公式的平均绝对误差比较(n=20)
五、AL≥30 mm组平均绝对误差比较
在眼轴长度≥30 mm组内,Barrett Universal Ⅱ的屈光误差的均值及标准差最低(0.56±0.32)D,其次为Haigis (0.82±0.59)D,SRK/T、Hoffer Q、Holladay 2公式的平均绝对误差分别为(0.98±0.74)D、(1.52±0.75)D、(1.21±0.65)D,其准确性劣于Haigis、Barrett Universal Ⅱ,见表5。SRK/T、Hoffer Q、Holladay 2与Barrett Universal Ⅱ公式之间差异均有统计学意义(P<0.05),Hoffer Q与SRK/T、Haigis、Barrett Universal Ⅱ公式之间差异均有统计学意义(P<0.05)。Barrett Universal Ⅱ公式误差在±2.0 D范围内百分比为100%,在±1.5 D及1.0 D范围内的比例为96、92%,显著高于其他公式。在AL>30 mm组内的结果显示Barrett Universal Ⅱ公式显著优于其他公式。

表5 眼轴长度≥30 mm患者各公式的平均绝对误差比较(n=32)
六、五种公式术前预留屈光度与术后实际屈光度比较
对Barrett Universal Ⅱ公式而言,术前预留屈光度与术后实际屈光度的差异无统计学意义(P=0.529);而Haigis、SRK/T、Hoffer Q、Holladay 2公式术前预留屈光度与术后实际屈光度差异有统计学意义(P=0.031、0.009、0.000、0.000)。表明Barrett Universal Ⅱ公式的准确性优于Haigis、SRK/T、Hoffer Q、Holladay Ⅱ,见表6。

表6 各公式术前预留屈光度与术后实际屈光度比较(n=80)
七、平均绝对误差与AL的相关性
相关分析表明,Haigis、SRK/T、Hoffer Q、Holladay 2、Barrett Universal Ⅱ五种公式的MAE与AL相关系数分别为(r=0.4225、0.4024、0.6395、0.5947、0.3308),各公式的MAE与AL呈正相关(P<0.001)见图1,说明了随着眼轴长度的增加,各公式的屈光误差均逐渐增加。

图1 MAE与AL之间相关性
八、术后屈光漂移
通过比较不同眼轴长度分组中五种公式的屈光
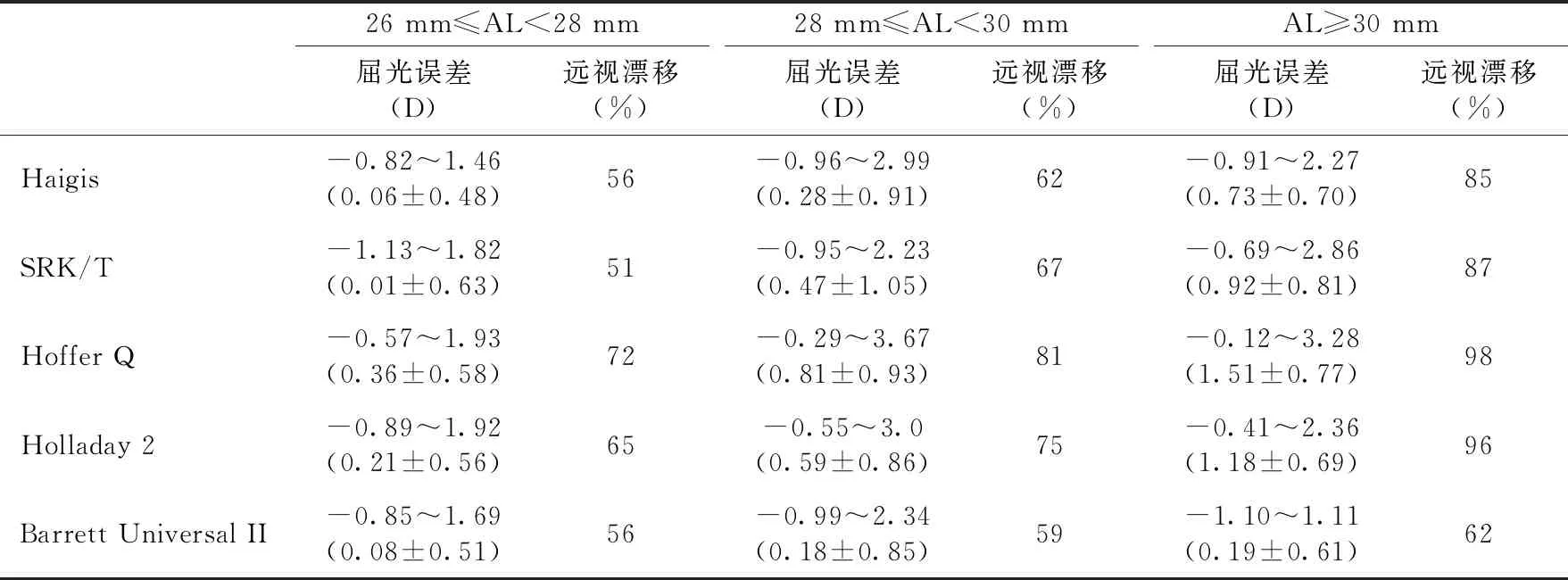
表7 不同眼轴长度组五种公式的屈光误差及屈光漂移
讨 论
随着屈光性白内障手术的发展,白内障超声乳化吸出联合人工晶状体植入术是治疗高度近视白内障的主要方法[6,7]。高度近视白内障术前屈光度预测面临着巨大挑战,即无论用何种IOL度数计算公式术后通常都会不可避免的出现远视漂移[8],且植入负度数IOL对术后远视结果的影响更明显[9]。高度近视白内障患者习惯于近距离用眼,为了改善术后远视漂移和提高患者术后满意度,临床眼科医生通常凭经验保留-0.75 D至-3.0 D的轻度近视[10]。
本研究结果显示Barrett Universal II公式的屈光误差在±0.25 D,±0.50 D,±1.00 D,±1.50 D和±2.00 D范围内百分比均最高,Haigis公式与Barrett Universal II公式结果相近,SRK/T与Holladay 2公式次之,Hoffer Q公式的比例最低。说明Barrett Universal II公式对高度近视患者的屈光度预测具有较高的准确性。
影响IOL计算预测误差的一个重要因素是眼轴长度测量的误差[11],同时发现,当AL≥30 mm时,Barrett Universal II公式的预测误差最小。研究结果显示各公式的预测误差较AL<30 mm相比均增加。当绝对屈光误差小于1.0 D时,Barrett Universal II公式所占比例高于其他公式,在±2.0 D误差范围内比例可达100%。这一结果提示,随着AL的增加,各公式对预测高度近视患者的术后屈光度的准确性均有所下降,但Barrett Universal II公式仍具有一定优势。
总体而言,每个公式的MAE在±2.0 D内的百分比与Melles和Kim等最近的研究结果相似[12,13],虽然五个公式的预测误差在±1.00 D以内都达到了50%以上,但是这一结果相比较低,这可能与我们样本量不足有关。最近关于Barrett Universal II公式的研究结果显示,Barrett Universal II公式比其他公式更准确,并且术后显示出更好的屈光效果[12, 14-16]。Kane等[17]的一项包括3241名患者的大规模研究评估了Barrett Universal II公式在整个AL范围内的预测误差,结果表明,该公式的预测误差的MAE和SD最低,预测误差在±0.25 D、±0.50 D和±1.00 D范围内的百分比均较高,这与我们的研究结果一致。
统计分析表明,Haigis、SRK/T、Holladay 2、Hoffer Q和Barrett Universal II等公式的MAE与AL呈正相关,这与Zhou等[15]研究结果一致。也就是说,患者眼睛的眼轴长度越长,屈光误差绝对值越大。因此,在临床治疗中,可以通过选择适合的公式,同时对高度近视患者术前进行眼轴长度的精确测量,以减少术后屈光误差,提高高度近视白内障患者的临床治疗效果。
在我们的研究中发现,五种公式术后屈光状态大多数出现远视漂移,随着眼轴长度的增加,其远视漂移百分比呈不同程度增加,这与目前高度近视白内障术后屈光状态相关研究一致[8,18]。但Barrett Universal II公式术后远视漂移率最低且眼轴长度变化对其影响最小,术后屈光状态最稳定,所以在公式选择方面推荐Barrett Universal II公式作为IOL度数计算公式的首选。
本研究存在一些局限性:(1)总体样本量较少,导致各AL分组样本均偏少,从而某些结果缺乏统计学意义,因此需要在这些亚组中进行更大样本的进一步研究;(2)由于我们仅评估了一种IOL类型,这些结果可能不完全概括其他IOL类型。
综上所述,本研究通过对SRK/T、Haigis、Hoffer Q、Holladay 2、Barrett Universal Ⅱ公式的准确性比较,我们认为Barrett Universal II公式在预测高度近视白内障患者术后屈光度方面具有较高的精准度,且术后屈光状态最稳定,特别是对于AL较长的患者具有较高的临床应用价值。
