腹膜后源性区域性门静脉高压1例
2022-05-12熊逢春王计吴小微
熊逢春 王计 吴小微
患者男,32岁,因“呕血、黑便2 h”于2020年12月30日收入汉阳医院消化内科治疗。患者入院2 h前无明显诱因出现呕吐咖啡色胃内容物1次,内有血凝块,黑便数次,出血总量大于1 000 mL;伴有循环血量不足表现,无规律性上腹痛,无晕厥史。既往2016年3月曾因左肾动脉狭窄于上海三甲医院行搭桥手术,2019年1月行左肾动脉扩张术。2020年7月29日曾因急性上消化道大出血于湖北省第三人民医院住院行保守治疗后自愈出院,曾有肺结核病史。入院查体:P 122 bpm,左上肢BP:180/110 mmHg,右上肢血压测不出,左下肢血压:190/125 mmHg,右下肢血压:185/115 mmHg,精神稍差,全身皮肤黏膜、巩膜无黄染,皮肤未见散在瘀点、瘀斑,无肝掌及蜘蛛痣,腹平软,无腹壁静脉曲张,无胃肠型及蠕动波,未扪及包块,无压痛及反跳痛,肝脾肋下未及,Murphy征(-),移动性浊音(-),肠鸣音活跃,可闻及血管杂音,双下肢无水肿,余查体未见异常。
入院后辅助检查提示患者有正细胞正色素性贫血、血小板减少。红细胞:3.24×1012/L,血红蛋白:79 g/L,血小板计数:79×109/L,网织红细胞0.007,CRP:66.34 mg/L;肝功能:直接胆红素:7.7 μmol/L,总蛋白:55.6 g/L,白蛋白:32.1 g/L;电解质、肾功能正常。全腹部CT平扫示:十二指肠水平段左侧及升段混杂密度影伴结构不清;腹主动脉左侧旁导管影及异常密度影;右肾萎缩,右肾囊性灶,左肾代偿性增大,左肾结石,脾脏稍低密度灶,建议CT增强检查;肝脏钙化灶或肝内胆管结石;胸主动脉下段、腹主动脉术后改变,左侧髂动脉扩张伴结构不清,建议CTA检查。胃镜(见图1)示:1.胃底、胃体重度静脉曲张2.非萎缩性胃炎伴糜烂。全门静脉CTV示:1.门静脉主干及右支扩张增粗,脾静脉、胃底静脉迂曲,瘤样扩张,脾脏大并小囊肿;2.胸主动脉下段、腹主动脉支架置入术后改变;左肾动脉桥血管术后;桥血管周围局部膨大,动脉瘤可能;3.右肾萎缩,右肾囊肿;左肾小结石。心脏彩超大致正常。诊断为:1、急性上消化道大出血,2、区域性门静脉高压并胃底体静脉曲张,3、左肾动脉狭窄综合治疗术后。
入院后2020年12月31日予以液体复苏、输血、抑酸、减少内脏血供、预防感染、护肝等对症支持治疗。于2021年1月1日6时再次大出血,量约2 000~3 000 mL,伴晕厥、休克,予以抗休克治疗后患者生命体征逐渐好转,全院会诊后诊断为区域性门静脉高压,建议行脾切除术治疗,患者家属仅同意行内镜治疗,遂于1月1日行内镜下胃曲张静脉组织胶注射,3 d后因再次大出血抢救无效而死亡。
讨论区域性门静脉高压症( Regional Portal Hypertension,RPH)又称之为左侧门静脉高压、局限性门静脉高压症,是一种由各种原因(脾静脉血栓、外源性压迫)导致单纯性脾静脉回流障碍引起的脾胃区压力超过正常。该病仅占肝前型门静脉高压症5%,是唯一能治愈的门静脉高压症类型[1]。RPH 可发生于任何年龄,以35~45岁的青壮年多见,没有明显的性别差异[2]。
我国是肝炎大国,临床上以肝炎后肝硬化致肝内型门静脉高压症十分常见,而RPH临床少见,脾静脉回流障碍是形成RPH的主要原因。由于脾静脉走行在胰腺的后方,因此胰腺及腹膜后的病变可影响到脾静脉,根据病因可分成三类:胰源性RPH、脾源性RPH、腹膜后源性RPH。胰源性尤其是胰腺炎症、胰腺肿瘤、胰腺假性囊肿、胰腺脓肿占RPH的大多数约94%[3],而脾源性、腹膜后源性RPH临床病例少之又少,因此掌握RPH的病因、临床表现,提高RPH的诊断率非常有必要。
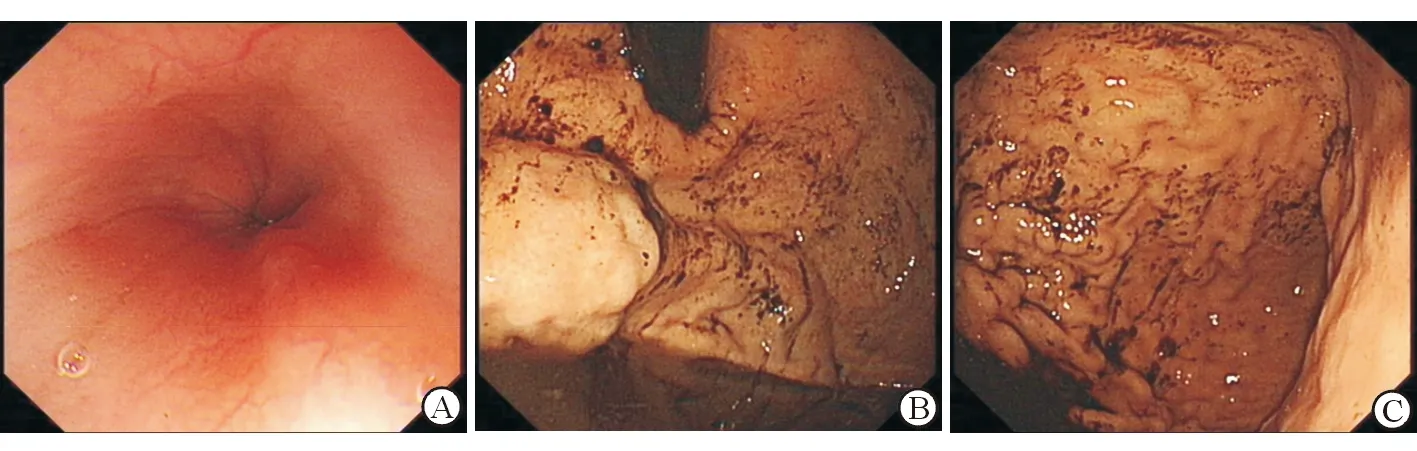
A:食管无静脉曲张;B:胃底静脉曲张;C:胃体有静脉曲张
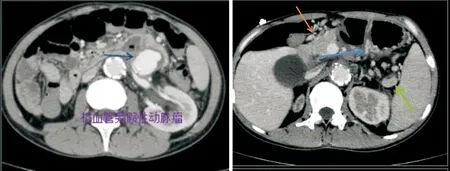
A: 左肾动脉搭桥动脉及导管区见团块状高密度影(造影剂聚集),考虑桥血管破裂伴假性动脉瘤;B:黄色箭头:胃网膜左静脉,蓝色箭头:胃体胃底的外侧静脉,绿色箭头:脾静脉脾静脉近中段未见显影,远段增粗伴造影剂显影浅淡;脾静脉向前可见胃大弯侧旁大网膜迂曲增粗静脉血管(胃网膜左静脉)与之相通,胃网膜左静脉向前向右汇入胃网膜右静脉,向下汇入肠系膜上静脉及胃右静脉,胃右静脉延伸至胃底胃体大弯侧壁内形成增粗迂曲静脉血管。动脉瘤压迫脾静脉引起脾静脉外压性狭窄,继而形成脾静脉血栓最终导致脾静脉闭塞。
RPH往往有以下特点:(1)明确的原发病;(2)孤立性胃食管静脉瘤或有呕血、便血的症状;一般胃底静脉曲张较食管静脉曲张常见,因为门静脉压力正常,当脾静脉阻塞后血流可通过胃左静脉回流,只有当胃左静脉在脾静脉远端阻塞时才会有胃与食管静脉曲张同时出现[1,4];杨益波在32例胰源性门脉高压研究中发现孤立性胃底静脉曲张占56.3%,两者同时存在占28.1%[5];(3)脾大伴或不伴脾功能亢进;Madsen MS等发现71%的患者可有脾大表现,其肿大程度可有很大不同,而有脾功能亢进表现的患者占少数[6]。(4)肝功能正常。该例患者因呕血、黑便入院;既往有左肾动脉狭窄搭桥术史,此为患者形成区域性门静脉高压的原发病;胃镜示胃底、胃体静脉曲张伴出血;实验室检查示脾大伴脾亢;体格检查及实验室检查示肝功能正常;可明确腹膜后源性RPH为患者上消化道出血病因,临床少见。
该病例据胃镜、门静脉CT血管造影结果考虑腹膜后源性RPH。据门静脉CT血管造影结果分析:假性动脉瘤压迫脾静脉导致脾静脉受压,脾静脉受压导致脾胃之间侧枝循环的建立和开放(表现为胃网膜左静脉、胃网膜右静脉、胃右静脉扩张迂曲),其属支形成胃底胃体大弯侧胃壁静脉曲张。Kamel等[7]认为当肝外血管阻塞时,产生肝瓣络循环,最重要的是通过胃网膜静脉途径回流入门静脉,其次为胃短静脉、胃左静脉途径,该例患者主要形成胃网膜左、右静脉侧枝循环,这与Kamel等的研究一致,另外还通过胃右静脉而非胃左静脉回流入门静脉是患者形成孤立性胃底体静脉曲张的基础。通常RPH形成原因有胰源性、脾血管源性和腹膜后源性肿瘤或炎症,该病例RPH形成的原因为桥血管形成的血管动脉瘤压迫了脾静脉,与常规原因不同。
RPH 的治疗应遵循 “个体化原则 ”[8],包括治疗原发病和治疗门静脉高压症两部分,对于RPH包括手术、内镜下治疗、介入治疗、抗凝治疗。手术是针对原发病的治疗及脾切除术;要注意,若是单纯行内镜下硬化治疗,并不能从根本上解决门静脉高压的问题,且反复内镜下硬化治疗可能会复发出血;介入治疗主要为脾动脉栓塞术,可以保持其免疫功能的同时减少脾脏血供[5];对于因炎症及肿瘤引起的静脉血栓理论上应行抗凝治疗,但对于静脉曲张患者存在出血风险,因此,杨益波等[5]不太建议对RPH患者采取抗凝治疗。朱军等[9]提出了一项有前景的治疗即脾静脉支架植入术以实现脾静脉血管再通。
该病例应先行脾切除术缓解RPH以控制消化道出血;病情稳定后再考虑针对假性动脉瘤治疗,因患者拒绝而行内镜下硬化术暂对症治疗,后因反复大出血抢救无效死亡,反向证明单纯内镜下硬化治疗不仅不能从根本上解决问题,反而可能加重病情。
综上,在临床上我们要抓住孤立性胃底静脉曲张是RPH的特征性表现,另有脾大脾亢,最重要的是肝功能正常且无肝硬化的相关表现;对于临床表现不足的RPH,临床医生可借助辅助检查加以诊断,在通过胃镜检查寻找上消化道出血病因时,看见孤立性胃底及胃体静脉曲张的表现,应考虑RPH,需积极行相关检查如血管造影,尽早明确RPH的诊断,而不是盲目的行内镜下曲张静脉硬化治疗。
