瘢痕子宫再次妊娠剖宫产与非瘢痕子宫剖宫产临床比较评价
2022-04-11尚艳苗
尚艳苗
摘要:目的:探究比较瘢痕子宫再次妊娠剖宫产与非瘢痕子宫剖宫产的临床效果。方法:从2019年12月至2021年12月我院收治的接受剖宫产的产妇中抽选88例作为本次研究对象,其中瘢痕子宫再次妊娠产妇44例,列为实验组,非瘢痕子宫产妇44例,列为对照组,对比两组分娩结局。结果:实验组产妇手术时间、术中出血量、术后24h出血量、恶露持续时间等明显多于对照组(P<0.05)。实验组产妇胎盘植入发生率、胎盘黏连发生率、前置胎盘发生率等明显高于对照组(P<0.05)。实验组产妇子宫破裂发生率、先兆子宫破裂发生率明显高于对照组(P<0.05)。结论:相对比非瘢痕子宫再次妊娠剖宫产产妇而言,瘢痕子宫再次妊娠剖宫产产妇发生不良分娩结局的概率更高,产妇产后恢复效果也会更差,需要提高重视度。
关键词:瘢痕子宫;再次妊娠;剖宫产;非瘢痕子宫
【中图分类号】 Q492.6 【文献标识码】 A 【文章编号】2107-2306(2022)06--01
瘢痕子宫是指剖腹产手术以后或者肌壁间肿瘤剔除术后的子宫状态,被诊断为瘢痕子宫的女性再次妊娠后,接受剖宫产的概率非常高,且产妇接受剖宫产的时候,出现的不良事件也非常高。因此,临床上还需要提高对瘢痕子宫再次妊娠分娩的重视度,通过相关研究,了解瘢痕子宫再次妊娠剖宫产与非瘢痕子宫再次妊娠剖宫产的区别,然后积极的采取相应干预措施,保证产妇的安全,减少不良事件。因此,本文主要从2019年12月至2021年12月我院收治的接受剖宫产的产妇中抽选88例进行对比,将产妇根据是否为瘢痕子宫产妇进行分组,所有产妇均接受剖宫产,分析对比两组产妇的分娩情况,从而有效的探究比较瘢痕子宫再次妊娠剖宫产与非瘢痕子宫剖宫产的临床效果,现报道如下。
1资料与方法
1.1临床资料
从2019年12月至2021年12月我院收治的接受剖宫产的产妇中抽选88例作为本次研究对象,其中瘢痕子宫再次妊娠产妇44例,列为实验组,产妇最大年龄39岁,最小年龄21岁,平均年龄(29.02±1.88)岁,产妇最多产次4次,最少产次2次,平均产次(2.89±0.11)次。非瘢痕子宫产妇44例,列为对照组,产妇最大年龄38岁,最小年龄22岁,平均年龄(29.05±1.84)歲,产妇最多产次3次,最少产次2次,平均产次(2.82±0.15)次。两组产妇临床资料进行统计学分析,结果显示差异无统计学意义(P>0.05),数据可比性高。本次研究取得产妇的知情同意书。
纳入标准:1)本次研究所选产妇均为单胎妊娠;2)本次研究所选产妇产次在2次及以上;3)本次研究具备完整的临床资料。排除标准:1)不符合剖宫产手术指征的产妇;2)合并严重妊娠期合并症的产妇;3)不能配合完成本次研究的产妇。
1.2方法
两组产妇均接受剖宫产手术,入院后,体位选择卧位,麻醉方式选择硬膜外麻醉联合腰部麻醉,切口选择腹部横切口,完成切口后,充分暴露子宫,然后进行剖宫产手术。产妇完成分娩后,均加强护理干预,并且注射催产素,做好补液,帮助预防产后出血。
1.3观察指标
本次研究主要以两组产妇手术指标、产妇胎盘情况以及产妇子宫情况作为观察指标,其中产妇手术指标包括手术时间、术中出血量、术后24h出血量、恶露持续时间等;产妇胎盘情况包括胎盘植入、胎盘黏连、前置胎盘等;子宫情况包括子宫破裂、先兆子宫破裂等[1]。
1.4统计学分析
本次研究最后数据采用spss31.0软件进行处理,手术时间、术中出血量、术后24h出血量、恶露持续时间等属于计量资料采用标准差(x±s)表示,用t进行检验,胎盘植入、胎盘黏连、前置胎盘、子宫破裂、先兆子宫破裂等发生率属于计数资料采用%表示,用x2检验,当p小于0.05表示差异有统计学意义。
2结果
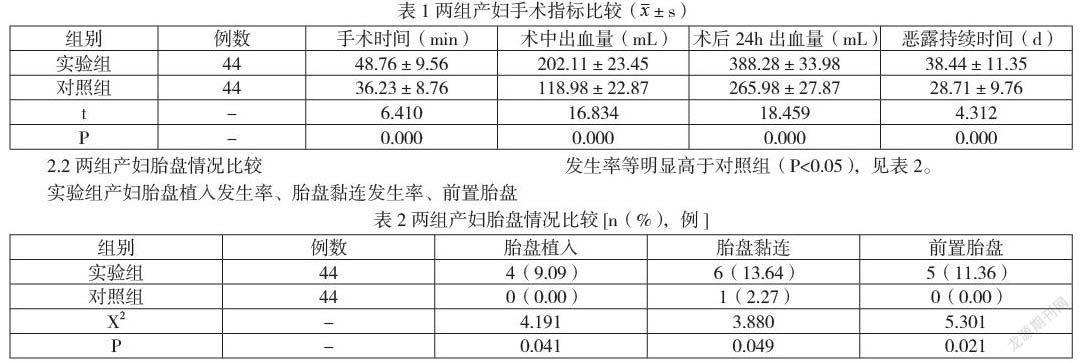
2.1两组产妇手术指标比较
实验组产妇手术时间、术中出血量、术后24h出血量、恶露持续时间等明显多于对照组(P<0.05),见表1。
2.2两组产妇胎盘情况比较
实验组产妇胎盘植入发生率、胎盘黏连发生率、前置胎盘发生率等明显高于对照组(P<0.05),见表2。
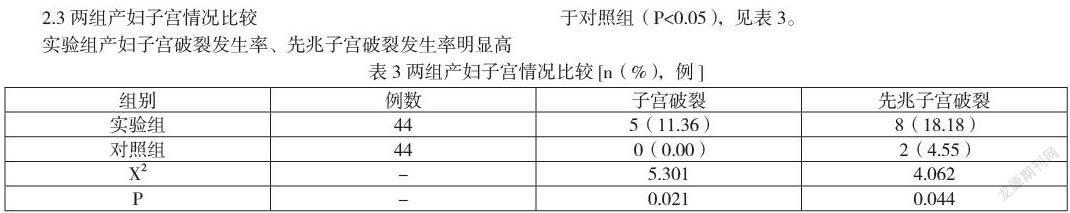
2.3两组产妇子宫情况比较
实验组产妇子宫破裂发生率、先兆子宫破裂发生率明显高于对照组(P<0.05),见表3。
3讨论
剖宫产是当前非常常见的一种分娩方式,通过剖宫产可以很好的完成不符合自然分娩指征产妇的分娩,保证母婴健康。但是产妇在接受剖宫产手术后,产妇的子宫会受到损伤,很容易出现瘢痕子宫。而瘢痕子宫产妇再次妊娠后,如果再次接受剖宫产分娩,危险性会大大增加。相较于非瘢痕子宫产妇而言,瘢痕子宫剖宫产带来的损伤更大,产妇接受手术的过程中,由于子宫受到损伤,出血量会增加,同时手术时间也会延长。产妇完成手术后,还会出现各种并发症,产妇承受的痛苦比较大,甚至可能危及到产妇的生命。因此,临床上针对瘢痕子宫再次妊娠产妇的干预也要大大提升,为了减少不良妊娠结局,产科医护人员需要认真分析产妇的情况,然后为产妇选择适合的分娩方式。能够接受自然分娩的产妇,尽可能采取自然分娩,如果需要接受剖宫产,则需要结合剖宫产的流程,为产妇制定更加全面、系统的护理服务,促进产妇产后康复。
本次研究结果数据表明瘢痕子宫产妇再次妊娠后,进行剖宫产时,手术时间、出血量、术后出血量等明显更多,同时产妇产后恢复效果更差,发生不良事件的概率也更高。该研究结果与符静等[2]在瘢痕子宫患者再次妊娠经阴道分娩与剖宫产的临床结局和母婴预后比较中相关研究结果相似度高。
综上所述,相对比非瘢痕子宫再次妊娠剖宫产产妇而言,瘢痕子宫再次妊娠剖宫产产妇发生不良分娩结局的概率更高,产妇产后恢复效果也会更差,需要提高重视度。
参考文献:
[1]冯天新,王月媛.不同麻醉方式对再次妊娠的瘢痕子宫产妇进行剖宫产的临床效果比较[J].中国医药指南,2020,18(36):4-6.
[2]符静,苏雪,李倩.瘢痕子宫患者再次妊娠经阴道分娩与剖宫产的临床结局和母婴预后比较[J].中国妇幼保健,2018,33(09):1960-1962.
