多模式镇痛下持续髂筋膜间隙阻滞在全麻骨科手术中应用效果观察
2022-04-08梁广彬陈翠平颜振艺李大桁
梁广彬, 陈翠平, 颜振艺, 李大桁
以往骨科手术为达到满意的镇痛效果,常会使用镇痛药物肌注、口服或镇痛泵自主镇痛等,每种镇痛方式各有优势和不足,但多数麻醉医师都选择单一的镇痛方式,并大剂量使用镇痛药物,这使麻醉药物不良反应率随之增高[1-2]。多模式镇痛是指通过不同的镇痛机制产生镇痛效果,目的在于减少每种麻醉药物的使用剂量,从而降低相应的副作用,并通过不同麻醉药物间的协同作用加强镇痛效应[3-4]。但是,目前不同镇痛方法之间的选择与搭配仍存在较多争议。近年来,持续髂筋膜间隙阻滞因操作简便、对生理机能干扰少、镇痛效果好等优势被逐渐应用于骨科全麻手术中[5]。其借助超声技术辅助麻醉,清晰定位神经阻滞位置、局麻药扩散情况等,穿刺成功率更高[6]。国内外有关多模式镇痛下持续髂筋膜间隙阻滞的相关研究还较少。为进一步提高骨科手术的麻醉效果,本研究通过观察此麻醉方案对骨科全麻手术患者围术期的镇痛疗效,以期为获取满意的镇痛方案提供参考,报道如下。
1 资料与方法
1.1一般资料 选取2019年5月至2021年5月本院骨科收治的髋关节置换术患者100例,采用随机数字表法将其分为观察组和对照组,每组50例。对照组中男27例,女23例;年龄51~78(64.44±6.16)岁;体质量指数(body mass index,BMI)18~25(22.49±1.85)kg/m2;病因:股骨头坏死20例,股骨颈骨折18例,先天性髋关节疾病12例;合并高血压19例,糖尿病10例,高血脂16例。观察组中男29例,女21例;年龄50~77(63.67±6.03)岁;BMI 18~25(22.67±1.90)kg/m2;病因:股骨头坏死18例,股骨颈骨折19例,先天性髋关节疾病13例;合并高血压20例,糖尿病9例,高血脂15例。两组基线资料比较差异无统计学意义(P>0.05),具有可比性。本研究通过医院医学伦理委员会批准(PJ2019112KT),所有患者对研究内容知情,并签署同意书。
1.2纳入与排除标准 纳入标准:(1)美国麻醉医师协会(American Society of Anesthesiologists,ASA)麻醉分级为Ⅰ~Ⅲ级,均实施全身麻醉;(2)具备髋关节置换术适应证,无手术禁忌史,无麻醉药物过敏史;(3)术前均行血常规检查,凝血功能正常,术前血压、血脂均控制在正常范围内。排除标准:(1)免疫功能异常;(2)心、肝、肾等脏器严重损伤;(3)合并肿瘤、慢性疾病终末期;(4)有骨折史或骨折手术史;(5)合并感染性疾病、血液系统疾病;(6)精神认知异常。
1.3方法 患者手术均采用全身麻醉。入室后给予吸氧,开通静脉通路,做好生命体征、血氧饱和度、脑电双频指数等监测。术前30 min缓慢肌注0.2 μg/kg舒芬太尼(宜昌人福药业有限责任公司,国药准字H20030200)、0.03 mg/kg咪达唑仑(江苏恩华药业股份有限公司,国药准字H10980026)、2 mg/kg丙泊酚(广东嘉博制药有限公司,国药准字H20143369)、0.6 mg/kg罗库溴铵(浙江仙琚制药股份有限公司,国药准字H20123188)麻醉诱导。取仰卧位,伸直下肢,两等分腹股沟韧带。采用Mindray公司M-Turbo便携式彩色二维超声检查仪,将超声探头平行置于腹股沟韧带处,频率设置6~13 MHz,调整探头位置扫查该区域,获取最佳超声图像,识别髂肌与缝匠肌表面间的髂筋膜腔隙及股神经、股动静脉。应用平面内技术采用16G静脉注射套管针引导穿刺,针尖穿过髂筋膜注入生理盐水2~5 ml确保针尖在髂筋膜腔隙内,再注入0.4%罗哌卡因(齐鲁制药有限公司,国药准字H20153781)20~30 ml,退出穿刺针,置入2 cm导管于髂筋膜腔隙中,固定导管。采用自控镇痛泵进行持续髂筋膜腔隙阻滞镇痛,镇痛泵内注入0.25%罗哌卡因240 ml,首次剂量为3 ml,背景剂量3 ml/h,患者自控镇痛3 ml/次,锁定时间30 min,最大剂量5 ml/h。手术结束后开启镇痛泵。患者术后持续镇痛1 d。观察组在此基础上,术前3 d让患者口服塞来昔布(江苏正大清江制药有限公司,国药准字H20193414)200 mg,2次/d。术后镇痛泵停止使用后,每12 h肌注40 mg帕瑞昔布(正大天晴药业集团股份有限公司,国药准字H20183459),直至患者出院。若患者视觉模拟评分量表(Visual Analogue Scale,VAS)评分[7]>6分,另肌注50 mg盐酸哌替啶(东北制药集团沈阳第一制药有限公司,国药准字H21023058)。
1.4观察指标 (1)血流动力学:采用美国通用GE B650麻醉监护仪记录麻醉开始前(T0)、麻醉开始(T1)、麻醉30 min(T2)、手术结束(T3)、术后12 h(T4)收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、平均动脉压(mean arterial pressure,MAP)、心率(heart rate,HR)指标变化情况。(2)手术相关指标:包括手术时间、术后苏醒时间、意识恢复清醒时间。(3)认知功能:采用简易精神状态检查量表(Mini-Mental State Examination,MMSE)[7]评估两组患者术前、术后24 h的认知能力,量表包括定向感、记忆力、注意力、语言、行为能力、口语理解及建构力7个项目,满分为30分,分数越高说明认知能力越好。(4)镇痛效果:采用VAS[8]评估,分数越高说明疼痛感越强。评估时间为术后2 h、12 h、24 h、48 h。(5)镇静效果:采用Ramsay评分[9]进行评估。1分为不安静,烦躁;2分为安静合作;3分为嗜睡,可听从指令;4分为睡眠状态,但可唤醒;5分为睡眠状态,反应迟钝,需要较强刺激才有反应;6分为对刺激无反应。1分为镇静不足;2~4分为镇静适中;5~6分为镇静过度。评估时间为术后2 h、12 h、24 h。(6)不良反应:包括呼吸抑制、头晕头痛、恶心、呕吐、血压下降、HR减慢等。
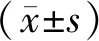
2 结果
2.1两组不同时点SBP、DBP、MAP和HR比较 两组T1时点与T0时点SBP、DBP、MAP、HR差异无统计学意义(P>0.05),T2、T3时点各指标水平均升高,但在T4时点回降,基本接近T0时点水平。观察组升高浮动趋势较小,恢复较快(P<0.05)。见表1。

表1 两组不同时点SBP、DBP、MAP和HR比较
2.2两组手术相关指标比较 观察组术后苏醒时间、意识恢复清醒时间短于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组手术相关指标比较
2.3两组手术前后MMSE评分比较 与术前比较,两组术后24 h MMSE评分均降低,且观察组降低幅度较小(P<0.05)。见表3。

表3 两组手术前后MMSE评分比较分]
2.4两组不同时点VAS评分、Ramsay评分比较 术后2 h、12 h、24 h、48 h,两组VAS评分、Ramsay评分呈下降趋势,且观察组低于对照组(P<0.05)。见表4。

表4 两组不同时点VAS评分、Ramsay评分比较分]
2.5两组不良反应率比较 两组不良反应率比较差异无统计学意义(P>0.05)。见表5。

表5 两组不良反应率比较[n(%)]
3 讨论
3.1一般髋部手术多采用全身麻醉,但全身麻醉使用的麻醉药物较多,术后易发生恶心、呕吐等不良反应[10]。为减轻麻醉不良反应,外周神经阻滞在辅助全麻及补充麻醉中的应用在临床普及。其具有以下优势:可减少术中全麻药物的使用剂量,从而减少不良反应;镇痛效果明确,可对特定部位进行神经阻滞;血流动力学稳定,基本不影响机体的正常生理功能[11]。髂筋膜间隙阻滞属于神经阻滞的方法之一,该麻醉方式通过在髂筋膜间隙直接注射局麻药,暂时性阻断该区域神经干的传导功能,减少外周伤害性刺激传导至中枢神经系统,从而发挥镇痛效果,对机体循环系统影响小[12-13]。本研究结果显示,观察组血流动力学较对照组更稳定。
3.2多模式镇痛的宗旨是发挥最大限度镇痛的同时降低麻醉药物的使用剂量,以降低麻醉不良反应率。该方法目前在国内麻醉科还处于起步阶段,具有较大的发展空间。本研究结果显示,观察组术后镇痛镇静效果强于对照组,证实多模式镇痛联合持续髂筋膜间隙阻滞应用于骨科全麻手术的可行性,这与王敬等[14]研究结果相似。本研究中,术前3 d服用塞来昔布属于超前镇痛法,其机制是在伤害性刺激产生前采取相应措施,降低外周神经及中枢神经的敏感性,提高痛阈,从而发挥保护性镇痛的作用[15]。王天龙和梅伟[16]的研究指出,一旦伤害性刺激造成疼痛,使外周及中枢神经敏感性增高,便会加大镇痛难度。所以,超前镇痛在降低患者围术期疼痛中具有积极作用。而患者自控镇痛属于临床较早应用的一种镇痛方式,主要是根据患者自身的主观疼痛程度,自行控制提前设置好的镇痛泵中的给药剂量,这种自控调节的特性不仅可减少生理上的疼痛,更能满足患者对疼痛控制的心理需求[17]。但是,由于骨科术后疼痛被认为是最严重的术后疼痛之一,自控镇痛虽能达到一定镇痛效果,但有时效果不是很好,这就需要比较适当地追加用药以达到最好的镇痛效果。每12 h追加帕瑞昔布和盐酸哌替啶肌注后,药物可在给药后迅速转化为有药理学活性的物质,在短期内发挥较强的术后镇痛效果[18]。且髂筋膜间隙阻滞只需取患者仰卧位,可有效控制体位摆放问题所产生的不必要疼痛。超声引导下更是具有精确化、可视化等优点,可对神经、穿刺路径等正确辨别,避免神经损伤及麻醉药物中毒等并发症发生[19-20]。
3.3本研究中观察组术后苏醒时间、意识恢复清醒时间早于对照组,术后认知功能恢复优于对照组,提示多模式镇痛下持续髂筋膜间隙阻滞发挥了更好镇痛、镇静效果,有利于促进患者术后苏醒及认知功能恢复,与蔡可庆等[21]研究结果相似。值得注意的是,多模式复合加用静脉镇痛药后可使呼吸道发生收缩或扩张,产生呼吸抑制现象,但一般停止给药后可迅速恢复自主呼吸,不会造成太大影响。本研究结果显示,两组不良反应率均较低,差异无统计学意义,说明多模式镇痛下持续髂筋膜间隙阻滞安全可靠。
综上所述,多模式镇痛下持续髂筋膜间隙阻滞辅助骨科全麻手术有利于稳定血流动力学,提高镇痛、镇静效果,促进术后苏醒,改善术后认知功能,且不良反应率较低。本研究样本量小,仍需扩大样本量,以多中心、长期性研究对结果进行验证。
