镫骨小窗技术对耳硬化症患者频率特异性骨导超闭合的影响
2022-02-28张坤陈兵方延青
张坤 陈兵 方延青*
1复旦大学附属眼耳鼻喉科医院耳鼻喉科(上海 200031)
2山东大学齐鲁医院耳鼻咽喉科(济南 250012)
耳硬化症(otosclerosis)是一种病因不明,以缓慢进展的局限性骨吸收及富于血管的海绵状骨形成为病理特征的骨迷路疾病,其主要临床特点是进行性听力损失和耳鸣[1-2]。听力损失最初出现在低频区,随病程发展累及高频区。研究表明,10%的耳硬化症患者出现感音神经性听力损失,可导致混合性耳聋(Mixed hearing loss,MHL)或重度-极重度感音神经性耳聋(Sensorineural hearing loss,SNHL)[3]。自从1956年Shea[4]首次完成了镫骨底板切除手术并使用镫骨假体重建听骨链之后,镫骨手术成为治疗耳硬化症导致的传导性听力损失的有效方法。但对于术前合并MHL或SNHL的耳硬化症的治疗尚存在争议,有学者不建议骨传导(Bone conduction,BC)阈值>30dB HL的耳硬化患者进行手术,即便气-骨差(Air bone gap,ABG)>25dB,因为镫骨术后仍需助听器的辅助治疗[5]。
Carhart(卡哈)效应在1950年被首次报道,卡哈切迹是卡哈效应在纯音听阈图上的一种表现,耳硬化症患者卡哈切迹在2kHz最常见,但卡哈效应更为广泛,可出现在500Hz-4kHz的任何频率[6]。卡哈切迹处的骨导在镫骨手术后有所改善,其原因推测为镫骨底板的机械固定。卡哈效应的存在会使患者术前骨导阈值表现出假性升高,使其耳蜗储备被低估而不能被真实反映,也给患者手术时机的选择带来困扰。本研究首次从频率特异性的角度,阐明临床耳硬化症患者镫骨手术后骨导超闭合的频率效应,以期能够预测术后频率特异性的骨导超闭合,为术前伴有MHL或SNHL成分的耳硬化症患者镫骨手术的选择提供建议。
1 资料和方法
1.1 临床资料
回顾2011年5月至2020年2月在复旦大学眼耳鼻喉医院耳鼻喉科接受镫骨手术的130例临床耳硬化症患者的资料。5例患者缺乏完整资料而被剔除,所有入组患者术前ABG均≥15dB。共纳入125例患者,其中,男性36例,女性89例;左侧80例,右侧45例;中位年龄34.4±12.0岁(16-73岁)。收集患者术前1月内及术后至少6周后的纯音测听资料,按照BC是否≤25 dB HL,把患者分为术前骨导正常组(N-BC组)及骨导阈值升高组(IT-BC组)。并根据不同频率骨导是否≤25 dB HL,将患者分为不同亚组,评估频率特异性的术前骨导阈值升高对术后骨导超闭合的影响。比较各组在不同频率下骨导的超闭合率(OR)、显著超闭合率(SOR)、恶化率(DR)、显著恶化率(SDR)及其相应的阈值差异是否有统计学意义。
1.2 术前评估
术前常规行耳镜检查和纯音测听。获得所有入组患者术前1月内及术后至少6周后(平均9.0±11.1月,1.5~48月)的纯音测听资料。计算0.5、1.0、2.0、4.0 k Hz四频率听阈平均值(Pure tone av‐erage,PTA)。平均ABG定义为平均气导(Air con‐duction,AC)阈值减去同期平均骨导阈值。本研究根据术后骨导的变化(又称骨导增益)将术后骨导分类,并着重关注术后骨导超闭合、骨导恶化、显著增益的比例及阈值(表1)。术前患者均行高分辨率CT扫描,排除外中耳或内耳解剖畸形,排除单纯耳蜗型耳硬化症,并评价手术解剖,包括中耳腔、面神经管、颈静脉球位置、卵圆窗骨化情况。
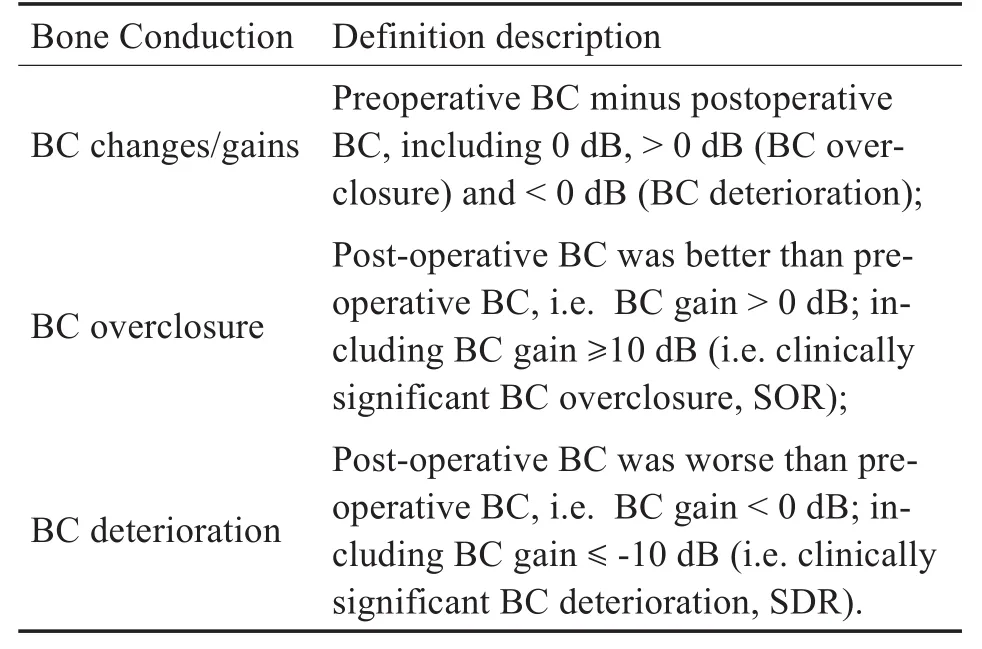
表1 骨导相关的参数的定义描述TTaabbllee 11 Definition description of parameters related to BC threshold
1.3 外科治疗
所有患者均采用全麻下耳内入路镫骨小窗技术,显露镫骨并探查镫骨固定情况,底板钻孔,剪断镫骨前弓及后弓、切除镫骨肌肌腱(为降低钻孔后底板坠入前庭腔的概率,采取先底板钻孔,再去除足弓及镫骨肌肌腱的操作步骤[7])、分离砧镫关节、取出镫骨板上结构,将合适长度的Piston(宾格或科思型,直径0.4mm)均挂钩固定于砧骨长脚,末端置于镫骨底板开窗内,确认听骨链活动正常。底板开窗处Piston周围未填塞,而是利用小孔周围少量积血凝固后自行封闭作用。术腔填塞适量明胶海绵,以期术后短期能在假体周围形成一定支撑。复位外耳道皮肤-鼓膜瓣,切口缝合,耳道内填塞,适当加压包扎。术中注意保护鼓索神经及面神经。
1.4 统计学方法
使用SPSS 25.0统计学软件对听力学资料进行统计学分析。术前和术后相同听力学参数比较采用配对t检验,亚组间比较采用独立样本t检验,分类资料用χ2检验。P<0.05认为差异有统计学意义。
2 结果
术后两组之间的成功率差异无统计学意义。两组患者中,术后气导、骨导及气骨导差均较术前显著改善(P<0.001)。两组之间性别、年龄、侧别之间差异均无统计学意义(表2)。骨导改善在两组分别为2.9 dB(N-BC组),9.6 dB(IT-BC组);气导改善分别为27.3 dB(N-BC组)及21.3 dB(IT-BC组);气骨导差改善分别为17.8 dB(N-BC组)及14.6dB(IT-BC组)。术后骨导、气导、气骨导差变化在两组间的差值均小于10dB(两组间平均骨导变化的差异为7.4 dB,气导为6dB,气骨导差为3.2 dB)。67%的患者术后AC-PTA改善 ≥20 dB,93.6%的患者BC-PTA恶化不超过5 dB。
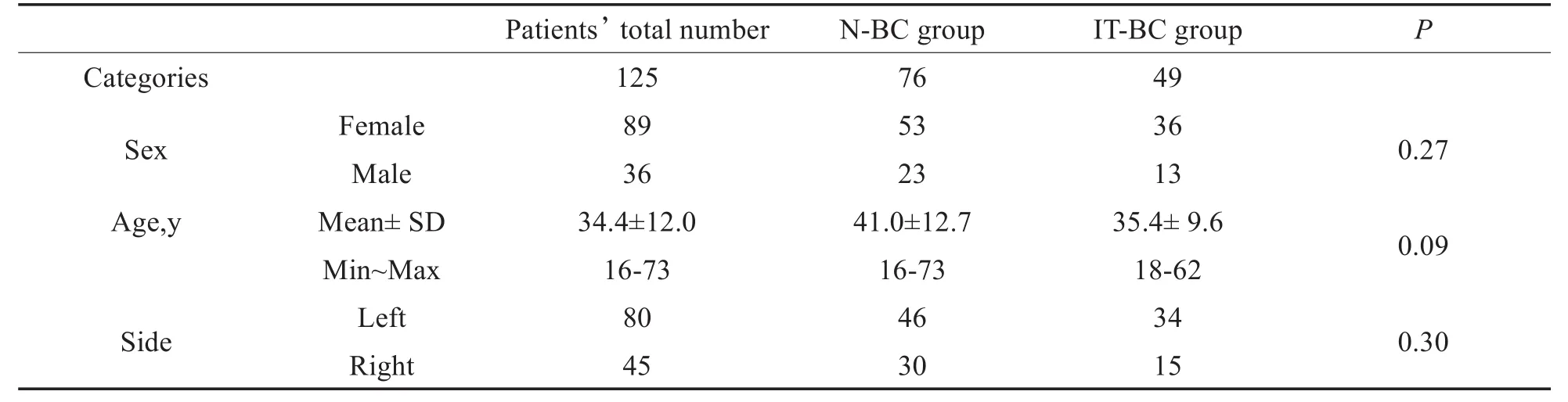
表2 N-BC组及IT-BC组患者流行病学资料Table 2 Epidemiology information of patients in N-BC group and IT-BC group
对于各频率骨导超闭合率,IT-BC亚组均显著高于N-BC亚组,差异有统计学意义(P<0.01)。对于各频率显著骨导超闭合率,IT-BC亚组亦均显著优于N-BC亚组,差异有统计学意义(P<0.05)(表3,图1)。对于骨导恶化率,N-BC亚组均高于IT-BC亚组,除5kHz外,差异有统计学意义(P<0.05)。对于显著骨导恶化率,N-BC亚组均高于IT-BC亚组,在0.5kHz,1kHz差异有统计学意义(P<0.001)(表4,图1)。
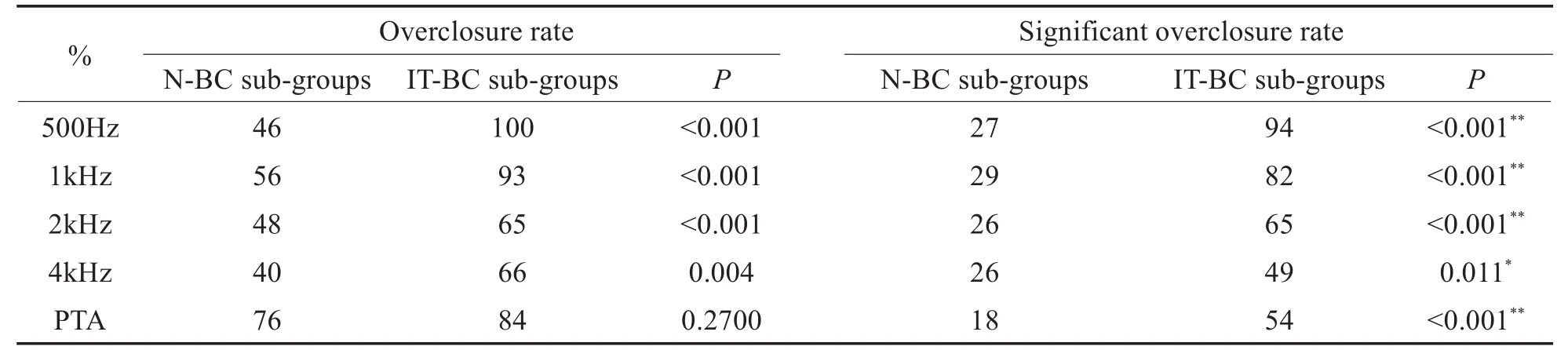
表3 N-BC亚组及IT-BC亚组骨导超闭合率(OR)及显著骨导超闭合率(SOR)及P值,n=125Table 3 Overclosure rate and significant overclosure rate of BC in N-BC sub-groups and IT-BC sub-group with P values,n=125
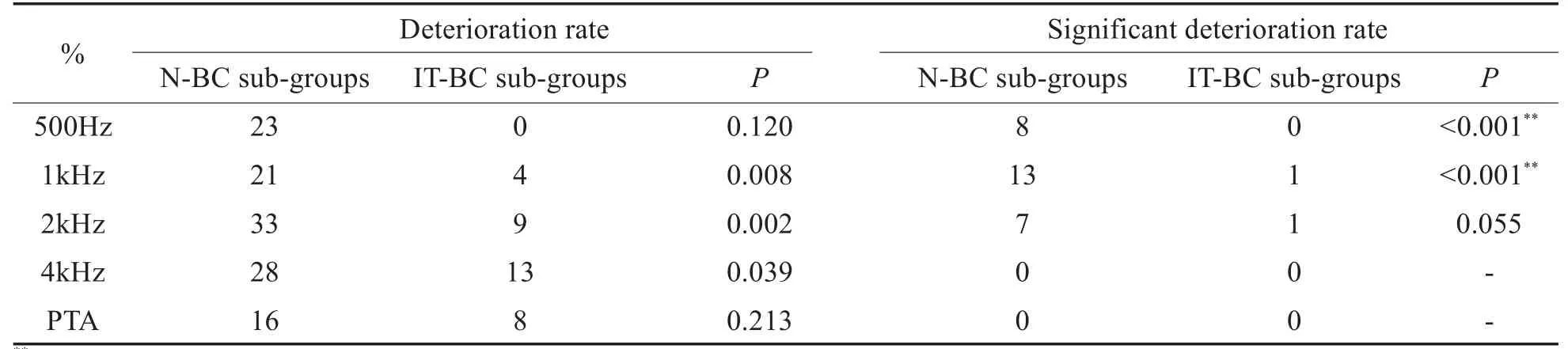
表4 N-BC亚组及IT-BC亚组骨导恶化率(DR)及显著骨导恶化率(SDR)及P值,n=125Table 4 Deterioration rate and significant deterioration rate of BC in N-BC sub-groups and IT-BC sub-group with P values,n=125
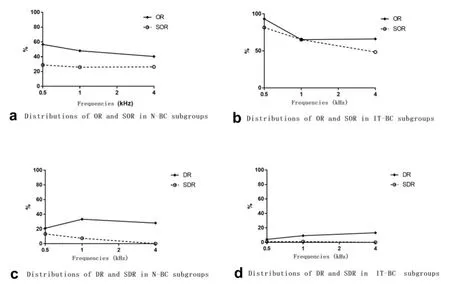
图1 各频率骨导超闭合率(OR)、恶化率(DR)及显著骨导超闭合率(SOR)及恶化率(SDR),n=125Fig.1 Overclosure rate(OR)and deterioration rate(DR)of bone conduction and their significant values(SOR,SDR)at various fre‐quencies,n=125
对于各频率亚组骨导阈值变化的结果,骨导超闭合的平均阈值在IT-BC亚组均高于N-BC亚组,差异具有统计学意义(P<0.01)。显著骨导超闭合的平均阈值在IT-BC亚组亦均高于N-BC亚组;除1kHz外,差异均有统计学意义(P<0.05)(表5,图2)。骨导恶化及显著骨导恶化阈值在所有亚组之间均无统计学差异(P>0.05)(表6,图2)。

表5 N-BC亚组及IT-BC亚组骨导超闭合阈值及显著骨导超闭合阈值及P值,n=125Table 5 Threshold of overclosure and significant overclosure of BC in N-BC sub-groups and IT-BC sub-groups with P values,n=125
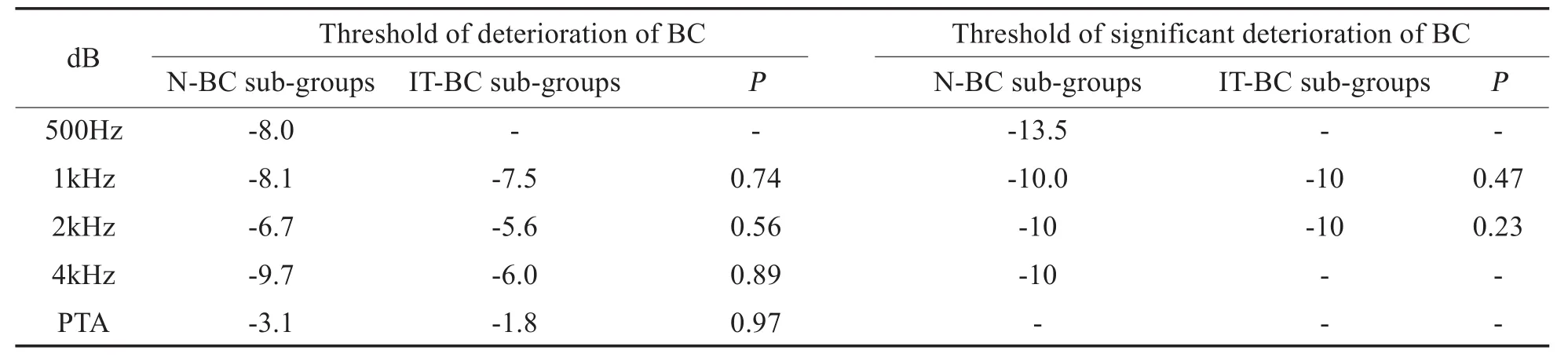
表6 N-BC亚组及IT-BC亚组骨导恶化阈值及显著骨导恶化阈值及P值,n=125Table 6 Threshold of deterioration and significant deterioration of BC in N-BC sub-groups and IT-BC sub-groups with P values,n=125
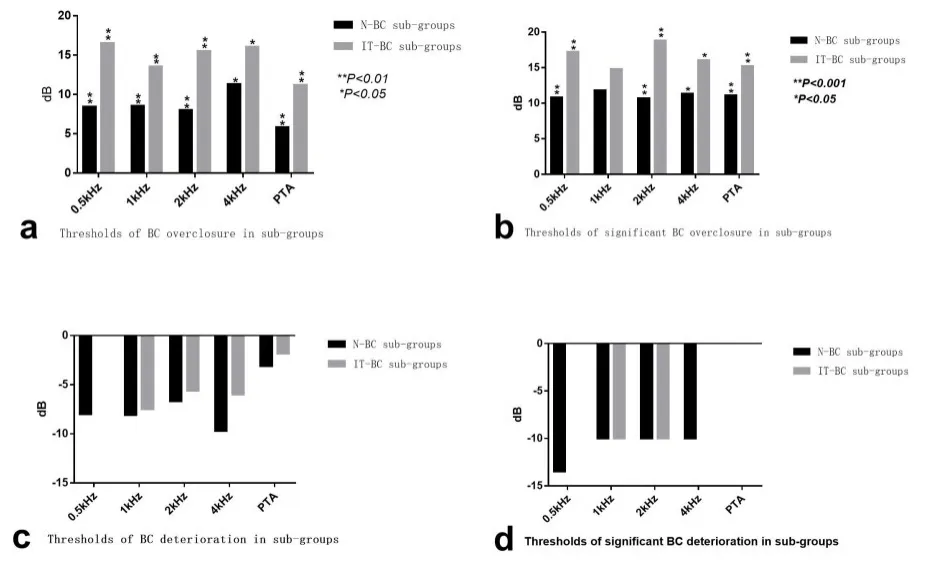
图2 各频率骨导超闭合阈值 、恶化 阈 值及显著骨导超闭合阈值及显著恶化,n=125Fig.2 Threshold of overclosure and deterioration of BC and their significant values at various frequencies,n=125
在PTA水平,骨导超闭合率在N-BC组及ITBC组分别为76%、84%,差异无统计学意义(P=0.27);显著骨导超闭合率在两组分别为N-BC组18%vs IT-BC组54%,差异有统计学意义(P<0.001)。骨导恶化率在两组之间差异无统计学意义,两组患者在PTA水平均无显著骨导恶化的发生。骨导超闭合阈值(PTA水平)在IT-BC组(11.2 dB)优于N-BC组(5.8 dB),差异有统计学意义(P=0.013)。显著骨导超闭合阈值在IT-BC组(15.2 dB)亦优于N-BC组(11.3 dB),差异有统计学意义(P<0.001)。两组患者在PTA水平骨导恶化阈值差异无统计学意义。
进而我们利用术后骨导在PTA水平超闭合是否≥10 dB为标准,将患者分成两组,即术后骨导超闭合≥10 dB组(骨导超闭合组)及<10 dB(对照组)。得出虽然两组之间手术成功率无显著差异,骨导超闭合组术前气导及骨导均显著差于对照组(术前骨导:骨导超闭合组34.3±7.8 dB vs对照组26.2±7.5 dB HL,P<0.001;术前气导:骨导超闭合组59.8±10.2 dB HL vs对照组54.8±10.2 dB HL,P=0.03)。
3 讨论
在本研究中,67%的患者AC-PTA改善≥20 dB,93.6%的患者BC-PTA恶化不超过5 dB,均与Stromback等的研究结果(分别为63%和93%)相似[8]。术后N-BC组及IT-BC组的AC及ABG较术前均显著改善(P<0.001)。既往文献报道,有临床意义的阈值变化至少应为10dB[9-10],本研究中,NBC组与IT-BC组的骨导、气导、气骨导差改善的差异均小于10dB,表明两组患者术后听力的改善空间相似。
卡哈切迹是耳硬化症的重要听力学特征,最常见于2kHz,该频率也是人类听骨链的共振频率。本研究卡哈切迹出现率为80.79%,与既往文献报道基本相同[11,12]。尽管卡哈切迹机制并不明确,目前普遍认为由于镫骨固定造成的来自外耳及中耳传导的声能缺失,继而引起骨导阈值的升高;当这种声能被恢复时,骨导阈值会改善甚至超过其先前的阈值,从而导致超闭合的现象[13]。因此,术前骨导听力并非仅代表内耳功能,中耳亦有参与及贡献。此外,在我们的研究中,84.8%的患者在言语频率上出现了骨导超闭合,与Perez的观察结果(81%)相似[11]。
本文首次从频率特异性的角度回答了镫骨小窗技术对临床耳硬化症患者术后骨导变化的影响,也回答了这些患者术前感音神经性聋成分存在与否(或术前骨导阈值升高与否)对手术成功率的影响。研究结果表明镫骨小窗技术总体成功率在两组及频率特异性各亚组之间均相似,这提示术后听力效果与术前骨导阈值是否升高无关。另外,利用频率相关性术前骨导阈值升高成分评估相应术后特异性骨导改变效果时,术后骨导阈值出现≥10 dB改善的概率至少约为50%。因为,由于术前骨导阈值升高而被误认耳蜗功能差的患者不应被视为镫骨手术的较差人选,这具有重要的临床意义。
4 结论
镫骨小窗技术对于术前骨导阈值正常或者升高的临床耳硬化症患者均具有相当的手术效果。在频率相关性听力结果中,骨导超闭合效应在所有频率的IT-BC亚组显著高于N-BC亚组;在术前具有骨导升高患者的言语频率,至少约50%的骨导阈值术后改善≥10 dB。
