急性孤立性血管性眩晕的临床特征分析
2022-02-28赵永常明则张格娟王圆圆韩军良
赵永常明则张格娟王圆圆韩军良*
1西北大学附属医院西安市第三医院神经内科(西安 710018)
2空军军医大学附属西京医院神经内科(西安 710016)
眩晕是后循环脑卒中最常见的症状之一,既往研究表明47%-75%的后循环缺血性卒中患者可出现眩晕症状,且多伴有中枢神经系统损害的其他体征[1,2]。据统计,有3.2%-25%的患者可仅仅表现为孤立性眩晕(isolated vertigo)[3,4],患者没有听力障碍及偏瘫、复视及构音障碍等神经系统损害的表现,极易与前庭神经炎、前庭性偏头痛或梅尼埃病首次发作等混淆。发病24小时内,磁共振弥散加权成像(DWI)的假阴性率可达12%左右[5],此时被漏诊或误诊的风险高,失去溶栓等早期治疗的机会。本文拟通过对急性孤立性眩晕的病因、临床特征和脑血管病危险因素的分析,寻求在患者发病早期,能够快速有效识别表现为孤立性眩晕的后循环脑梗死的方法,减少漏诊误诊。
1 对象与方法
1.1 一般资料
连续入组2017年01月至2020年01月在西北大学附属医院西安市第三医院神经内科急诊、门诊就诊及收治入院的急性孤立性眩晕患者。
1.1.1 入组标准
①急性发病,年龄18-80岁;②发病24小时内,仅表现为孤立性眩晕,症状持续数小时及以上,无偏瘫及偏身感觉障碍、复视、构音障碍、黑朦、共济失调等神经功能缺损的表现,患者自觉无听力障碍;③患者或授权家属知情,并签署知情同意书;④无意识障碍。
1.1.2 排除标准
①既往酒精或药物依赖;②存在眼外肌麻痹;③严重精神疾病及生命体征不稳定者;④有MRI检查禁忌证或拒绝行头颅MRI检查。
1.2 方法
1.2.1 资料收集
所有入组患者的临床资料包括以下内容:①基本资料:性别和年龄,高血压、糖尿病、高脂血症、高尿酸血症和高同型半胱氨酸血症等病史,心房颤动、冠心病、脑梗死和短暂性脑缺血发作(Transient Cerebral Ischemic Attack,TIA)病史,吸烟和饮酒生活习惯;②眩晕、自身不稳等症状及其持续时间,是否存在耳蜗症状、偏瘫、单瘫、复视及构音障碍等;③所有患者完善常规的心肺腹查体、神经系统查体,及神经-耳科床边检查,主要包括自发性眼震的观察、眼偏斜反应(头偏斜、眼球反向偏斜、眼旋转)、水平平滑跟踪、扫视试验、甩头试验、摇头试验和闭目难立征以及必要时的位置试验;ABCD2(age,blood pressure,clinical features,duration of symptoms,diabetes)评分、Essen卒中风险评分(Es‐sen Stroke Risk Score,ESRS)等检查;④辅助检查包括:头颅MRI+DWI扫描,发病48小时内完成,首次头颅DWI检查为阴性却仍然怀疑中枢性病变的患者,1周内复查,必要时加做磁共振薄层扫描,视频眼震电图,纯音测听,必要时行眼底照像或脑干听觉诱发电位等;实验室检查:三大常规及血清学检查,肝肾功能、血脂、血糖、同型半胱氨酸和尿酸等;⑤必要时行脑脊液及AQP4-IgG、MOG抗体和寡克隆带等检查;⑥所有患者分别在初诊后每3个月随访1次,共3-4次。
1.2.2 诊断
眩晕的病因诊断根据《眩晕诊治多学科专家共识》进行诊断[6],其中迷路炎、视神经脊髓炎谱系疾病、多发性硬化、线粒体脑肌病均按照文献中相关的诊断标准诊断[7,8]。
1.2.3 统计学方法
采用SPSS19.0统计软件进行统计学处理。计量资料描述以均数±标准差表示,计数资料以百分率表示,各计量资料组间比较采用单因素方差分析,计数资料比较采用χ2检验,以P<0.05为有统计学意义。
2 结果
2.1 一般资料及病因
共入组179例患者,年龄18~80岁(49.3±13.8),男78例,女101例,男女比例为1:1.3。孤立性中枢性眩晕共69例(38.5%,69/179),其中脑梗死29例(42.0%,29/69)占比最高,15例小脑梗死 ,5例延髓梗死,6例桥臂梗死,3例中脑梗死。其次为首发VM 25例(36.2%,25/69)。孤立性周围性眩晕共计110例(61.5%,110/179),其中前四位病因为VN 69例(62.7%,69/110),首发MD 15例(13.6%,15/110),迷路炎8例(7.3%,8/110),嵴帽耳石症5例(4.5%,5/110)。IVV组首次头颅核磁DWI阴性2例,阳性27例,具体见表1。
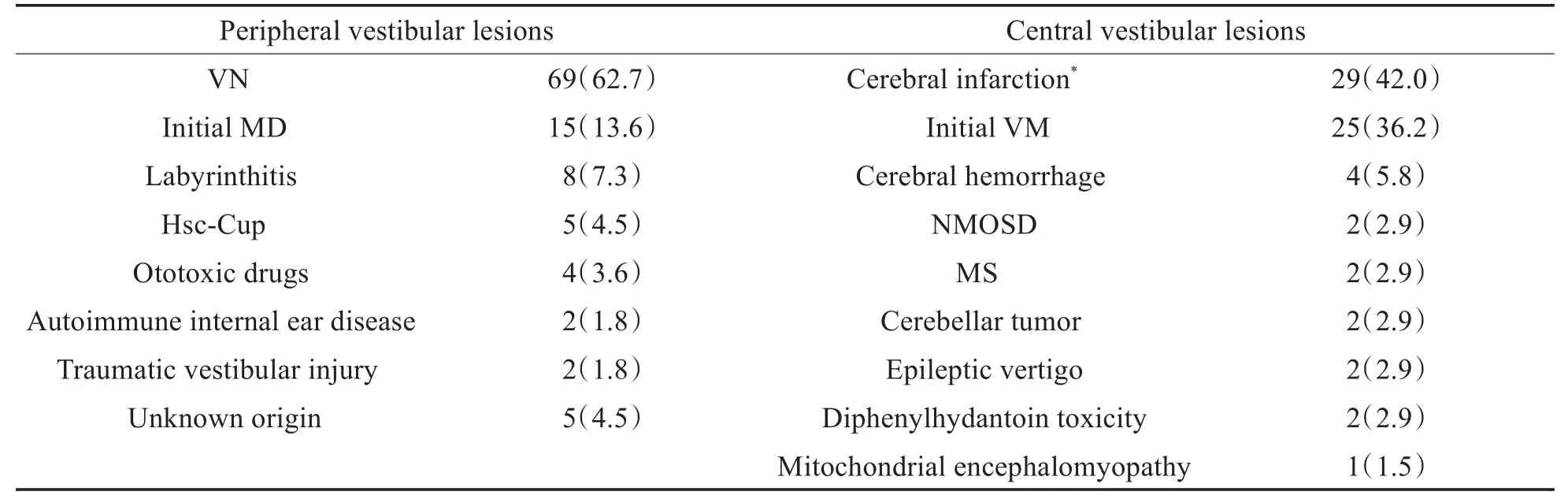
表1 孤立性眩晕的病因及构成比,n(%)Table 1 The etiology and composition ratio of isolated vertigo,n(%)
2.2 性别和年龄
IVV组女性占比34.5%,男性占比65.5%,男性明显高于首发VM28.0%(P<0.01),无区别于VN组49.3%及MD组46.7%(P>0.05)。IVV组患者平均年龄60.3±11.1岁,均明显高于首发VM组41.8±12.6岁、VN组45.1±10.9岁、首发MD组49.6±13.5岁(P<0.01),具体见表2。
2.3 脑血管病危险因素
IVV组ABCD2评分3.6±1.1分、ESRS评分2.8±1.2分显著高于VN组2.0±0.8分、1.8±1.0分,首发VM组1.8±0.8分、1.7±1.1分,首发MD组1.7±0.9分、1.6±0.7分(P<0.01);IVV组ABCD2≥4分占比62.1%、ESRS≥3分占比51.7%,显著高于首发VM组4.0%、12.0%,VN组10.1%、11.6%,首发MD组6.7%、6.7%(P<0.01),具体见表3。
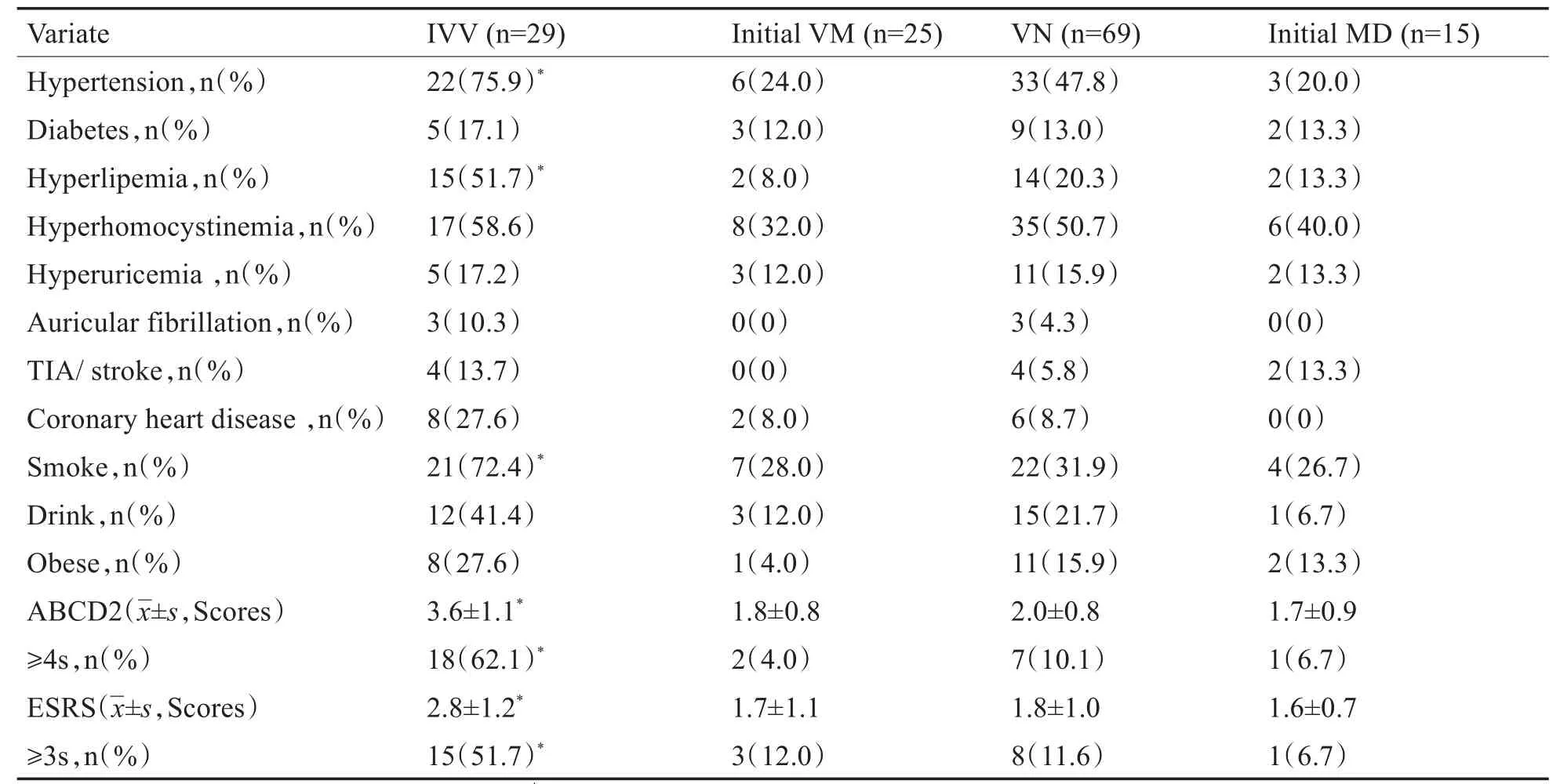
表3 脑血管病危险因素比较Table 3 Comparison of risk factors for cerebrovascular disease
2.4 神经耳科学查体
IVV组自发性眼震65.3%,其中水平眼震37.9%,明显低于VN组88.4%(P<0.01),低于首发MD组66.7%,无统计学差异(P=0.073);IVV组甩头试验阴性25例,阳性4例(13.8%),2例为小脑小结梗死,另外2例分别为前庭神经髓内段、前庭核梗死,明显低于VN组91.3%(P<0.01),稍低于首发MD组40.0%(P=0.052);IVV组水平平滑跟踪异常76.8%、扫视异常79.3%、凝视诱发性眼震51.7%、眼球反向偏斜35.0%,均分别明显高于VN组11.6%、0%、0%、2.9%(P<0.01),首发MD组6.7%、0%、0%、0%(P<0.01);IVV组摇头眼震48.3%,明显低于VN组86.9%(P<0.01),IVV组14例出现摇头眼震,5例纯垂直眼震,6例垂水平眼震,垂直-水平混合眼震3例;首发VM组水平自发性眼震12.0%,低于IVV组37.9%(P<0.05),其他除甩头试验以外,各项阳性比率均明显低于IVV组,均有统计学差异(P<0.01),具体见表4。

表4 神经耳科学体征比较,n(%)Table 4 Comparison of neurootology signs,n(%)
3 讨论
本研究发现在所有孤立性眩晕中IVV的占比为16.2%,提示IVV的发病率可能高于既往研究,但也不排除我院就诊群体的差异。本研究中IVV患者的年龄明显高于VN等周围前庭疾病,这与国内外的研究结果基本一致[9,10],提示对于急性眩晕发作而就诊的老年患者,即使没有发现神经系统损害的表现,也应该提高警惕,防止漏诊急性脑血管疾病。
既往研究认为,急性脑梗死DWI的假阴性率5.8%-10.0%,后循环梗死的假阴性率可达到19%[11],我们发现IVV患者急性期头颅1.5 T MRI列弥散加权成像(DWI)的假阴性率为6.9%,提示对于出现中枢损害迹象的孤立性眩晕,即使急性期头颅DWI阴性,再复查明确之前也不能掉以轻心。Lee等研究发现,随访4年后,孤立性眩晕患者发生脑卒中的风险是普通人群的3.01倍,合并3个及以上脑血管病危险因素的眩晕患者发生脑卒中的风险更高,可达普通人群的5.5倍[12]。本研究中IVV组合并高血压、吸烟、高脂血症显著高于VN等孤立性周围性眩晕,这与既往的研究基本一致[13]。Navi等采用ABCD2评分对急性眩晕患者的脑血管事件发生率进行预测,发现评分在3分及以下的患者只有1.0%发生脑血管事件,而评分在4分或以上的发生脑血管事件比例为8.1%[14],本研究中IVV组ABCD2评分、ESRS评分显著高于VN和VM组,与国外研究类似[15,16]。这对于没有条件进行MRI检查或尚未精通神经耳科查体的基层单位而言,具有一定的参考意义。
本研究中,表现为自发性垂直、单纯旋转等非水平性眼震的患者最后均证实为中枢性病变,说明该体征的特异性极高。凝视诱发性眼震一般见于中性病变,但本研究中有2例浆液性迷路炎患者却表现为阳性,考虑患者接受检查时正处于刺激性眼震与麻痹性眼震的过渡期,外周传入不平衡导致速度存储机制的功能不稳和前庭自适应不良有关[17],提示临床需要关注个别的此类患者,避免误诊和过度检查。IVV组水平平滑跟踪阳性率明显高于VN和MD等周围性眩晕,提示对于水平平滑跟踪异常的孤立性眩晕,应该仔细进行中枢病变的排查。本研究中VN患者平滑跟踪的阳性率为11.5%,除了与部分患者年龄较大而导致无症状性的中枢退行性病变有关之外,更多可能与急性期眼震干扰相关。甩头试验阳性大多提示周围性前庭病变,少数见于前庭核病变,偶可见小脑小结、小脑绒球和扁桃体等病变[18],本研究中床旁甩头试验阳性主要见于VN等周围前庭病变,但IVV组中也出现4例异常,其中累及小脑小结2例、累及前庭神经髓内段和前庭核各1例,说明虽然甩头试验的特异性较高但并非绝对的特异性,临床仍需综合其他体征综合判断。本研究首发VM组中自发性眼震、凝视诱发眼震和扫视性跟踪的异常率均低于既往文献[19],考虑与本组患者年龄相对较轻和早期发病相关。本研究中水平摇头试验后诱发水平眼震在VN和IVV中均可出现,无法区别周围及中枢;反常性摇头眼震是中枢前庭损伤相对特异的指标,但在本研究中IVV组仅8例(27.5%,8/29)患者水平摇头试验后出现垂直、水平-垂直眼震,提示敏感度相对较低[20]。
本研究中有2例癫痫性眩晕表现为孤立性中枢性眩晕,高于文献报告[21],虽然存在数据偏移的可能,但也不能除外既往存在漏诊的可能。孤立性癫痫性眩晕患者发作持续时间不超过1分钟,脑电图难以捕捉,值得进一步进行多中心大样本的研究。本研究中有5例水平半规管嵴帽结石坐位及站立位时症状较轻,持续性水平眼震,头位变换时症状加重,位置试验可诱发出背地性眼震,持续数分钟逐渐减弱,复位治疗后症状、眼震消失,随访未见其他异常,2例表现为难治性BPPV,经多次复位,提示临床警惕此类病变,避免误诊[22]。
以孤立性眩晕为唯一症状的急性脑梗死在临床上并不少见,当患者合并多重脑血管病的危险因素时,更应提高警惕。对于神经耳科学查体提示存在中枢损害迹象的急性孤立性眩晕,但首次头颅MRI DWI阴性的患者,应及时复查。
