全髋关节置换术后骨对线和股骨参数对关节负荷的影响
2021-11-25郭甲瑞
郭甲瑞
河南省焦作市第二人民医院骨科 454000
全髋关节置换术(Total hip replacement,THR)是改善步行功能的常用手术方式,术后3个月患者基本可以恢复独立行走能力。临床研究表明,超过90%的患者可基本恢复步行功能,但仍有不少患者术后存在步行障碍[1-2]。近年有学者发现,术后患者外侧膝内收力矩相比正常人群有明显减少,提示膝关节存在负荷不对称,而这可能是导致步行障碍的重要因素[3-4]。鉴于此,本次研究通过对THR患者手术前后、患侧和健侧X线下对线指标和股骨相关参数进行检测,观察对以关节力矩为表现的关节负荷的影响,探讨可能影响关节负荷的相关因素,为临床THR预后评估以及手术优化提供理论基础。现将相关研究内容和结果报道如下。
1 资料和方法
1.1 一般资料 以2017年3月—2018年5月于本院接受全髋关节置换术的43例患者作为研究对象进行前瞻性研究,患者年龄50~76岁,平均年龄(62.34±10.05)岁,男20例,女23例,体质量指数24.57±2.69。纳入标准:(1)年龄≥50岁;(2)确诊为单侧膝骨关节炎;(3)自愿接受全髋关节置换术,并签署知情同意书。排除标准:(1)具有下肢肌肉萎缩或陈旧性下肢骨骼畸形者;(2)既往下肢骨折或手术史者;(3)合并有精神异常或认知功能障碍者。
1.2 方法 所有患者均于本院接受择期全髋关节置换术,手术由同一副主任医师及各主治医师配合完成,术后接受常规药物治疗,包括抗感染、抗血栓等,并按照康复医师要求进行下肢功能训练。
1.3 观察指标 (1)X线下骨对线检查:由同一影像学医分别于患者手术前和手术后1年接受X线检查,包括:①髋膝关节轴角(Hip knee shaft angle,HKS)即下肢机械轴与股骨解剖轴的夹角;②股骨偏心距(Femoral offset,FO),即股骨头中心至股骨干直线的距离;③颈干角(Neck shaft angle,NSA),即股骨干轴线与股骨颈轴线的夹角;④髋膝踝角(Hip knee angle,HKA),即股骨机械轴与胫骨机械轴之间的夹角。(2)步态检测:应用多个高清红外摄像头和两个地面测力台组成步态分析实验室,依据Vicon-Plug-In-Gait Full-body模型粘贴反光球,在静态下校准后,嘱患者以日常行走方式和速度来回行走在测力台上,采用Vicom MX运动捕捉系统收集动力学数据,导出后采用标准方程计算相关参数,其中包括:①膝关节内收力矩(Knee adduction moment,KAM),第一峰值(KAM1)和第二峰值(KAM2);②髋关节内收力矩(Hip adduction moment,HAM),第一峰值(HAM1)和第二峰值(HAM2);③站立状态下最大膝关节屈曲度(Knee flexion,KF)、膝关节伸展度(Knee extension,KE),矢状面最大膝关节活动度(Knee range of motion,KROM);④站立状态下最大髋关节屈曲度(Hip flexion,HF)、髋关节伸展度(Hip extension,HE),矢状面最大髋关节活动度(Hip range of motion,HROM)。
1.4 统计学方法 将所得数据录入SPSS24.0软件进行统计分析,本次研究相关参数均为计量资料,以(均数±标准差)表示,组间比较采用独立样本t检验,参数之间关系采用Spearman相关性分析,以P<0.05为差异具有统计学意义。
2 结果
2.1 手术前后X线参数比较 与术前患侧相比,术后患侧HKS、FO水平增高,HKA水平降低;与健侧相比,术后患侧HKS、FO水平亦增高,差异均具有统计学意义(P<0.05),见表1。
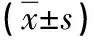
表1 手术前后各指标检测结果比较
2.2 术后患者力学参数比较 术后与健侧相比,患侧KF、KROM以及HROM均减少,差异具有统计学意义(P<0.05),见表2。
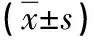
表2 术后患者力矩参数比较
2.3 力矩参数与各指标相关性分析 经Spearmna
相关性分析,KAM1与FO、KROM呈正相关(r=0.304、0.310,P=0.048、0.043,见图1~2),与HKA呈负相关(r=-0.434,P=0.004,见图3);KAM2与HKA呈负相关(r=-0.409,P=0.007,见图4),HAM1与HKA呈负相关(r=-0.463,P=0.002,见图5)。

图1 KAM1与FO相关性

图3 KAM1与HKA的相关性

图4 KAM2与HKA相关性

图5 HAM1与HKA相关性
3 讨论
骨对线变化是THR术可预见的常见改变,既往的研究表示骨对线不齐会增加关节的负荷,如膝内翻会增加膝关节内侧负荷[5-6]。而适度增加FO则已作为THR标准操作成为提高假体稳定性,减少关节磨损的重要环节。研究已证实,一定范围内的FO可使髋关节实现最佳的外展功能和最小的关节面间应力,从而达到股骨柄与其骨交界面间形成最小的轴向力矩[7-8]。本研究结果显示,THR术后患侧FO与术前及术后健侧相比均有显著增高,由此可以解释关节负荷不对称的原因之一,即FO较大会增加膝内翻的风险,从而增加膝内侧力矩,成为影响关节负荷的重要因素,这与上述相关研究结果一致。在关节力矩方面,本次研究结果显示,KAM第一峰值和第二峰值、HAM第二峰值与健侧相比均无明显差异,而HAM第一峰值则较健侧明显降低。部分国外研究中患者术后膝关节和髋关节力矩可受步行速度影响而减小[9-10],而本次研究结果通过公式计算已排除步速对检测值的影响,因而与健侧并无明显差异。但髋关节力矩减小与Ewen等人[11]的研究结果一致,通过相关性分析可以发现KAM1、KAM2以及HAM1与HKA存在相关性,HKA是下肢整体机械中心轴,恢复HKA是目前THR的目标之一,由此推测术后膝髋关节内收力矩的增加与对线不齐之间可能存在相互影响的关系。既往有研究得出了相似的结论,研究表示THR术后患者通常伴有足前进角的增加和膝关节活动度的增加,这是在下肢力线改变下步行正常化趋势的表现,而在这一过程中会影响KAM1或KAM2水平的增高[12],本研究结果中KAM1与KROM的相关性印证了这一结论。Farkas等[13]人研究也显示,与健侧相比,患侧的髋内收力矩和关节活动度均明显减小,提示髋内收力矩与关节活动度有关。然而本次研究也存在一定的局限性,虽然手术均采用同一手术方案,并排除操作技术或经验对术后结果的影响,但并未区分不同假体是否对术后结局及其相关参数造成干扰。另外机体局部肌肉的肌力也是影响关节负荷的因素之一,个体之间可能存在较大差异,因此在进一步的研究中应考虑该因素的影响。
综上所述,本研究认为THR术后患侧与健侧关节负荷有一定的差异,即关节负荷不对称,而患侧髋膝关节轴角、股骨偏心距增加以及髋膝踝角减少等下肢对线的改变与负荷不对称有关。
