小儿肌部室间隔缺损介入治疗分析
2021-11-10李博宁刘琮欧振恒伍洋子刘麟谢颖李薇玢梁漂红张欣怡
李博宁 刘琮 欧振恒 伍洋子 刘麟 谢颖 李薇玢 梁漂红 张欣怡
肌部室间隔缺损(musclar ventricle septal defect,mVSD)约占孤立性室间隔缺损的27%[1-2]。部分mVSD有自然闭合趋势,小于3 mm的缺损54.2%在1岁之前闭合,90.4%在3岁之前闭合[3-4]。目前治疗mVSD 的手段主要有外科手术治疗、介入治疗以及内外科镶嵌治疗三种手段。其中介入治疗是3岁后mVSD患者最主要的治疗手段。尽管目前介入治疗mVSD技术已经趋于成熟,但轨道建立困难、易损伤三尖瓣等问题仍较突出[5-7]。本文总结深圳市儿童医院由2016年1月1日至2019年12月31日完成的10例mVSD介入治疗,分析其临床治疗经验。
1 临床资料
1. 1 一般资料
回顾性分析深圳市儿童医院2016年1月1日至2019年12月31日10例mVSD介入治疗患者资料。男6例,女4例,年龄32~103个月,平均(52.0±12.6)个月,体重12~32.7 kg,平均(18.0±3.9)k g。2例患儿合并动脉导管未闭(pa t e n t d u c t us arterious,PDA),1例为多发肌部缺损(2处)。5例mVSD缺损位于室间隔中下部,其中2例近心尖部;4例缺损位于室间隔中部偏上;1例多发缺损其缺损部位位于中部周围。缺损大小2.5~5 mm,平均(3.4±0.8)mm;手术时间85~240 min,平均(120±14)min。
1. 2 手术步骤
对患者行静脉复合麻醉,穿刺右侧股动静脉,100 IU/kg肝素化。6 F MA2管通过右股静脉-下腔静脉-右心房-右心室-肺动脉,测右心压力及血氧饱和度。以5 F猪尾导管沿右股动脉-主动脉-左心室,左前斜30°~45°/15°~20°造影,显示mVSD位置及大小(图1)。若mVSD位于室间隔中部偏下,再次穿刺右颈静脉,拟建立右颈静脉-股动脉通路。切割塑形猪尾导管,连同0.032 in(1 in=2.54 cm)×260 cm超滑导丝沿股动脉进入左心室,塑形猪尾导管置于主动脉弓部,根据造影显示mVSD位置,将超滑导丝漂浮穿过缺损进入右心室。若缺损位于室间隔中部偏下,将超滑导丝直接漂浮穿过缺损进入右心室(图2);若缺损位于室间隔中部偏上,将超滑导丝在左心室游离壁打折回转,使超滑导丝头端指向缺损位置,如“眼镜蛇”状,然后漂浮穿过缺损进入右心室(图3~4)。漂浮导丝进入右心室后,尽量调整导丝位置使导丝进入上腔静脉或下腔静脉,若导丝不能顺利进入上腔静脉或下腔静脉,可把导丝先送入肺动脉,由股静脉端送入抓捕器至肺动脉抓出导丝,再使塑形猪尾导管通过缺损进入右心室并顺利到达下腔静脉,建立股静脉-股动脉通路;缺损位于室间隔中部偏下时,由右颈静脉端在下腔静脉处抓出导丝,建立右颈静脉-股动脉通路。沿超滑导丝从静脉端送入输送长鞘至左心室,封堵器沿输送长鞘送入,于左心室面打开前伞,后撤整个输送系统至室间隔位置,固定封堵器位置逐渐后撤长鞘打开后伞放出整个封堵器,再次于左心室内造影检测封堵效果。术毕拔管,压迫止血,加压包扎,待患儿自主呼吸恢复后拔除气管插管,送入监护室。
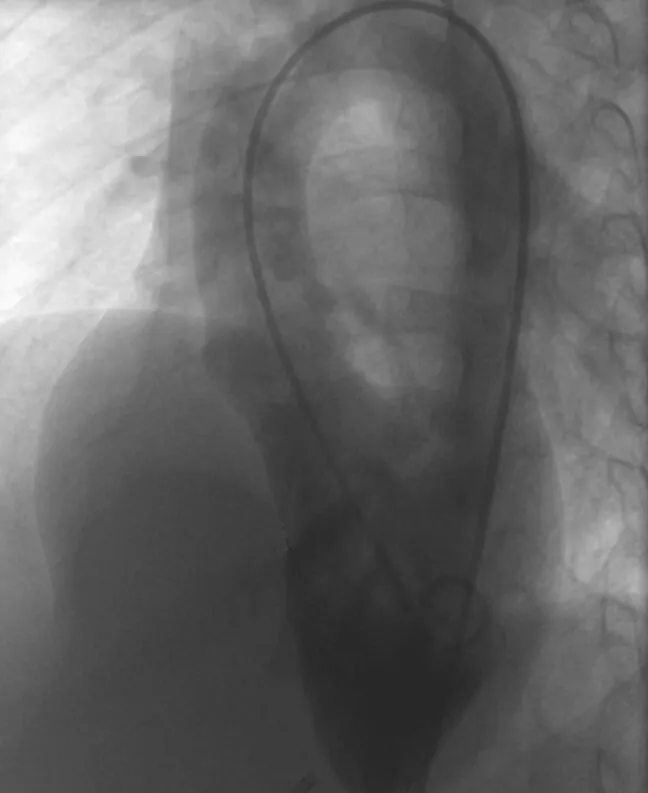
图1 左心室45°/20°造影显示多发肌部室间隔缺损(箭头所示缺损分别位于室间隔中上及中下部)
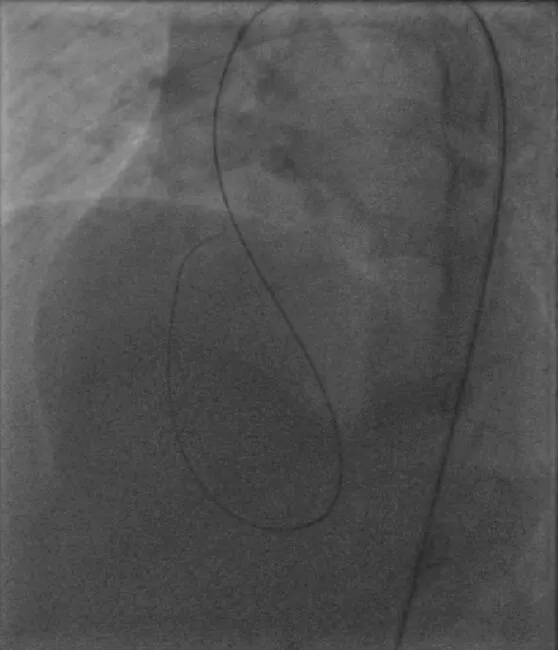
图2 使超滑导丝直接漂浮穿过缺损
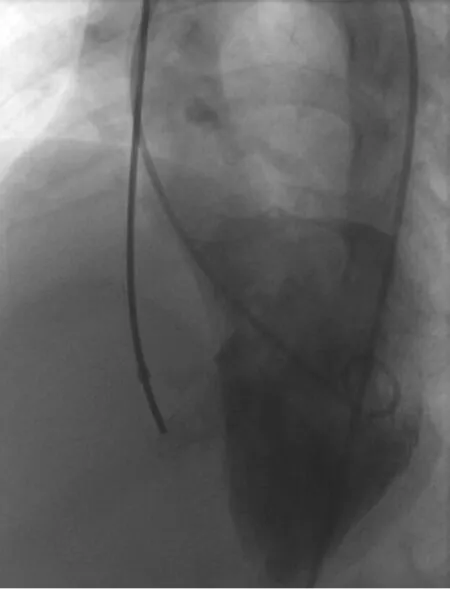
图3 左心室造影显示肌部室间隔缺损(箭头所示)位于室间隔中部上方
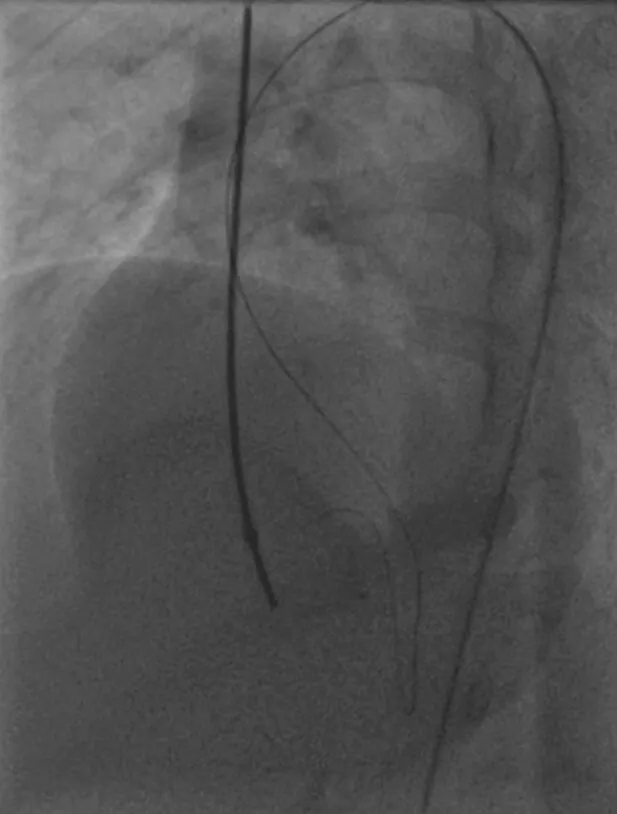
图4 将超滑导丝在左心室内打折塑形,使导丝头端指向缺损位置,如“眼镜蛇”状(箭头所示)
1. 3 结果
10例mVSD中9例封堵成功,封堵成功率90%;1例缺损大小2.5 mm,成功建立轨道后,分别用7 F及6 F输送长鞘均不能通过缺损进入左心室,考虑缺损小,经患儿家属同意后放弃封堵治疗。9例成功封堵病例中2例合并PDA,一并成功封堵;1例多发mVSD(2处)分别进行了封堵。9例中共置入7枚mVSD封堵器(深圳先健科技有限公司),2枚ADO Ⅱ封堵器(美国AGA),1枚PDA封堵器(深圳先健科技有限公司)。1例术中出现一过性三度房室传导阻滞,术后恢复正常心律。1例术后出现频发室性早搏,2周后室性早搏完全消失。所有病例无严重并发症出现,无死亡病例。术后24 h内皮下注射低分子肝素钙抗凝,第2天开始口服阿司匹林3~5 kg/d抗血小板治疗,共服用6个月。
2 讨论
mVSD根据解剖结构可分为四种类型,包括心室出口部位(包括小梁前部、小梁中部、心尖部)、心室入口部位(一般在室间隔后部)、多发缺损(瑞士奶酪型)以及混合型。其中小梁中部缺损占57%,心尖部缺损占30%,小梁前部缺损占11%,后部缺损最少,约占2%[8]。mVSD解剖位置较深,外科手术难度较大[9],而且缺损位置大都远离心脏传导系统及各瓣膜区,因此大多数mVSD适合介入封堵治疗。自从Lock等[10]首先报道介入方式治疗mVSD以来,目前介入封堵术已成为治疗mVSD的首选方案。因mVSD在3岁之前有自愈趋势,目前指南建议mVSD介入治疗年龄为3岁以上[11]。本研究主要为小型mVSD,治疗年龄均为3岁以上,符合指南要求。
尽管mVSD是最早介入治疗的疾病之一,而且治疗效果较好,但到目前为止,仍未得到普及。究其原因,手术操作难度大,特别是轨道建立困难是主要原因。室间隔缺损介入治疗建立轨道最常用的方式为应用右冠状动脉指引导管或塑形猪尾导管在左心室面探到缺损位置,然后使超滑导丝通过缺损到达右心室,或者利用超滑导丝顺着分流漂浮通过缺损进入右心室。对于膜周部缺损,因膜周部解剖结构较窄,导管很容易探到缺损,而肌部室间隔结构宽大,且肌部收缩使缺损变化幅度较大,导管探及缺损较困难。超滑导丝较细小、光滑,操作容易,能够顺着缺损分流方向漂浮,相对于导管能够较容易穿过缺损。一般来说,将支撑导管(右冠状动脉指引导管或塑形导管)放置在主动脉弓部能够使超滑导丝获得较好支撑且刚好能够贴近室间隔。导丝直接漂浮法特别适用于缺损部位在室间隔偏下病例,因角度问题,导丝能够较好地贴近室间隔下方,而对于室间隔中部及偏上部位,因导丝难以贴近室间隔,此方法难以适用。对于室间隔中部偏上缺损者,笔者设计一种新的手术方式——“眼镜蛇”导丝漂浮法,在此方法中,右冠状动脉指引导管或塑形猪尾导管同样放置于主动脉弓部作为支撑,将超滑导丝送至左心室心尖并打弯回折,使超滑导丝头端指向缺损部位。使用该方法导丝完全能够贴近室间隔,且能够轻松顺血流通过缺损。本研究中4例室间隔中上部缺损全部应用此方法,均较快速地通过缺损建立轨道。
尽管mVSD介入封堵比膜周部缺损封堵发生心律失常特别是高度传导阻滞的概率较小,但对其他并发症特别是三尖瓣损伤仍需特别注意。三尖瓣损伤一般是由于建立轨道时导丝穿过或缠绕腱索,送输送长鞘时损伤腱索而造成的,因mVSD位置较低,导丝穿过室间隔送入右心室使较易穿过腱索,因此更容易出现三尖瓣损伤。笔者总结以下几点避免损伤三尖瓣的经验:(1)当导丝穿过室间隔进入右心室后尽量送入上腔静脉或下腔静脉,可以有效避免导丝缠绕三尖瓣腱索;(2)将导丝由股静脉或上腔静脉抓出后,塑形猪尾导管或右冠状动脉指引导管要较顺利地进入下腔静脉或上腔静脉;(3)当缺损位于室间隔中部以下时,尽量选择右颈静脉-股动脉通路,可以减少因输送长鞘通过三尖瓣时张力过大而导致的腱索损伤。当导丝送入下腔静脉或上腔静脉困难时,也可在肺动脉内进行抓取,但一定要保证塑形猪尾导管或右冠状动脉指引导管较顺利地通过三尖瓣进入下腔静脉或上腔静脉;在右颈静脉-股动脉通路时,有时塑形猪尾导管或右冠状动脉指引导管直接进入上腔静脉困难,可先由股静脉通道抓住导丝至下腔静脉,把塑形猪尾导管或右冠状动脉指引导管顺利送至下腔静脉,再从右颈静脉端在下腔静脉内可以较顺利地抓出导丝建立轨道。
因肌部室间隔较厚,一般选择mVSD封堵器或ADO Ⅱ封堵器进行封堵。mVSD封堵器型号一般选择较缺损直径大2~6 mm,缺损越大,所加数值越大,而ADO Ⅱ封堵器常用于缺损小于4 mm患者中,因ADO Ⅱ封堵器能用较小输送长鞘输送,比较容易穿过缺损。ADO Ⅱ封堵器型号一般选择较缺损直径大2~3 mm。当缺损位置靠近心尖时,注意避免封堵器盘面磨损心肌组织,因右心室心尖部空间较小,应特别注意封堵器右盘面与右心室心尖部的位置关系,避免封堵器磨损右心室心肌,必要时可以选择PDA封堵器(型号选择:缺损直径加2~4 mm)以减少右心室盘面。因mVSD大多不规则,封堵器型号选择较困难,特别是缺损较大时,封堵器型号选择更加困难,常常需要更换封堵器。建议放置封堵器时保留导丝轨道,如需更换封堵器时无需再次建立轨道,可以减少手术时间和手术并发症。
介入封堵治疗mVSD效果好,并发症少,可以作为首选治疗方案。室间隔中部以下的缺损应用导丝直接漂浮,室间隔中部以上的缺损采用“眼镜蛇”方式漂浮导丝可以快速建立轨道。根据缺损部位建立合适血管通路,并且塑形猪尾导管或右冠状动脉指引导管要较顺利送入上腔静脉或下腔静脉,可以减少三尖瓣损伤。
利益冲突 所有作者均声明不存在利益冲突
