CT小肠造影在炎症性肠病中的诊断价值
2021-08-30缪佳蓉文韵玲朱云珍姚家元缪应雷
缪佳蓉,南 琼,文韵玲,朱云珍,姚家元,缪应雷
云南省消化系统疾病临床医学研究中心/昆明医科大学第一附属医院消化内科,云南昆明 650032
炎症性肠病(IBD)是一种病因尚未明确的慢性非特异性肠道炎症性疾病,包括溃疡性结肠炎(UC)和克罗恩病(CD)。IBD病程迁延,难以根治,近年来其发病率呈逐年上升趋势,已成为一种全球性疾病[1]。早期诊断及准确评估疾病活动性对IBD患者的治疗至关重要。IBD的诊断缺乏“金标准”,目前内镜评估疾病活动性的方法因参数复杂及观察者的差异,多数指标尚未得到有效验证[2]。近年来,CT小肠造影(CTE)在诊断和评估IBD疾病活动性中的作用日益突显,CTE可显示肠壁及肠腔外病变,且操作简单,患者易接受[3]。本研究对IBD患者的结肠镜及CTE影像学表现进行回顾性分析,探讨其相对特异的征象,以期提高IBD的诊断水平。
1 资料与方法
1.1一般资料 选取昆明医科大学第一附属医院消化内科2017年9月至2019年9月经内镜及病理检查确诊的IBD患者105例为研究对象,将其分为UC组(68例)和CD组(37例),回顾性分析患者的结肠镜及CTE表现。本研究得到昆明医科大学伦理委员会批准,所有参加本研究的患者(18岁及以上)或其监护人(18岁以下)均签署知情同意书。本研究中UC和CD患者均符合2018年我国《炎症性肠病诊断与治疗共识意见(2018年,北京)》中的诊断标准[4]。UC按改良Truelove 和Witts 疾病严重程度分型标准[5]评估疾病活动性,CD按Best CDAI 计算法[6]评估疾病活动性。病变范围均参照蒙特利尔分型标准[7]。结肠镜下评分:UC根据改进的Baron内镜下UC 肠壁炎症活动程度等级(Baron分级)评分[8],CD根据简化CD内镜(SES-CD)评分[9]。纳入标准:(1)年龄≥14岁的IBD患者;(2)经内镜黏膜活检、手术病理或临床试验性治疗后确诊,临床相关数据完整。排除标准:(1)临床资料不完整者;(2)本人或监护人不同意加入本研究者;(3)患者不能耐受或因不良反应而不能完成检查者;(4)诊断有异议者。
1.2仪器与试剂 采用日本Olympus公司CV-260SL内镜图像处理装置,CLV-260SL氙灯冷光源,肠镜选用Olympus CF-Q260AI、Fujinon EG-590WR。CT采用西门子第2代Somatom Definition Flash炫速双源螺旋CT,采用Siemens公司 Syngo Multi Modality工作站(MMWP)进行图像后处理。
1.3方法
1.3.1结肠镜检查 检查前1 d流质饮食,当天服用复方聚乙二醇清洁肠道。行结肠镜检查并记录肠道病变部位、黏膜糜烂溃疡、息肉等,按照内镜下评分标准进行评分。
1.3.2CTE检查 在结肠镜检查5 d内进行。检查前空腹12 h,在检查前100 min分5次口服完2.5%等渗甘露醇2 000 mL(重庆太极集团药业股份有限公司,国药准字H50020001)清洁肠道,扫描前10 min,将患者置于检查台,取右侧卧位,通过直肠内灌肠管注入室内空气2.0~2.5 L让肠腔充分扩张,为了减少肠蠕动与结肠痉挛,再静脉注射丁溴东莨菪碱针20 mg(海南双成药业股份有限公司,国药准字H20052575)。取下肠管,进行平扫、动脉期和静脉期扫描,扫描范围自横膈至耻骨联合水平,包括全部小肠及结直肠。增强扫描使用双筒高压注射器,经肘前静脉注射非离子型对比剂(碘普罗胺,剂量1.5 mL/mg,注射速率3 mL/s)。延迟6 s行动脉期扫描,延迟20 s行静脉期扫描。观察指标:(1)肠道病变部位;(2)肠壁增厚(静脉期测量肠壁厚度≥3 mm 定义为肠壁增厚)、分层及异常强化;(3)肠道狭窄及粘连;(4)肠外病变,如肠系膜血管增多扩张、肠周淋巴结、肠周渗出、肠周蜂窝织炎、腹腔瘘管及脓肿等。结肠镜及CTE图像均由2名有5年以上诊断经验的副主任医师采用双盲法进行阅片,结果不一致时共同讨论得出一致结论。

2 结 果
2.1一般情况及临床特征 105例患者均完成结肠镜检查,其中有28例UC患者进一步完成CTE检查,有30例CD患者进一步完成CTE检查。UC组患者年龄15~77岁,平均(47.57±15.41)岁;疾病活动性分级:轻度14例(20.59%),中度31例(45.59%),重度23例(33.82%)。CD组患者年龄16~64岁,平均(33.38±12.32)岁;疾病活动性分级:轻度13例(35.14%),中度12例(32.43%),重度12例(32.43%)。CD组疾病行为以非狭窄非穿透型为主(B1,23例,62.16%),其次为狭窄型(B2,10例,27.03%),穿透型少见(B3,4例,10.81%)。UC组的病变范围以左半结肠为主(35例,51.47%),其次为广泛结肠(24例,35.29%)、直肠(9例,13.24%)。CD组病变部位以回结肠多见(18例,48.65%),其次为回肠末段(14例,37.84%)、结肠(5例,13.51%)。
2.2结肠镜下IBD的特点 68例UC患者结肠镜下病变呈连续性、弥散性分布,均可见肠黏膜充血、水肿、血管纹理模糊或消失,其中有脓性分泌物58例(85.29%),不规则浅溃疡45例(66.18%),出血41例(60.29%),假性息肉34例(50.00%),黏膜桥11例(16.18%),肠腔狭窄5例(7.35%)。37例CD患者结肠镜下病变呈跳跃性、节段性分布,病变处可见充血、水肿、糜烂及溃疡,其中多灶性溃疡(>3个)有27例(72.97%),裂隙样溃疡15例(40.54%),假性息肉14例(37.84%),阿弗他溃疡13例(35.14%),铺路石样或卵石征11例(29.73%),肠腔狭窄10例(27.03%),出血5例(13.51%)。UC和CD患者结肠镜下表现见图1。
2.3不同疾病活动性分级的结肠镜下评分比较 轻度、中度、重度UC患者的改进的Baron分级评分比较,差异有统计学意义(F=0.748,P<0.001); 轻度、中度、重度CD患者的SES-CD评分比较,差异有统计学意义(F=0.646,P<0.001)。见表1。

注:A表示UC患者;B表示CD患者。
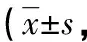
表1 不同疾病活动性分级的结肠镜下评分比较分)
2.4CTE下IBD的特征 28例行CTE检查的UC患者中,27例(96.43%)存在结直肠病变,1例(3.57%)病变累及回肠末端。30例行CTE检查的CD患者中,9例(30.00%)存在小肠病变,23例(76.67%)同时有回肠末端和回盲部病变,19例(63.33%)存在结肠病变。UC患者以对称性增厚为主,CD患者以非对称性增厚为主,且CD患者较UC患者更易发现肠管僵直、梳妆征及肠周渗出等(P<0.05)。CTE还可观察到腹腔瘘管、腹腔脓肿等并发症。见表2、图2、图3。

表2 IBD的CTE特征分析[n(%)]

续表2 IBD的CTE特征分析[n(%)]

注:A表示与右侧正常升结肠管壁对比,降结肠与乙状结肠交界处管壁对称性增厚、强化;B表示与右侧正常升结肠对比,降结肠管壁对称性增厚、强化。

注:A表示升结肠管壁非对称性增厚、强化,肠腔狭窄,肠周渗出;B表示肠系膜血管增粗增多,迂回扩张,呈梳状征改变。
2.5不同疾病活动性分级的CTE下管壁厚度比较 轻度、中度、重度UC患者的CTE下管壁总厚度比较,差异无统计学意义(P>0.05);轻度、中度、重度CD患者的CTE下管壁总厚度比较,差异无统计学意义(P>0.05)。见表3。

表3 不同疾病活动性分级的CTE下管壁厚度比较
3 讨 论
结肠镜在IBD的诊断中具有重要的价值。本研究中,UC组结肠镜下见直肠均受累,黏膜糜烂、溃疡、脓性分泌物附着、脆性增加等;而CD组病变累及部位以回肠末端、回盲部为主,可见纵行溃疡、卵石征等典型表现,与文献报道一致[10]。
目前用于评估IBD疾病活动性或治疗效果的内镜评分标准较多,但内镜下炎症分级和临床严重程度评分之间关联性的报道参差不齐[2]。本文采用国际上使用较广泛的改进的Baron分级标准对UC进行内镜下评分,采用SES-CD评分系统对CD进行内镜下评分。结果显示,两种评分系统与疾病活动性之间具有良好的相关性,可作为评估IBD病情严重程度的有效方法。
CTE不仅能显示肠壁增厚、黏膜强化、肠壁分层、肠腔狭窄等肠道改变,还能观察肠腔外并发症,目前已成为诊断IBD的重要方法[3]。本研究中,CTE下可观察到UC组肠壁多呈对称性增厚(71.43%),CD组肠壁多呈非对称性增厚(76.67%),大部分IBD患者存在肠壁强化。另外,CTE可清晰显示肠系膜的改变,本研究中观察到43.33%的CD患者存在梳状征。梳状征是活动期CD的特征表现,对于指导临床诊治具有重要意义[11]。
CD病变可累及全消化道,研究显示单独累及小肠者约30%,单独累及结肠者约20%,有35%~45%的CD患者同时累及小肠和结肠[12]。由此可见,累及小肠的CD患者比例非常高。而CTE 能较好地发现小肠炎症,其检测活动期小肠CD的灵敏度达95%[13],弥补了结肠镜对小肠病变诊断的不足。本研究中,30例CD患者,9例(30.00%)单独累及小肠,23例(76.67%)同时有回肠末端和回盲部病变,19例(63.33%)单独累及结肠。
CTE广泛用于CD肠外病变的检查,主要包括腹腔脓肿、狭窄及瘘管等。本研究中,采用CTE检出了部分CD有肠周渗出、肠周蜂窝织炎、腹腔瘘管及腹腔脓肿。CTE还能用于评估IBD的疾病活动性。文献报道,缓解期与活动期的肠壁强化、肠系膜脂肪浸润、梳状征、梗阻等方面存在显著差异。管壁厚度、碘浓度等与CD活动指数评分具有良好的相关性[14-15]。但本研究不同CD疾病活动性分级的管壁总厚度差异无统计学意义(P>0.05),原因可能如下:(1)收集病例数量较少,存在偏倚;(2)病变选取位置未固定,肠壁各节段本身厚度存在差异。此外,由于UC病变主要累及结肠,很少有小肠受累。CTE检查时,肠腔扩张欠佳,造影剂在结肠充盈较差,影响成像效果。因此, CTE用于CD的诊断价值优于UC。
综上所述,CTE诊断准确性较高,且方便无创,容易被患者接受,可作为内镜检查的有效补充,提高IBD的检出率。但是本研究未能证明其对IBD病情评估的价值。可能原因为目前CTE在云南省的普及仍较低,影像科及消化科医师对CTE的诊断价值认识尚不足,且本研究收集的样本量较小。因此,有待后续收集更多的IBD资料,建立数据库,深入探索CTE在IBD中的价值。
