无痛护理模式在肺癌胸腔镜手术患者围手术期的应用及疗效比较
2021-05-13孔竹青智晓旭冯丽丽茅昌敏
孔竹青,智晓旭,冯丽丽,茅昌敏
(江苏省肿瘤医院 1.胸外科;2.护理部,江苏 南京 210009)
胸腔镜肺癌切除手术是目前较为主流的治疗肺部肿瘤的方法,但是仍有78%的患者存在术后中至重度疼痛[1],减轻术后患者的疼痛尤为重要。2011年卫生部在全国推广创建“癌痛规范化治疗示范病房”活动[2],江苏省肿瘤医院胸外科作为国家临床重点专科,通过建立无痛护理模式、多模式镇痛及个体化镇痛等方式,率先建立无痛病房试点,取得了较好的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 方便性抽样选取江苏省肿瘤医院胸外科2017年3月~2018年2月无痛示范病房建立前肺癌胸腔镜手术患者97例(对照组),2018年3月~2019年2月无痛示范病房建立后肺癌胸腔镜手术患者98例(观察组)。两组患者麻醉方式均为全身麻醉。两组患者在年龄、性别、教育程度及肿瘤类型上差异均无统计学意义(P>0.05),具有可比性。见表1。
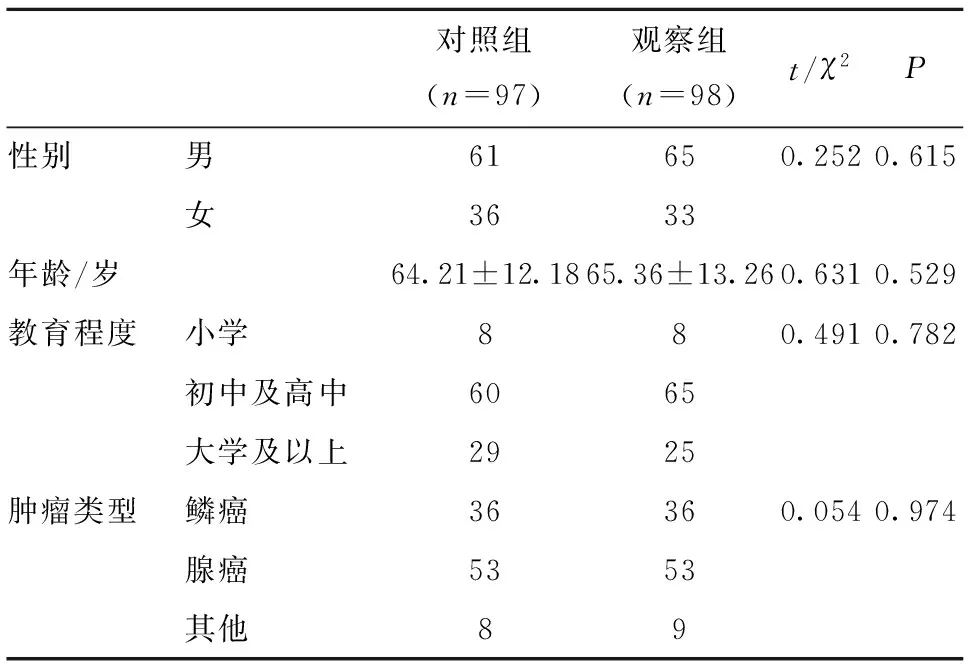
表1 195例肺癌患者一般临床资料
1.2 方法 无痛示范病房建立前采用常规护理模式,给予患者心理上的教育和疏导,针对其疼痛的主诉给予对应的镇痛药物。无痛示范病房建立后在常规护理的基础上,采用无痛病房护理模式,具体如下。
1.2.1 建立疼痛管理小组 疼痛管理小组由治疗小组和护理小组组成。治疗小组由主治医师1名、麻醉师1名、麻醉护士1名组成。护理小组由护士长1名、责任组长3名,责任护士23名组成。主治医师为治疗小组组长,负责为患者制订个性化的镇痛方案,麻醉师根据微信群里的反馈为患者术后镇痛提供专业指导建议,麻醉护士负责患者镇痛泵的调节,护士长和责任组长负责方案实施过程中的质量控制,责任护士负责对患者的疼痛评估、宣教、非药物干预和信息反馈。
1.2.2 制订疼痛评估内容及工作流程 疼痛评估是一个流动的过程,应从患者入院、治疗、康复的全程着眼,对患者疼痛评估。不仅需要评估疼痛的部位、强度、性质、持续时间,还要评估患者疼痛对活动、睡眠、情绪的影响。
1.2.2.1 评估记录工具 在患者床尾制订并放置全程疼痛评估观察表,包括:评估时间,疼痛部位、性质,数字评定量表(numerical rating scale,NRS)评分,疼痛缓解或加剧因素,疼痛对活动、睡眠、情绪的影响,疼痛缓解情况等。
1.2.2.2 评估流程 患者入院当天,由责任护士在患者入院2 h内完成首次评估并记录。术前每日14:00进行常规疼痛评估并记录。患者手术后3 d或NRS评分≥7分,每日评估3次;NRS评分4~6分,每日评估2次;NRS评分0~3分,每日评估1次;患者出现爆发性疼痛,应及时评估;如患者处在睡眠休息状态,需如实记录患者当前状态。
1.2.3 术前无痛护理 环境准备:保持病房安静舒适。在病区内张贴疼痛宣传标识,在病床前放置疼痛护理介绍资料,在病房中放置电视机。目的在于让患者通过娱乐审美转移注意力,愉悦心情,缓解紧张情绪,使疼痛阈得以提高。
患者及家属准备:给患者发放无痛治疗宣传手册。术前由急性疼痛护理小组组织疼痛管理宣教会,邀请患者及家属参加,向患者及家属介绍疼痛相关知识、术后镇痛方法、镇痛药物使用及可能出现的副作用等,帮助患者树立正确的疼痛、镇痛理念。
1.2.4 术后无痛护理 卧位护理:当患者全麻清醒、生命体征平稳后,从观察室回到病房,护士将患者置于半卧位或坐位,使其膈肌下降,降低胸腹部肌肉张力,有利于患者呼吸和咳嗽,减轻患者的疼痛感。
引流管护理:将患者的胸腔闭式引流管利用“三根贴”二次固定,减少由于引流管牵拉和摆动所导致的疼痛。保持引流通畅,注意观察胸液的量、颜色和性状并记录,如有异常及时通知医生。
疼痛分级的护理:向家属及患者宣教自控镇痛泵的使用方法及注意事项,如使用后疼痛仍不能控制,及时向护士寻求帮助。护士利用NRS量表对患者疼痛情况进行评分。评分<4分为轻度疼痛,此时应采用一般性措施和非药物干预措施,如分散患者注意力、将患者摆放于合适的体位等方法。评分4~6分为中度疼痛,应采用一般性措施、非药物干预措施、弱阿片类药物与非甾体类药物联合使用。评分7~10分为重度疼痛,应采用一般性措施、非药物干预措施、强阿片类药物与非甾体类药物联合使用;有时可辅助镇静药、抗抑郁药、抗焦虑药或肌松药等,并于用药后30 min对患者进行再评估,鼓励患者及时进行自我疼痛评估,及时跟进镇痛措施并评价镇痛效果。针对疼痛比较敏感的患者,可在拔除胸腔闭式引流管前进行预防性镇痛。
1.3 观察指标 比较两组患者的一般资料、术后临床指标(术后留置胸管时间、术后住院时间)、护理前后疼痛评分以及患者满意度。
2 结果
2.1 两组患者术后临床指标比较 观察组术后患者胸管留置时间及术后住院时间均短于对照组,差异均有统计学意义(P<0.05)。见表2。
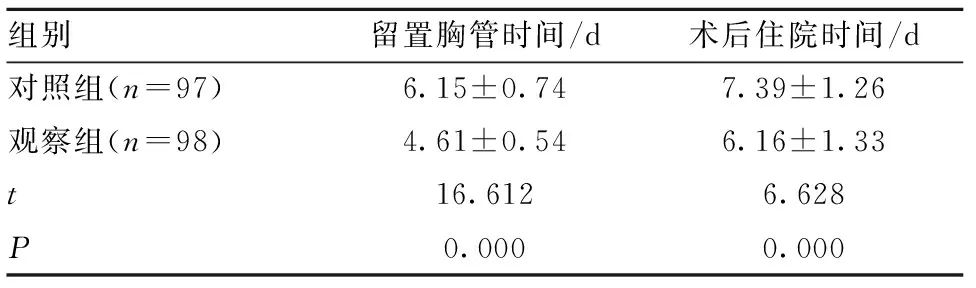
表2 两组患者术后临床指标比较
2.2 两组患者手术前后疼痛NRS评分比较 两组患者术前疼痛NRS评分相比差异无统计学意义(P>0.05);而观察组术后24、48和72 h疼痛NRS评分均低于对照组,差异均有统计学意义(P<0.05)。见表3。
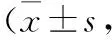
表3 两组患者手术前后疼痛NRS评分比较分)
2.3 两组患者出院时满意度比较 观察组患者出院时满意度(95.92%)高于对照组(87.63%),差异有统计学意义(χ2=4.448,P=0.035)。见表4。

表4 两组护理方式的满意度比较
3 讨论
无痛护理模式的建立通过医疗、麻醉、护理等多学科联合对可能导致患者疼痛的因素进行研究,针对可能的致痛因素提前预防,选择合适的镇痛方式和药物来减轻患者围术期的疼痛[3]。通过对护理人员全方面的疼痛知识培训,可以提高护理人员的疼痛知识与认知,加强对患者的疼痛评估、宣教、药物及非药物干预[4]。帮助患者和家属树立正确的疼痛与镇痛理念,使更多的患者参与到疼痛管理中,能够有效控制疼痛并减少疼痛对患者活动、睡眠和消极情绪的影响,减少治疗的副作用,改善患者结局,最终提高患者对疼痛治疗的满意度,提高患者生活质量。本研究对无痛护理模式的临床效果进行了比较分析,结果显示,无痛病房开展后患者的留置导管时间及术后住院时间均短于无痛病房开展前的患者,差异有统计学意义(P<0.05),无痛护理模式缩短了患者的留置导管时间以及住院时间,与Rodriguezlarrad的研究结论基本一致[5]。手术前,两组患者疼痛NRS评分相比,差异无统计学意义(P>0.05),两组具有可比性;手术后24、48、72 h,对照组患者疼痛NRS评分高于观察组患者,差异有统计学意义(P<0.05),无痛病房开展后患者的生活质量更高,说明无痛护理模式提高了患者的疼痛阈值,并且使患者更加舒适,心情更加愉悦。
术后疼痛是临床护理工作面临的常见问题。常规护理模式下,大多数患者不了解无痛护理的意义只能忍受疼痛的折磨,导致身体处于应激状态,严重影响患者的睡眠和机体免疫力,导致后期恢复缓慢,增加患者术后不良反应或并发症的发生率,同时也给患者和社会带来额外的经济负担[6]。缓解疼痛是每个患者的基本权利,临床医护人员应树立正确缓解患者疼痛的意识,增进患者住院期间的舒适感,促进患者快速恢复功能,提高患者的满意度[7]。如何在胸腔镜肺癌根治术中对患者进行无痛护理,让患者充分放松,消除患者的顾虑,心情舒畅是目前关注的重点[8-10]。本研究结果表明,肺癌胸腔镜手术患者围术期实施无痛护理模式的临床效果较好,能够提高患者生活质量,促进患者康复,值得临床推广应用。
