高龄非ST 段抬高型急性冠状动脉综合征治疗策略的研究进展
2021-05-06朱永翔常尚李征李谦张瑶俊
朱永翔 常尚 李征 李谦 张瑶俊
非ST段抬高型急性冠状动脉综合征(non-ST-segment elevation acute coronary syndromes,NSTEACS)是急性心脏缺血最常见的表现形式之一,包括非ST段抬高型急性心肌梗死(non-ST-segment elevation myocardial infraction,NSTEMI)和不稳定型心绞痛两大类。一项大型荟萃分析证实了有创策略在NSTEACS患者管理中的长期优势[1]。国内外血运重建指南均推荐,高危的NSTEACS患者应常规接受有创策略以改善患者预后[2-4]。
高龄是发生心血管事件不可逆的危险因素,尽管年龄≥75岁以上的患者占NSTEACS患者群体的1/3[5],但临床研究常将年龄≥75岁作为排除标准,因此在年轻患者中得出的研究结论并不能直接用于高龄患者。研究数据的匮乏以及研究结论适用存在局限,使得高龄NSTEACS患者治疗策略的选择存在争议。
鉴于此,本文结合最新临床研究结果,梳理了有创和保守策略对高龄NSTEACS患者的风险与获益,并对最佳的有创操作时机,以及更安全有效的双联抗血小板治疗药物选择进行了讨论,旨在更好地指导临床治疗。
1 有创策略和保守策略的比较
有创策略是指患者行冠状动脉造影以指导血运重建。保守策略指患者先接受药物治疗,仅当发生严重缺血事件时才进行有创干预。理论上高龄NSTEACS患者缺血和出血风险均较高,因此有创或保守策略,孰优孰劣,尚不明确。
部分研究结果提示,有创策略对改善高龄NSTEACS患者预后作用并不大,甚至有害。Italian Elderly ACS研究[6]首次比较了早期有创和初始保守策略对高龄(年龄≥75岁)NSETACS患者的获益情况。患者1年内全因死亡、非致命性心肌梗死、致残性卒中、心因性重复住院或严重出血以及其复合终点发生率在两种策略比较,差异均无统计学意义。以存在合并症的高龄NSTEMI人群为对象的随机对照研究显示,有创组和保守组患者2.5年随访期内的全因死亡、再发心肌梗死、出院后因血运重建或心力衰竭再住院发生率比较,差异均无统计学意义[7]。后续研究也进一步证实,高龄NSTEMI患者若合并多个并发症,则有创治疗并不能带来明显获益[8]。另外,SAMI项目长达10年的随访结果显示,高龄患者经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)术后不良事件发生风险更高,而潜在获益更低[9]。近期,Reaño等[10]通过荟萃分析发现常规有创策略并不能降低65岁以上NSTEACS患者全因死亡、心血管死亡、心肌梗死和卒中发生率,但研究间的异质性较大,因此可信度偏低。
多数研究证实,即使是高龄NSTEACS患者,行有创干预仍能获益更多[11-15]。After Eighty研究[11]将患者分为保守治疗组(228例)和有创干预组(229例),平均随访1.5年,由死亡、心肌梗死、卒中或紧急血运重建组成的复合终点在两组间发生率分别为40.6%和61.4%(HR0.53,95%CI0.41~0.69,P=0.0001)。Conti等[12]回顾性分析发现,有创治疗能降低入住重症加护病房、年龄>75岁的NSTEACS患者短期(出院后30 d内)、中期(出院后31 d至6个月)和长期(出院后31 d~12个月)死亡率以及减少中长期心肌梗死风险。Bardaji等[13]对DESCARTES、MASCARA、DIOCLES这三项研究进行深入分析认为,血运重建能显著减少年龄≥75岁NSTEACS患者6个月的死亡风险并能改善患者的预后指标。我国台湾的一项研究显示,既往接受PCI是年龄≥75岁NSTEACS患者1年死亡率降低的独立预测因子[14]。近期发表的SENIOR-NSTEMI研究[15]进一步证实,80岁以上的NSTEMI患者接受有创治疗较保守治疗死亡率明显下降,且有创性干预能减少患者后期心力衰竭住院、再发急性冠状动脉综合征和再行有创性治疗的风险。
尽管目前高龄NSTEACS患者选择何种策略获益更多结论并不统一,但越来越多的证据显示出有创策略在改善患者预后等方面的优势。需要注意的是,高龄NSTEACS患者若选择有创策略,应当预防出血风险[16-17],如借助CRUSADE评分识别高出血风险患者、根据患者个体情况缩短抗凝抗栓药物剂量和疗程、优化PCI操作等,才能为患者带来更好的临床结局。
2 有创策略的时机制定
依据患者症状发作至接受有创策略的时间,可分为急诊(<2 h)、早期(2~24 h)、常规(24~72 h)或延迟(>72 h至出院前)有创干预。高龄NSTEACS患者何时行有创干预最有益,也是临床医师关心的问题,相关研究和指南给出了初步证据和建议。
Bagnall等[18]最先研究发现,早期行介入治疗与患者1年死亡率降低相关,且在年龄≥75岁患者群体中获益更明显。ACSIS研究[19]进一步显示,年龄≥80岁的NSTEMI患者,早期行冠状动脉造影相较于延期的冠状动脉造影或保守治疗,患者存活率大大提高(P<0.001)。FIR-3研究[20]发现,年龄≥75岁的患者接受常规有创治疗较选择性有创治疗降低了5年随访心血管死亡、心肌梗死的复合终点,且心肌梗死发生率降低的幅度最明显(HR0.60,95%CI0.43~0.83,P=0.002)。Angeli等[21]通过荟萃分析也揭示,NSTEACS患者早期行有创干预能较择期有创干预显著降低心肌梗死和全因死亡的复合终点,另外心肌梗死和再住院风险也在接受早期干预的患者中更低;与年轻患者相比,老年患者早期有创治疗减少复合终点和再住院风险的程度远大于年轻患者。不过该荟萃分析分别以年龄≥65岁和<62岁为界确定老年与年轻患者,相较于本综述以年龄≥75岁作为标准存在较大年龄差距。中国最大规模的真实世界急性心肌梗死注册研究(CAMI,NCT01874691)[22]数据则显示,年龄≥75岁的高龄患者多接受延迟造影或血运重建,不过延迟策略对于降低NSTEACS患者住院死亡率来说依然有重要的积极意义。研究者认为,高龄患者先接受优化的药物治疗稳定病情,理论上能为后期接受有创性干预提供安全保证。
综合已有的临床研究结果,2014年美国心脏病学会/美国心脏协会指南推荐高龄NSTEACS患者应在最佳药物治疗的基础上,酌情行早期介入干预(Ⅰ,A)[2]。2015年欧洲心脏病学会(European Society of Cardiology,ESC)急性冠状动脉综合征管理指南也建议在综合考虑患者获益和风险、预期寿命、生存质量、合并症、患者意愿等因素后,对合适的患者行早期介入治疗(Ⅱa,A)[23]。2020年新版ESC急性冠状动脉综合征管理指南已推荐老年患者采取同年轻患者一致的诊疗标准[3]。不过我国《非ST段抬高型急性冠状动脉综合征诊断和治疗指南(2016)》[4]并未指明这一时机。之后《高龄老年(≥75岁)急性冠状动脉综合征患者规范化诊疗中国专家共识》[24]建议对极高危患者,在主动脉内球囊反搏循环支持下接受急诊PCI。而对于高、中、低危的患者可结合临床实际情况,安排早期、常规或延迟的择期PCI(表1)。若患者住院期间出现心肌缺血复发事件,可随时行急诊PCI。基于临床研究和指南推荐,高龄NSTEACS患者入院后应严格进行危险分层,帮助确定有创干预时机。极高危或高危患者尽早进行有创性干预对明确诊断、恢复血流灌注至关重要。而病情相对平稳的患者可以依据个体情况择期行有创性检查或治疗。
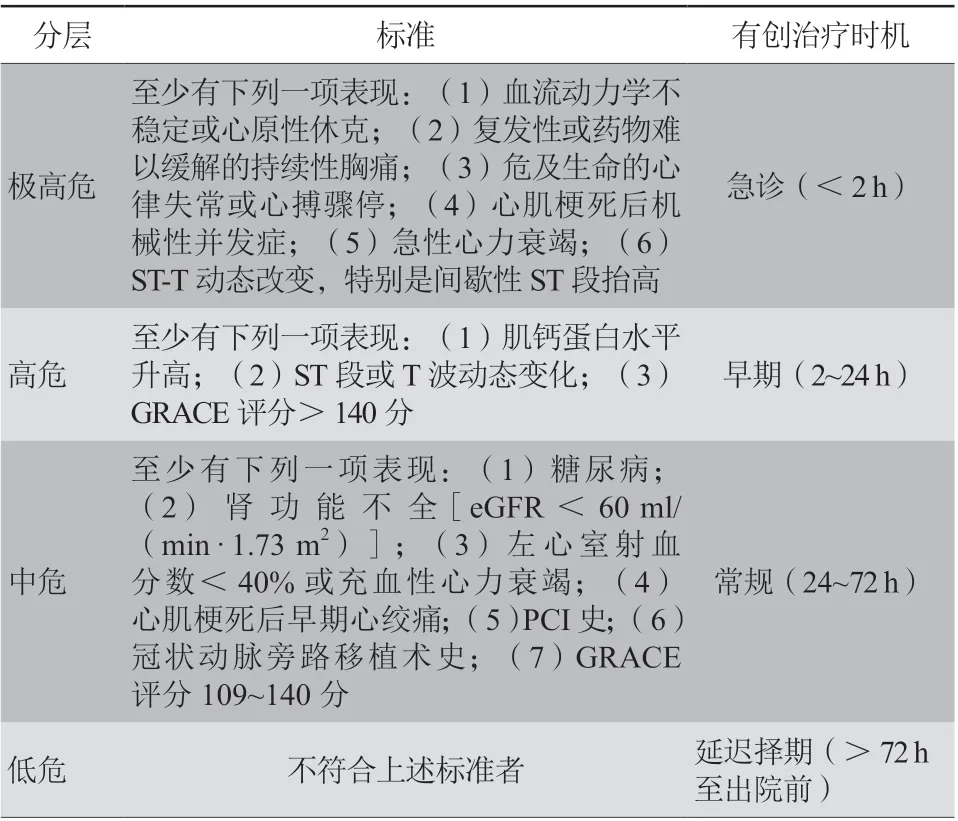
表1 高龄NSTEACS 患者危险分层及有创治疗时机
3 双抗方案的选择
抗血小板聚集是所有急性冠状动脉综合征患者抗栓治疗的基础。目前以阿司匹林联合P2Y12抑制药组成的双联抗血小板治疗(dual antiplatelet therapy,DAPT)已成为标准化方案。高龄患者出血风险更高,高龄与死亡率增加有强相关性[25]。因而,平衡高龄NSTEACS患者出血风险和抗栓获益对减少并发症、改善预后相当重要。DAPT方案中P2Y12抑制药的选择问题一直是研究者讨论的热点。
PLATO研究亚组分析结果最早表明,年龄≥75岁的患者应用替格瑞洛组成的DAPT方案也能与年龄<75岁的患者一样获得优于氯吡格雷的疗效,且不会增加大出血风险[26]。另外,是否接受有创治疗并不影响替格瑞洛优于氯吡格雷的疗效[27]。来自中国的随机对照研究1年结果也证实,替格瑞洛联合阿司匹林能较氯吡格雷联合阿司匹林减少65岁以上老年急性冠状动脉综合征患者的心血管死亡和心肌梗死事件风险,而不会明显增加大出血甚至轻微出血的风险[28]。
与PLATO研究[26]结论相悖的是,PoPular AGE研究[29]发现以年龄>70岁NSTEACS患者为对象,氯吡格雷组患者主要出血发生率明显低于替格瑞洛组。而12个月内全因死亡、心肌梗死、卒中、出血组成的临床净获益终点呈现非劣效结果。研究者认为,PLATO研究中使用了裸金属支架和第一代药物洗脱支架,而PoPular AGE研究中几乎全部为第二代药物洗脱支架,可能是两个研究结论不一致的主要原因。SWEDEHEART研究[30]纳入了14 005例80岁以上高龄患者,患者在心肌梗死后接受阿司匹林联合氯吡格雷(8434例,60.2%)或替格瑞洛(5571例,39.8%)的DAPT方案。1年随访发现,尽管排除了出血高危的患者,替格瑞洛组死亡和出血风险仍分别高出17%和48%,而主要缺血结局发生率在两组方案中相似,替格瑞洛并未降低死亡和因心肌梗死/卒中再住院的复合终点风险。
上述研究结果提示,新一代药物洗脱支架的使用在一定程度上会降低对DAPT的需求。因此,考虑到氯吡格雷具有非劣效于替格瑞洛等强效抗栓药物的抗缺血效果和更低的出血风险,应当作为出血高风险的高龄NSTEACS患者首选方案。还有研究者提出,低剂量替格瑞洛也能预防缺血事件的发生,理论上能减少高龄患者出血风险[31],值得在大规模随机对照研究中进一步验证。
4 总结与展望
临床实践中,医师对高龄NSTEACS患者的处理并不积极,多倾向于药物保守治疗。但随着人均寿命的提高,高龄NSTEACS患者将日益增多,因此,选择合适的治疗策略极有必要。综合已有临床研究结果,有创策略更能改善高龄NSTEACS患者的结局,高龄不应成为有创治疗的阻碍。且对于极高危的患者,应尽早行有创性干预,为血运重建争取时间。而对于非极高危患者,也可依据医疗条件,在强化药物治疗及稳定患者病情的情况下,充分评估获益与风险,个体化选择有创治疗的时机。另外,是否有必要对高龄NSTEACS患者进行完全血运重建治疗,仍需开展更多相关临床研究。就DAPT方案而言,高龄患者应更加谨慎,需充分权衡患者的缺血和出血风险。目前GRACE评分、TIMI评分、CRUSADE评分等已被推荐用于高龄NSTEACS患者的初步评估。我们也期待未来能有针对高龄患者的风险评分来指导临床策略制定,为患者带来更多的获益。
