希浦系统起搏操作和临床分析:单中心经验
2021-05-06盛琴慧褚松筠金汉陈尔冬王玉玲王梓鸣周菁
盛琴慧 褚松筠 金汉 陈尔冬 王玉玲 王梓鸣 周菁
生理性希浦系统起搏开展以来,从最初的希氏束起搏(his-bundle pacing,HBP)到左束支区域起搏(left bundle branch pacing,LBBP),技术逐渐成熟。参照已有的专家共识和指导建议,遵循操作规范,希浦系统起搏正逐步在国内外普及推广[1-2]。但各中心在具体操作流程和结果上仍存在不同层次的差异。本研究分析了北京大学第一医院同术者团队的前50例患者,进行单中心的经验总结,为初步或即将开展此项技术的中心提供一定的借鉴。
1 对象与方法
1. 1 研究对象
以2019年4-12月在北京大学第一医院接受永久心脏起搏器植入、由同一术者团队行希浦系统起搏的前50例患者为研究对象,回顾患者一般资料、起搏适应证、手术操作及术后随访事件。所有患者均符合永久起搏器治疗及器械植入适应证,完善术前检查,排除手术禁忌证,并签署手术知情同意书。入选标准:(1)症状性心动过缓行起搏治疗、慢性心力衰竭行生理性再同步化治疗的患者;(2)年龄≥18岁;(3)超声心动图测量室间隔厚度0.8~1.3 cm。排除标准:肥厚型心肌病、室间隔缺损及修补或封堵术后患者;影像学证实室间隔存在明显瘢痕或纤维化的患者。
1. 2 手术方法
所有患者行1%利多卡因局部麻醉,经左侧腋静脉或锁骨下静脉植入起搏电极导线。二度及三度房室传导阻滞、左束支传导阻滞的患者在行希浦系统起搏前,预植入临时起搏电极或将心房电极先植入到右心室行保护性起搏。希浦系统起搏的操作流程参照已有的技术标准,所有患者均使用SelectSecure起搏电极(型号3830, 4.1 Fr,69 cm,Medtronic Inc,Minneapolis,MN,USA)及固定弯鞘管(型号C315 His,43 cm,Medtronic Inc)完成操作。以多导电生理仪同期记录12导联全体表心电图和3830电极的腔内电图(0.05 mV/mm,100 mm/s)。根据最终获得的起搏部位分为三组,(1)HBP组:HBP操作及判断标准参照永久HBP国际专家共识[1]。经C315 His鞘管送入3830电极至三尖瓣环心室侧标测,于标记到清晰希氏束电位处尝试起搏,观察可夺获的QRS波是否明显变窄,如起搏图形满意,则固定鞘管并深拧电极,测试起搏阈值、电极阻抗、感知。如起搏阈值>2.5 V,则重新标测选择起搏部位。(2)L BBP组:LBBP操作及判断标准参照已有文献报道[2-3]。经C315 His鞘管送入3830电极到三尖瓣环心室侧,标测希氏束的大致位置和走向,希氏束远端1~1.5 cm的位置处开始尝试起搏;或经C315 His鞘管跨过三尖瓣后,将3830电极直接置于右心室中位间隔部尝试起搏。观察起搏的QRS波形态,如QRS波形态呈左束支传导阻滞图形伴有底部或降支切迹,则深拧电极并观察起搏QRS波变化。成功的左束支夺获可以观察到QRS波底部切迹逐渐后移至升支部分形成终末部分R波,QRS波呈现右束支传导阻滞(right bundle branch block,RBBB)图形,其间监测电极的阈值和阻抗变化。若初始起搏图形不理想、深拧后起搏不能获得RBBB图形或夺获的QRS波无明显变窄,则依次往远端心尖方向重新选择起搏位置。(3)室间隔内起搏(interventricular Septum pacing,IVSP)组:未能成功获得HBP和LBBP,经影像学和起搏心电图综合判断起搏部位为室间隔内。3830电极植入后,根据患者需要植入右心房电极、右心室备份电极或右心室除颤电极、左心室电极。测试各电极参数满意后连接相应的脉冲发生器。
1. 3 术后随访
所有患者出院前2~5 d行心电图检查及程控记录,出院后进入我中心随访系统,可随时电话回访,并于术后1个月、3个月、6个月、12个月、每年1次来院复诊,内容包括患者一般情况和症状变化、心电图、程控参数、定期或按需复查超声心动图和X线胸片。
1. 4 统计学分析
所有数据采用SPSS 21.0进行统计学处理。计数资料用例数(百分数)表示,组间比较采用卡方检验或Fisher精确概率法检验。计量资料符合正态分布用(±s)表示,组间比较采用成组t检验,组内比较采用配对t检验。以P<0.05为差异有统计学意义(双侧检验)。
2 结果
2. 1 一般临床资料
连续收集的50例患者,年龄58~87(74.4±30.3)岁,女性16例(32%),均顺利完成手术。起搏适应证包括:病态窦房结综合征12例(24%),二度房室传导阻滞18例(36%),完全性房室传导阻滞20例(40%)。7例合并心房颤动(房颤),其中阵发性房颤4例,慢性房颤3例。联合房室结消融2例。新植入起搏器49例(98%),升级植入起搏器1例(2%)。脉冲发生器包括:1例(2%)心室频率应答型起搏,44例(88%)双腔频率适应性起搏器,4例(8%)心脏再同步起搏,1例(2%)心脏再同步除颤器。基础左心室射血分数(62.5±26.7)%。1例术后次日X线胸片提示气胸,对症处理后如期出院。随访6.5(1,11)个月,随访期内无其他并发症发生。
2. 2 手术结果及起搏参数
将这连续50例患者按手术先后顺序每10例依次分组,比较各组的起搏结果和手术时间。前20例患者,希浦系统起搏的成功率仅维持在50%,随后20例,操作成功率稳定上升至80%,最后10例患者的操作成功率达到了90%。同时手术时间逐渐缩短,尽管与前一组患者相比,每组之间手术时间缩短的程度未达到显著性差异,但最后10例和最初10例患者相比,手术时间显著缩短[(89.8±37.7)min比(152.7±55.1)min,P=0.037];同样,最后2 0 例患者的手术时间也显著短于最初2 0 例患者[(102.9±33.9)min比(156.6±67.7)min,P=0.003](表1)。
按照最终起搏的结果,IVSP组15例、HBP组10例、LBBP组25例。记录各组基础QRS波时限、起搏QRS波时限、左心室激动时间(left venfvicular activation time,LVAT)及起搏参数。LVAT,HBP组[(79.4±8.2)ms比(96.0±19.2)ms,P=0.012]和LBBP组[(81.5±13.5)ms比(96.0±19.2)ms,P=0.013]均显著短于IVSP组,差异均有统计学意义;而HBP组和LBBP组[(79.4±8.2)ms比(81.5±13.5)ms,P=0.928]比较,差异无统计学意义。起搏QRS波时限,HBP组[(106.4±19.9)ms比(138.8±18.9)ms,P<0.0 01]和L B B P 组[(118.9±12.3)m s比(138.8±18.9)ms,P<0.001]均显著短于IVSP组,差异均有统计学意义;L BBP组较H BP组延长[(118.9±12.3)ms比(106.4±19.9)ms,P=0.030],差异有统计学意义。但HBP组的起搏阈值显著高于IVSP组[(1.4±0.5)V比(0.6±0.3)V,P<0.001]和LBBP组[(1.4±0.5)V比(0.7±0.2)V,P=0.019],差异均有统计学意义。感知R波则HBP组显著低于IVSP组[(5.7±2.1)mV比(10.2±5.3)mV,P=0.009]和LBBP组[(5.7±2.1)mV比(9.6±2.2)mV,P<0.001]。而LBBP组和IVSP组相比,起搏阈值及感知R波均无统计学差异(表2)。各组随访期间,起搏阈值和感知R波均无明显变化(表3)。
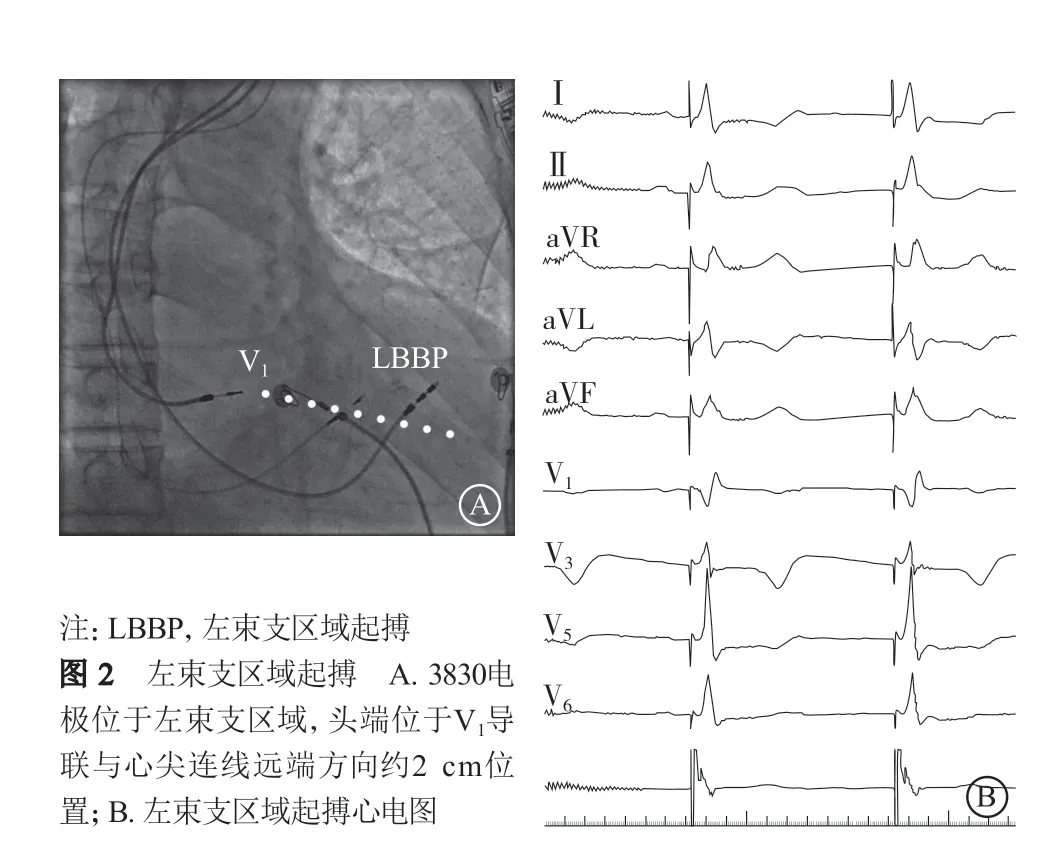
手术操作前,所有患者均连接标准12导联心电图探查电极。手术操作中,在行希氏束电位标测、定位HBP和LBBP的起搏部位时,本中心均采用右前斜30°投照体位。我们发现,位于胸骨右缘第四肋间的V1导联,在右前斜30°投照体位下,其体表位置与希氏束区域相邻近。以体表V1导联电极片投影位置,结合心尖方向连线,可定位大多数患者LBBP的大致区域(图1~2)。
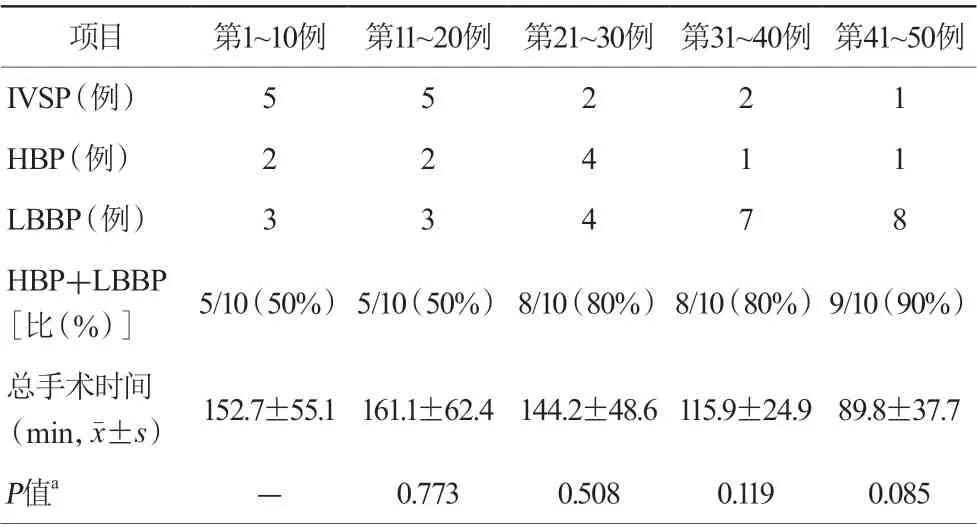
表1 连续50 例患者的起搏结果
表 2 不同起搏方式组的参数和心电图比较(±s)
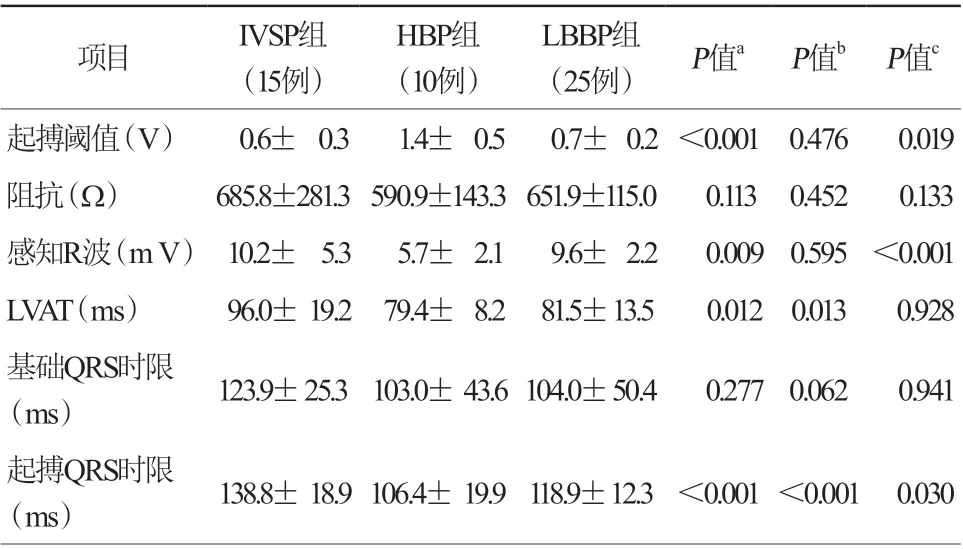
表 2 不同起搏方式组的参数和心电图比较(±s)
注:a,IVSP组与HBP组比较;b,LBBP组与IVSP组比较;c,HBP组与LBBP组比较;IVSP,室间隔内起搏;HBP,希氏束起搏;LBBP,左束支区域起搏;LVAT,左心室激动时间
项目 IVSP组(15例)HBP组(10例)LBBP组(25例) P值a P值b P值c起搏阈值(V) 0.6± 0.3 1.4± 0.5 0.7± 0.2 <0.001 0.476 0.019阻抗(Ω) 685.8±281.3 590.9±143.3 651.9±115.0 0.113 0.452 0.133感知R波(m V) 10.2± 5.3 5.7± 2.1 9.6± 2.2 0.009 0.595 <0.001 LVAT(ms) 96.0± 19.2 79.4± 8.2 81.5± 13.5 0.012 0.013 0.928基础QRS时限(ms) 123.9± 25.3 103.0± 43.6 104.0± 50.4 0.277 0.062 0.941起搏QRS时限(ms) 138.8± 18.9 106.4± 19.9 118.9± 12.3 <0.001 <0.001 0.030
3 讨论
随着对生理性起搏的关注,以及起搏电极和操作工具的不断完善,希浦系统起搏技术逐渐得到推广,越来越普遍地被应用于常规起搏以及心脏再同步化治疗中[4-5]。简单概括,希浦系统起搏包括HBP和LBBP两大类。HBP是希浦系统起搏最早采用的术式,可最大程度地实现正向的心室激动和传导,是真正意义的生理性起搏[6]。但由于希氏束特殊的组织结构,带来术后阈值增高、电极脱位等风险,使HBP面临安全性的顾虑[7]。在此基础上发展的LBBP,不仅很好地克服了上述HBP的局限,同时保留了和HBP相似的生理性起搏的效果,因此逐渐替代HBP,成为希浦系统起搏的主要术式[8]。本研究中也得到同样的结果,和右心室间隔内起搏相比,LBBP可以获得和HBP相似的生理性起搏效果,即较短的LVAT和较窄的QRS波时限。而起搏参数则和右心室间隔起搏相似,明显优于HBP。因此,后期更多地选择了LBBP,占希浦系统起搏患者的71.4%。分析连续50例患者的手术结果,可以发现,20例之后,希浦系统起搏的成功率明显提高,最后10例患者中,90%的患者完成希浦系统起搏。同时,手术时间也明显缩短。本单中心研究的实践提示,前20例的手术是熟悉该项技术的基本要求,连续50例手术基本可以达到较熟练掌握。
在早期HBP的时代,定位希氏束是获得理想起搏位置的关键。在此基础上发展的LBBP,同样建议以希氏束作为定位参考[2]。因此,标测希氏束电位,一直被推荐作为希浦系统起搏的首先和必要步骤。但从早年的病理研究和HBP的临床实践,部分患者希氏束位于内膜深处,使得希氏束电位标测困难,甚至可能无法标测到希氏束电位[9]。反复寻找希氏束电位不仅增加了手术时间和医患双方的X线曝光量,长时间反复的操作更是增加了希氏束及近端传导系统损伤的可能,导致部分患者术中出现RBBB甚至发生完全性传导阻滞。本研究共有3例患者术中出现一过性RBBB,均发生在三尖瓣环附近标测希氏束电位时。心脏传导系统的分布及走向相对固定,尤其是左束支广泛分布于室间隔左侧心肌,因此较希氏束更易被夺获。判断左束支区域并不需要完全依赖希氏束电位参考定位。希氏束跨越三尖瓣环进入心室间隔,并以此为始向下分出左右束支,故三尖瓣环心室侧即为希氏束远端和左束支起始段交界。Gu等[10]通过右心室造影清晰显示三尖瓣环,在三尖瓣环隔瓣的房侧及室侧,可标记到希氏束电位,并于心室侧成功夺获希氏束远端。因此,三尖瓣环间隔连接处可作为希氏束区域的位置参考,其与心尖连线方向以远1~2 cm,通常即为LBBP。但该定位法增加了右心室造影的额外操作和难度。我们介绍的体表心电图电极辅助定位法,只需准确放置胸前导联体表位置和术中右前斜30°投照体位,即可大致定位多数患者的希氏束区域和LBBP的起搏范围,简化了操作流程,降低了反复标测希氏束电位的手术风险。在此基础上,如果因解剖异常或心脏明显转位,则可以结合希氏束电位标测或行三尖瓣造影帮助定位。
表3 不同起搏方式组的参数随访比较(±s)

表3 不同起搏方式组的参数随访比较(±s)
注:IVSP,室间隔内起搏;HBP,希氏束起搏;LBBP,左束支区域起搏
项目 IVSP组(15例) P值 HBP组(10例) P值 LBBP组(25例) P值术中 随访 术中 随访 术中 随访起搏阈值(V) 0.6±0.3 0.7±0.3 0.053 1.4±0.5 1.6±1.1 0.573 0.7±0.2 0.7±0.2 0.940感知R波(ms) 10.2±5.3 11.8±5.9 0.256 5.7±2.1 5.9±2.7 0.342 9.6±2.2 11.7±4.1 0.281
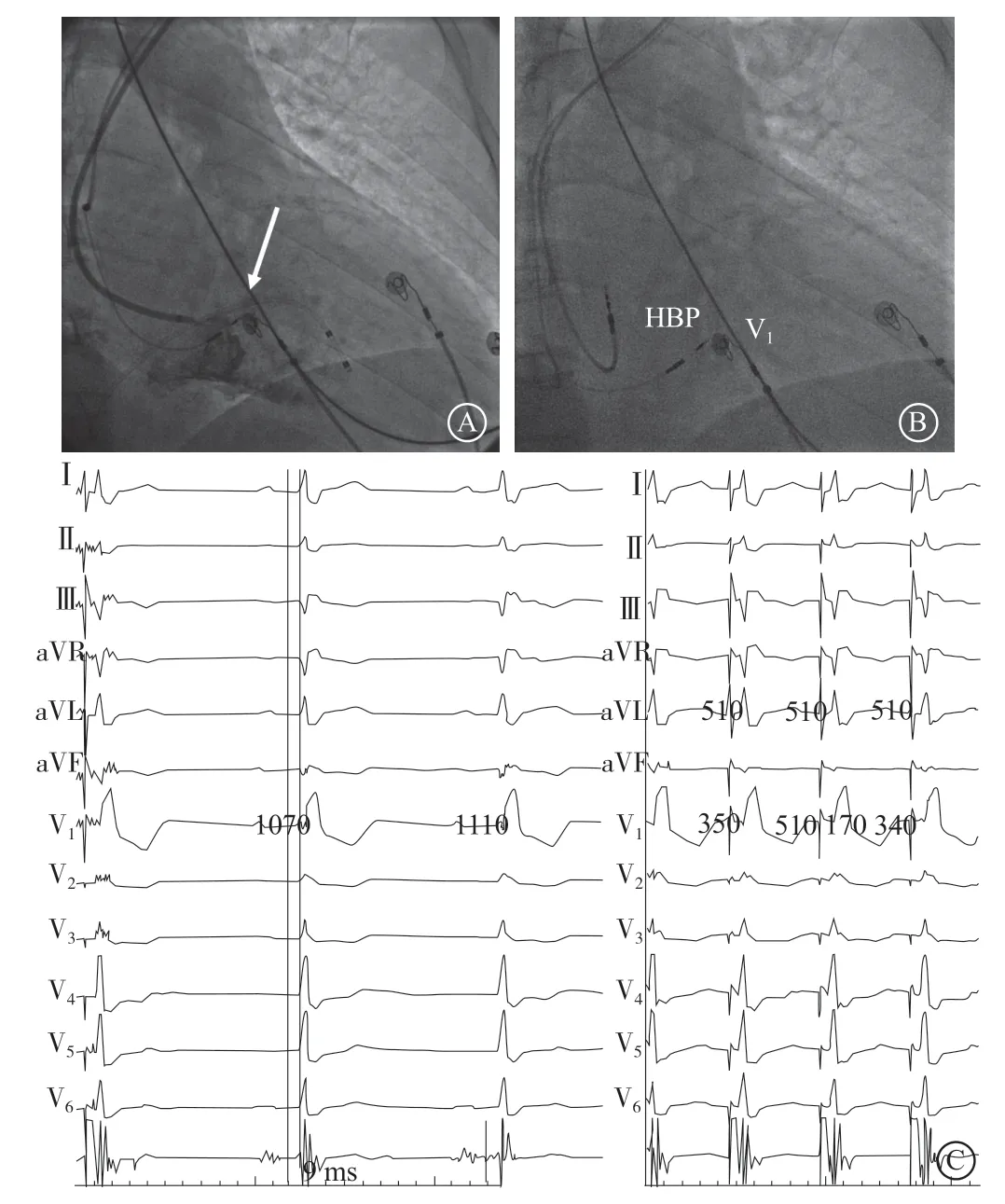
图 1 希氏束起搏 A. 右心室造影显示三尖瓣环,3830电极位于三尖瓣环心室侧隔瓣下方(箭头所指);B. 最终电极位置位于希氏束远端,右前斜30°投照下,希氏束区域位于胸前导联V1位置;C. 希氏束起搏前(左)和起搏后(右)心电图
综上,希浦系统起搏技术现已发展到较成熟的阶段,本研究单中心的经验是连续50例手术操作可基本熟练掌握。综合操作性、起搏效果和长期安全性考虑,LBBP较HBP为优,可作为初期开展希浦系统起搏的首选。采用影像法辅助解剖定位间隔部左束支区域,可简化手术流程,避免对希氏束和传导束的损伤。
