X线平片与CT测量肩关节临界肩角的比较
2021-01-14张兴包磊崔雪娥储彩婷彭海腾汪登斌
张兴,包磊,崔雪娥,储彩婷,彭海腾,汪登斌
上海交通大学医学院附属新华医院放射科,上海 200092;
非外伤性、退行性肩袖损伤和盂肱骨性关节炎的发生与肩峰和肩胛盂的形态异常密切相关[1]。肩峰倾斜度(lateral acromion angle,LAA)、肩峰指数(acromion index,AI)和肩胛盂倾斜度(glenoid inclination,GI)等影像学评估测量指标仅能片面反映肩峰和肩胛盂异常问题,难以做出全面、准确的评判[2]。Moor 等[3]提出的临界肩角(critical shoulder angle,CSA)能从总体上综合反映肩峰和肩胛盂的形态异常。
目前,CSA 的研究结果和测量数据主要基于X 线平片,而关于3D-CT 测量CSA 研究以及其测量结果与X 线平片的一致性研究鲜有报道。本研究拟通过回顾性收集82 例肩关节X 线平片和3D-CT 资料,并测量CSA 的对应数值,探讨肩关节X 线平片与3D-CT测量CSA 的重复性和一致性,为临床对非外伤性、退行性肩袖损伤和盂肱骨性关节炎的诊治及预后评估提供更精确的数据支持。
1 资料与方法
1.1 研究对象 收集2008年10月—2019年12月上海交通大学医学院附属新华医院收治患者的肩关节X 线平片和3D-CT 影像资料。排除标准:①既往有肩关节骨折或手术史、感染性关节炎以及骨发育异常;②肩关节X 线平片不符合标准的真正的肩关节前后位。符合标准的362 例肩关节X 线平片中仅82 例(22.6%)符合研究纳入体位要求。X 线平片和3D-CT 检查间隔时间0~8 个月,平均(2.4±1.9)个月;男44 例,女38 例;右肩47 例,左肩35 例;年龄23~78 岁,平均(49±14)岁。
1.2 仪器与方法
1.2.1 X 线平片 采用Philips DR 摄片机,纳入病例均接受标准的真正的肩关节前后位摄片检查。摄片体位:患者直立于摄片架前,身体健侧向前转约35°,使患侧肩胛骨与探测器平板平行并紧贴,被检侧手臂自然下垂,稍向内旋。中心线:对准肩关节中心,与探测器平板垂直。
1.2.2 3D-CT 检查 采用Philips 64 排螺旋CT 扫描仪,患者取仰卧位,头先进,双上肢自然放于身体两侧,取中立位,扫描范围包含整个肩关节。扫描参数:管电压120 kV,管电流120~200 mA,扫描层厚、层距5 mm,螺距1.0,重组间隔1.0 mm,采用骨算法和标准算法。采集数据传至工作站,采用多平面重组(MPR)进行后处理重组,获得相应的图像。
1.3 图像测量方法 X 线平片法:在肩关节标准的真正的前后位X 线平片上,指从肩胛盂上缘到下缘画一条线穿过肩胛盂平面,再从肩胛盂下缘画一条线到肩峰最远端,两者所形成的夹角(图1)。3D-CT 法:先利用容积数据进行后期MPR,获得由肩胛盂上、下缘和肩峰最外侧端3个骨性解剖学标志点所确定的斜冠状面二维图像,然后在MPR 图像上测量肩胛盂上缘到下缘连线与肩胛盂下缘到肩峰最远端连线之间的夹角[4](图2)。
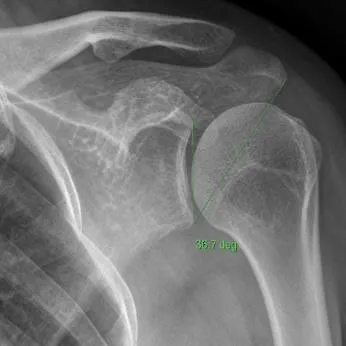
图1 临界肩角(CSA)标准的真正的肩关节前后位X 线平片测量方法
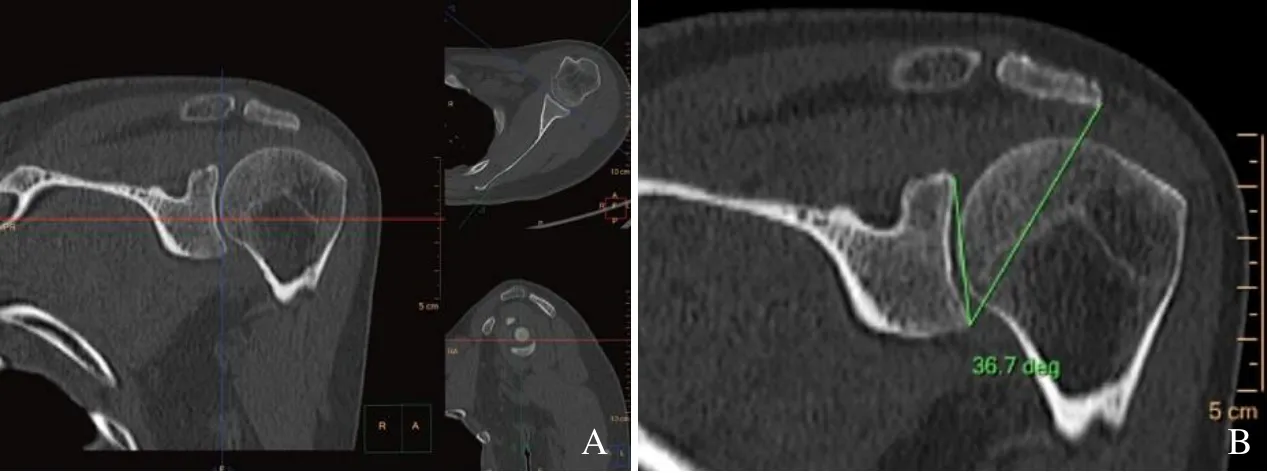
图2 临界肩角(CSA)3D-CT 测量方法。A.以肩关节间隙为中心,调节正交十字定位线,保证在冠状面上肩胛盂上、下缘间距最大并同时显示肩峰最远端,获得斜冠状面MPR重组图像;B.测量肩胛盂上缘到下缘连线与肩胛盂下缘到肩峰最远端连线之间的夹角
1.4 图像分析 将X 线平片与3D-CT 图像传输到后处理工作站。由2 位具有5年以上工作经验的骨关节系统专业影像科医师,采用双盲随机方式,利用X 线平片与3D-CT 图像进行CSA 测量,多次测量取平均值,以保证数值的准确性。2 周后,抽取其中1 名医师采用同样的方法进行重复测量,并不参考前次的测量结果。
1.5 统计学方法 采用SPSS 19.0 软件,计量资料以表示,采用配对t检验分析;采用Pearson 相关分析进行相关性检验,以P<0.05 表示差异有统计学意义。
2 结果
2.1 X 线平片和3D-CT 测量重复性评估
2.1.1 观察者间的一致性 2 位医师分别利用X 线平片测量CSA 值,差异无统计学意义(P>0.05);且2 位医师测量结果具有相关性(r=0.996,P<0.01)。2 位医师分别利用3D-CT 测量CSA 值,差异无统计学意义(P>0.05);且2 位医师测量结果具有相关性(r=0.994,P<0.01;表1)。
表1 2 位医师分别采用X 线平片和3D-CT 测量CSA 结果比较(±s,°)

表1 2 位医师分别采用X 线平片和3D-CT 测量CSA 结果比较(±s,°)
检查方法甲医师乙医师r 值P 值t 值P 值X 线平片 33.31±4.85 33.22±4.86 0.996 <0.01 1.931 >0.05 3D-CT 33.29±4.67 33.40±4.73 0.994<0.01-1.849>0.05
2.1.2 观察者内的一致性 抽取1 名医师2 周后再次分别利用X 线平片和3D-CT 测量CSA 值,与第1 次测量比较,差异均无统计学意义(P>0.05);X 线平片和3D-CT 前后2 次测量结果具有相关性(r=0.998、0.997,P<0.01;表2)。
表2 甲医师采用X 线平片和3D-CT 前后2 次测量CSA 结果比较(±s,°)
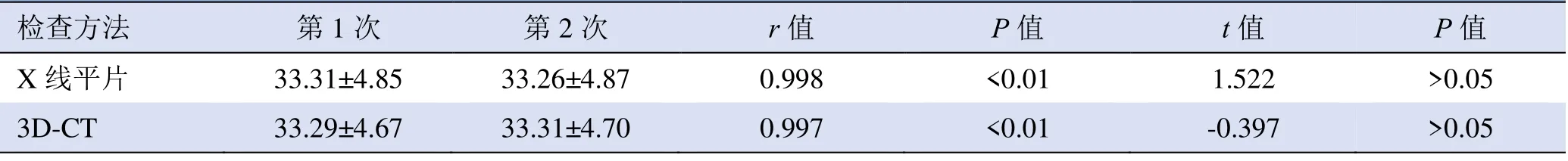
表2 甲医师采用X 线平片和3D-CT 前后2 次测量CSA 结果比较(±s,°)
检查方法第1 次第2 次r 值P 值t 值P 值X 线平片 33.31±4.85 33.26±4.87 0.998 <0.01 1.522 >0.05 3D-CT 33.29±4.67 33.31±4.70 0.997<0.01-0.397>0.05
2.2 X 线平片和3D-CT 测量结果对比 利用X 线平片和3D-CT 测量CSA 值分别为(33.26±4.84)°和(33.33±4.68)°,差异无统计学意义(t=-0.955,P>0.05);且2 种影像学测量结果具有相关性(r=0.971,P<0.01)。
3 讨论
非外伤性、退行性肩袖损伤和盂肱骨性关节炎的病因一直是运动医学和肩关节外科关注的热点。肩胛骨形态异常与非外伤性、退行性肩袖损伤和盂肱骨性关节炎的发生关系密切。因此,需要全面、准确及重复性好的影像学测量方法及其测量指标评估肩峰和肩胛盂形态异常,为临床判断和预测肩关节疾病、选择合适的治疗方式及评估治疗预后提供指导。
在诸多评估肩峰和肩胛盂形态异常的影像学测量指标中,CSA 整体综合考虑冠状面上肩峰向外侧延伸程度和肩胛盂倾斜程度,是目前预测非外伤性、退行性肩袖损伤和盂肱骨性关节炎更具判别性的影像学评估测量指标[3,5-6]。生物力学研究证实,CSA 的大小对维持肩关节的稳定性至关重要[7]。当CSA 角度过大[肩峰向外侧延伸较长和(或)肩胛盂向上倾斜]时,三角肌分解作用于肱骨头上的应力以向上剪切力为主,肩关节不稳定性增加,尤其是在外展运动的起始阶段。为了维持盂肱关节旋转中心稳定,冈上肌通过代偿性过度收缩平衡三角肌的剪切力。如果冈上肌肌腱长期处于过高张力负荷状态,则容易发生早期退行性变甚至撕裂[2,8]。当CSA 角度过小[肩峰向外侧延伸较短和(或)肩胛盂向下倾斜]时,三角肌分解作用于肱骨头上的水平方向应力增加,肱骨头对肩胛盂关节面软骨的压力负荷也相应地增加,容易发生盂肱关节骨关节炎[2,9]。此外,术后CSA 的大小与肩袖修复后患者预后及再撕裂发生密切相关,为手术的选择、术后康复以及术后预期结果等提供帮助和指导[8,10]。
X 线平片是肩关节疾病比较方便、简单、经济的检查方式,是目前临床常用的CSA 影像学测量方法,尤其是在未普及CT 与MRI 的基层医院。既往研究结果表明,CSA 正常值为30°~35°,>35°是非外伤性、退行性肩袖损伤的危险因素,<30°与盂肱骨性关节炎的发生有关[4-5,11]。本研究结果表明,标准的真正的肩关节前后位X 线平片对CSA 的测量具有很好的可重复性,以及很好的观察者间一致性与观察者内一致性。Tang 等[12]研究显示,在非真正的肩关节前后位片,肩袖撕裂组和对照组的CSA 测量结果差异无统计学意义(P=0.536);而在标准的真正的肩关节前后位片,肩袖撕裂组和对照组的CSA 测量结果差异有统计学意义(P<0.001)。Suter 等[13]研究发现CSA 最易受肩关节前后方向倾斜的影响,在2°内准确评估真实CSA的几率为89%。因此,X 线平片测量CSA 的有效性和准确性依赖于标准的真正的肩关节前后位片,尽量保证肩胛盂前后边缘重叠。但在临床摄片工作中,确保X 光球管方向由前向后且完全与肩胛盂关节面平行有一定的难度。本研究中符合纳入标准的病例仅22.6%的X 线平片符合标准的真正的肩关节前后位片,与既往研究基本相似[4,13]。
与X 线平片相比,3D-CT 测量CSA的优势包括:①螺旋容积扫描、密度分辨率高,能够更为精准地定位肩胛盂上、下缘和肩峰最外侧端3 个骨性解剖学标志;②具有强大的图像后处理功能,利用容积数据进行MPR,MPR 是二维图像,可在MPR 图像上进行精确测量[14];③避免体位因素对测量结果的影响,临床实际操作性强。本研究中3D-CT 在不同时间多次测量肩关节CSA 结果表明,观察者间一致性和观察者内一致性均高度一致,提示3D-CT 测量法具有很好的准确性、稳定性及可重复性。此外,本研究对同一个体标准的真正的肩关节X 线平片和3D-CT 定量测定CSA 的结果一致性研究发现,两者测量结果呈高度相关性(r=0.971),证实2 种影像学检查方法测量CSA 有很好的一致性。因此,以往基于标准的真正的肩关节前后位X 线平片的CSA 测量数据和研究结果也可以应用到今后3D-CT 科学研究和临床工作中。
本研究存在一定的局限性:①作为初步研究纳入的研究对象数量有限,未对不同的年龄进行分组讨论,且为回顾性单中心研究,相关数据尚需要大样本量研究进一步验证;②CT 常规扫描辐射剂量相对较高,不宜对X 射线敏感或备孕人群开展此类检查,但随着低剂量扫描技术的应用,可在不影响图像质量和测量结果的情况下,进一步大幅度减少对患者的辐射危害。
总之,CSA 可预测非外伤性、退行性肩袖损伤和盂肱骨性关节炎以及肩袖修复后患者预后及再撕裂的发生。在CSA 的影像学测量中,X 线平片与3DCT 测量结果具有高度一致性,模态间的差异可以忽略不计,而且两者均具有很好的可靠性和可重复性。3D-CT 不同于X 线平片受体位严格限制,临床操作测量方便。因此,将3D-CT 作为判断和预测肩关节疾病的工具,尤其在今后低剂量扫描条件下,为临床选择合适的治疗方式及判断治疗预后提供全面、准确、可靠、有价值的信息。
