单孔腹腔镜与传统开放手术疝囊高位结扎术治疗小儿腹股沟斜疝的对比分析
2020-08-11王燕惠曾祥鑫陈锦荣杨锋彬简紫微陈文有
王燕惠,曾祥鑫,陈锦荣,杨锋彬,简紫微,陈文有
(1.福建医科大学附属漳州市医院龙文院区小儿外科,福建 漳州,363000;2.联勤保障部队第909医院)
小儿腹股沟斜疝是先天性发育异常,是常见的小儿外科疾病,腹膜鞘状突未闭或闭锁不全是腹股沟斜疝形成的解剖原因,而腹压增高是其诱因,腹腔脏器进入疝囊后不能还纳而停留在疝囊内即形成嵌顿性疝,是小儿腹股沟斜疝最常见的并发症[1],手术是首选治疗方法。腹股沟斜疝患儿无腹股沟区薄弱,而高位结扎疝囊能阻断腹腔内容物进入腹膜鞘状突,因此手术原则是疝囊高位结扎,传统开放手术是经腹股沟小切口疝囊高位结扎,但近年随着微创技术的发展,腹腔镜下疝囊高位结扎避免了疝囊的剥离,可保持腹股沟管与精索或子宫圆韧带(女性)解剖的完整性,减少精索、输精管、疼痛三角区的神经、膀胱及子宫圆韧带的副损伤,成为治疗小儿腹股沟斜疝的主流方式[2-3]。本研究收集2015年8月至2018年8月我院收治的1 206例小儿腹股沟斜疝的临床资料,比较两种高位结扎术的临床效果与安全性,现将结果报道如下。
1 资料与方法
1.1 临床资料 2015年8月至2018年8月我院收治1 677例腹股沟斜疝患儿,排除失访232例,排除滑疝、难复性疝、嵌顿疝153例,排除合并隐睾、包茎及包皮过长等56例,排除合并严重心肺疾病、凝血功能障碍疾病30例,共纳入1 206例。术后随访1年,腹腔镜组中复发5例,对侧未出现再发病例,开放组中同侧复发26例,对侧出现腹股沟斜疝53例。两组患儿一般资料差异无统计学意义(P>0.05),具有可比性,见表1。病例选择标准:(1)临床诊断为腹股沟斜疝;(2)6个月~14岁。排除标准:(1)嵌顿疝、难复性疝、滑疝;(2)有下腹部手术史;(3)合并严重心肺疾病、凝血功能障碍;(4)合开隐睾、包茎、包皮过长等。
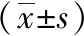
表1 两儿患儿一般资料的比较
1.2 手术方法
1.2.1 腔镜组 采用全身麻醉,取脐部0.5 cm切口入腹,建立气腹,探查腹腔器官,确认内环口位置,观察对侧鞘状突是否闭合。腹腔镜直视下于患侧内环口体表投影稍高处切开皮肤约2 mm,用疝钩针带对折丝线自切开处进针至内环口12点处腹膜前间隙,带线钩针于腹膜前间隙潜行,先由内侧环绕内环口半圈后戳出进入腹腔,将丝线盲端拉入腹腔,潜行过程中注意跨过输精管与精索血管(男性),然后将疝钩针撤退至内环口12点处腹膜前间隙(图1),同样在腹膜前间隙潜行,由外侧绕内环口半圈后将腹腔内丝线勾出,注意跨过疼痛三角区的神经(图2),收紧两端丝线,收紧的过程中挤出或抽除疝囊内积气积液,同时将睾丸牵拉回阴囊(男性),高位结扎疝囊,再次探查结扎是否牢靠,解除气腹,缝合皮下、皮肤组织[4]。
1.2.2 开放组 采用静脉复合麻醉,取腹股沟顺皮纹横切口0.5~1.0 cm,依层切开皮肤、皮下,暴露皮下环,寻找精索或子宫圆韧带并提出切口,于精索内或子宫圆韧带内寻找疝囊,切开疝囊,横断疝囊桥,剥离疝囊至腹膜外脂肪处高位结扎1道,缝扎1道,检查疝囊壁无破裂,剪除多余疝囊壁,彻底止血,缝合皮下、皮肤组织。
1.3 观察指标 手术时间、出血量、术后住院时间、阴囊血肿、医源性隐睾、睾丸萎缩、线结反应、复发率、对侧再次手术率、对侧鞘状突未闭发现率。
2 结 果
两组手术均顺利完成,围手术期未应用抗生素,腔镜组无中转开放病例,腔镜组单侧或双侧手术时间、出血量均小于开放组,对侧鞘状突未闭发现率大于开放组,住院费用多于开放组,差异有统计学意义(P<0.001),见表2。腔镜组术后并发症发生率及术后复发、对侧再发率均低于开放组,差异有统计学意义(P<0.001),见表3。
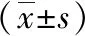
表2 两组患儿术中、术后情况的比较

表3 两组患儿术后并发症的比较[n(%)]
3 讨 论
小儿腹股沟斜疝仅极少数可自愈,常见并发症为腹腔脏器嵌顿,甚至可引起肠坏死、卵巢坏死、腹腔感染、败血症等严重后果,因此多需手术治疗,虽然6个月内的婴儿疝有自愈的可能,但6个月内嵌顿率占各年龄段嵌顿的总合之半,且小儿年龄越小嵌顿率越高,危险性越大,尤其新生儿可能引起卵巢嵌顿坏死、睾丸压迫缺血坏死,因此一旦技术有了把握,应即时发现即时手术[1]。
微创技术在小儿外科中的应用越来越广泛,腹腔镜腹股沟斜疝疝囊高位结扎经历了三孔、两孔至单孔腹腔镜时代[5],单孔腹腔镜腹腔内或腹膜外途径完成疝囊高位结扎成为目前小儿腹股沟斜疝治疗的首选手术方式。我院采用单孔腹腔镜单次双线疝囊高位结扎方式,采用脐环或脐环周围皱襞横弧形切口为腹腔镜观察孔,切口小而隐蔽,而疝囊结扎处切口仅2 mm,愈合后基本看不到疤痕,符合美学要求,术中在腹腔镜的放大作用下,术野清晰,可直视下快速准确地辨认精索血管、输精管及疼痛三角区的神经,达到精准解剖,最大限度地避免正常组织损伤。术中解剖层面为内环口腹膜前间隙,不解剖腹股沟区结构及剥离疝囊,完整地保持腹股沟管、精索、输精管及子宫圆韧带(女性)的正常解剖关系,从根本上减少精索血管、输精管、神经、提睾肌等重要结构的损伤,本研究中腹腔镜组术后未发生阴囊或会阴血肿、医源性隐睾、睾丸萎缩等,仅1例远期出现腹股沟切口处线结反应,去除线结后切口愈合,且无复发,真正体现了微创优势[6]。
本研究中腹腔镜组手术时间、出血量均优于开放组,差异有统计学意义;两组术后住院时间差异无统计学意义。作者认为,传统开放手术经腹股沟管外环口处寻找精索或子宫圆韧带,术中寻找疝囊、横断疝囊用时长,创面大,容易渗血,而腔镜手术改变了手术入路,经腹腔内可直观、准确、快速探查内环口,简化手术步骤,手术时间短、出血少、康复快。开放手术寻找及剥离疝囊时,如果疝囊巨大,可能出现未真正解剖至腹膜外脂肪层面、未达到疝囊高位结扎的问题,从而导致大疝囊变小疝囊;或疝囊过小,术中寻找困难,误将腹外斜肌筋膜当作疝囊结扎,术后很快出现疝复发,且术中解剖范围广,组织渗出肿胀,术后可能出现线结松动,导致复发。腹腔镜手术可直视下选择内环口稍高位置为穿刺点,结扎线于内环腹膜前间隙环行绕行一圈,可实现精准的疝囊超高位结扎[7-8],术后极少出现组织肿胀,一定程度上减少了疝复发。有学者提出,如果内环口较大形成腹膜皱褶无法判断输精管的具体位置,疝钩针无法顺利越过输精管,需置入操作器械辅助才可完成手术[9]。本研究中结扎巨大疝囊时,疝钩针于内环腹膜外绕行同时注水,可使腹膜与输精管、精索血管、神经分离,腹膜皱褶展平,易于越过输精管、精索血管及神经,疝钩针绕行内侧半圈后退针过程中可用2 mL注射器针头穿刺腹壁入腔,直视下拨动疝钩针稍前方的腹膜,再次确认结扎线跨过输精管及精索血管,无需另外戳孔增加辅助钳,可安全、高效地跨越输精管、精索血管、神经,这是单孔腹腔镜疝囊高位结扎术成功的关键。水分离的应用过程中注水量不多,很容易被吸收,并不会增加术后复发率。对于内环口较大的疝,高位结扎后用疝钩针带线经原穿刺点经内环前外侧腹壁穿透入腹,穿过同侧脐内侧韧带结扎至侧后腹壁加固内环口,可避免疝复发[10-12]。
腹腔镜手术与传统开放手术另一个根本区别是传统开放手术离断疝囊后行疝囊高位结扎,而单孔腹腔镜手术仅单纯高位结扎疝囊而未离断疝囊,有文献提出可能留下复发的隐患[1],但本研究中腔镜组复发率明显低于开放组,证实了小儿腹股沟斜疝只需单纯疝囊高位结扎即可达到根治目的[13-14]。因此腹腔镜手术日渐成为小儿腹股沟斜疝的标准术式,得到临床小儿外科医师及患儿家属的广泛认可。
腹腔镜手术的另一个显著优势是术中可及时发现并处理对侧鞘状突未闭。对侧鞘状突未闭是斜疝患儿术后对侧疝(异时疝)发生的基础,临床又称隐性疝;Lee等[18]报道其发病率高达50%。本研究中,腔镜组对侧鞘状突未闭发现率为47.4%,与文献报道相近;而开放组8.3%的患儿术后出现对侧疝,均接受二次手术。因此腹腔镜手术能同期高位结扎对侧未闭的鞘状突,避免异时疝的发生,避免多次手术、麻醉,节约医疗资源,且不会增加手术切口[19]。此外,腹腔镜诊断鞘状突未闭的敏感度为99.4%,特异度为99.5%,可作为诊断腹股沟疝的金标准[3],如对侧未闭鞘状突直径较小且开口处上下腹膜贴合或腹膜皱襞覆盖时,术中探查容易遗漏,牵拉睾丸、按压腹股沟区有助于显露未闭鞘状突,或用2 mL注射器针头经内环口附近穿刺腹壁入腹,挑起覆盖的腹膜,可明确诊断,避免异时疝的发生。对于斜疝复发的患儿,腹股沟管内结构粘连,局部解剖改变,寻找及剥离疝囊困难,容易出血、水肿,腹腔镜手术无需考虑上述问题。大龄儿童合并脐疝时,经脐环建立观察孔可同期修补脐疝,无需增加手术切口,避免多部位手术。
综上所述,虽然腹腔镜手术较传统开放手术住院费用增加,但疤痕小且隐蔽,可同时处理双侧疝、探查盆腹腔脏器情况,及时发现并同期处理对侧未闭鞘状突,并发症少,复发率低,值得作为小儿腹股沟斜疝的首选治疗方式,并在临床推广应用。
