儿童早期预警评分在儿科重症监护病房患儿病情及预后评估中的应用价值▲
2019-11-21施春柳王丽芳宋卓华唐凤佳刘中兰李永梅
施春柳 王丽芳 宋卓华 唐凤佳 刘中兰 李永梅
(广西医科大学第一附属医院PICU,南宁市 530021,电子邮箱:shichunliu@126.com)
儿科重症监护病房(pediatric intensive care unit,PICU)是疑难、危重患儿集中收治病房,PICU患儿病情不可预测,随时可能发生变化或进展,危及生命。早期识别病情可能恶化或进展的患儿,并给予及时的干预,十分必要。国外研究表明,应用儿童早期预警评分(pediatric early warning score,PEWS)可快速识别危重症患儿,及早干预,降低患儿病亡率[1-3]。而国内常用小儿危重症评分[4](pediatric clinical illness score,PCIS)进行病情评估。本研究采用PEWS评估PICU患儿的病情及预后,并与传统评分PCIS进行比较,现报告如下。
1 资料与方法
1.1 临床资料 纳入2017年10月至2018年3月入住我院PICU的272例危重症患儿,其中男性167例、女性105例,年龄1个月至14岁,平均年龄2.3岁。原发病:呼吸系统疾病92例,神经系统疾病36例,循环系统疾病56例,血液系统疾病35例,其他53例。
1.2 PEWS评估方法 PEWS由意识、心血管系统和呼吸系统3项生理指标作为评价参数(见表1),每项为0~3分,3个项目的得分总和为该患儿的评分值,评分值越高,表明病情越严重[5]。患儿入科后,由护士进行评估,前3 h每小时评估1次,如3次得分相同或下降,之后每8 h评估1次;如最后一次得分≥4分或得分与前一次得分相比增加超过2分者,则每8 h评估1次,直至评分<4分或患儿病情稳定转出PICU或病死。若患儿发生病情变化时也及时进行评估。选取入科时的评分进行统计分析。

表1 PEWS标准
注:CRT为毛细血管充盈时间,FiO2为吸氧浓度分数。
1.3 PCIS评估方法 由主管医生于患儿入科时及病情变化时,按PCIS评分细则[4]对患儿病情危重程度进行评分,并将各个系统评分累计相加,总分100分,分值>80分为非危重,71~80分为危重,≤70分为极危重。选取入科时的评分进行统计分析。
1.4 统计学分析 采用SPSS 22.0和MedCalc v18软件进行统计分析。计数资料以例数(百分比)表示,采用χ2检验进行线性趋势分析;采用受试者工作特征(receiver operating characteristic,ROC)曲线评价PEWS和PCIS预测PICU患儿死亡的效能, 曲线下面积的比较采用Z检验。以P<0.05为差异有统计学意义。使用MedCalc软件绘制Bland-Altman图,分析PCIS与PEWS的一致性。
2 结 果
2.1 PCIS与PEWS的一致性分析 大部分患儿的PEWS≥4分,PCIS 为71~80分,见表2。 以每例危重患儿PCIS与PEWS值的平均值为横坐标,以两者的差值为纵坐标,标绘散点图。Bland-Altman分析结果显示,95%一致性界限为(56.609,91.780)分,有3.6%(10/272)的值超出95%一致性界限(小于5%),在一致性界限范围以内,两种评分相比,差值的绝对值为2.142,差值平均值为74.194。因此PCIS与PEWS的一致性较好。见图1。
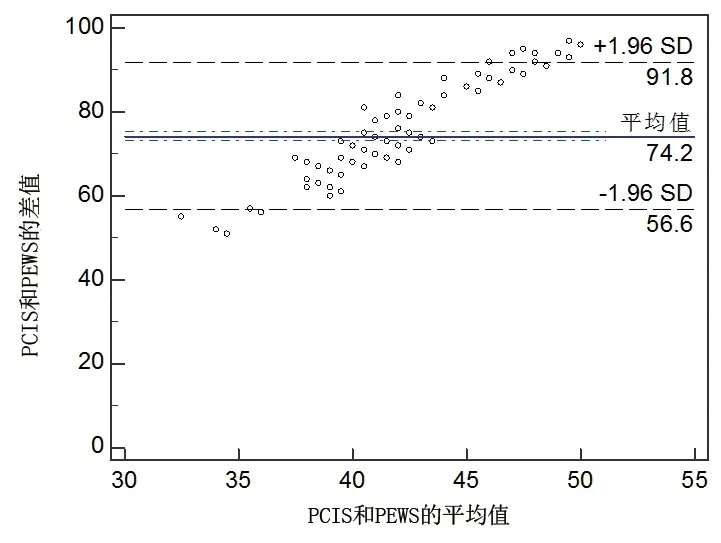
图1 PCIS与PEWS评估结果的Bland-Altman图
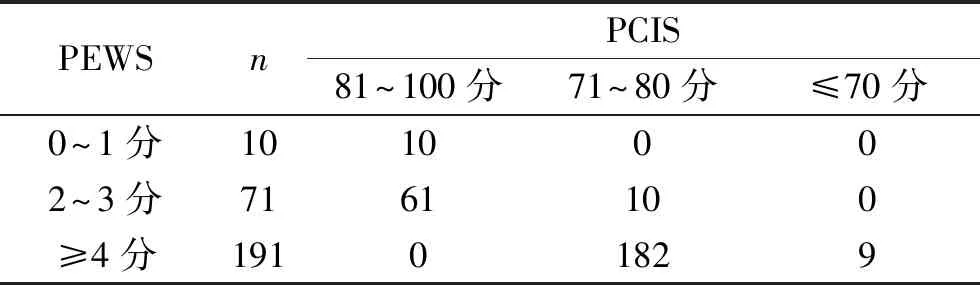
PEWSnPCIS81~100分71~80分≤70分0~1分 10 10002~3分 71 6110 0≥4分 191 0 182 9
2.2 不同PEWS评分患儿预后比较 272例患儿中,在PICU住院期间死亡25例,存活247例。随着患儿PEWS得分的增加,PICU住院期间的病死率升高(χ2=7.065,P=0.008),见表3。

表3 不同PEWS评分患儿预后比较[n(%)]
2.3 PEWS与PCIS预测危重患儿死亡的ROC曲线分析 PEWS与PCIS预测危重患儿死亡的曲线下面积分别为0.838、0.887(均P<0.001),两者差异无统计学意义(Z=1.191,P=0.233)。PEWS最佳临界点为≥6分,敏感度为72.0%,特异度为84.2%;PCIS最佳临界值为≤70分,敏感度为84.0%,特异度为81.8%。见图2。
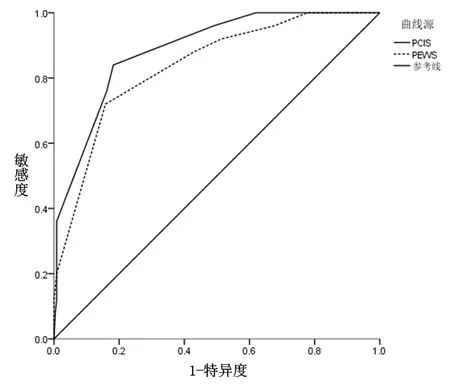
图2 PEWS与PCIS预测危重患儿死亡的ROC曲线
3 讨 论
PICU收治的患儿病情危重、复杂且发展快,随时有可能出现病情变化,危及生命。早期识别和及时有效的干预是改善危重患儿病情及预后的重要手段。PCIS是国内目前应用最广泛的评估危重症患儿病情及预后的有效方法。该方法评估项目相对较多且烦琐,主要涉及pH值、血钠、血钾、血红蛋白等10项生理指标,因此首次评估要求在24 h内完成[6-7]。而目前,护士对患者的监测主要是根据医嘱执行,评估病情的严重程度多依靠主观的临床护理经验,缺乏科学的监测预警依据,导致无法早期、准确识别潜在病情恶化的危重症患者[8]。因此,在临床医疗护理工作中,除了对上述各指标进行判断外,还需要借助各种评分系统评估患儿病情,以求达到快速、科学、客观、准确的判断。
McLellan等[9]根据成人早期预警评分标准并结合儿童特点最早提出PEWS,根据患儿意识、心血管系统、呼吸系统等生理指标快速、科学、客观、准确地评估患儿的病情,从而具体且有效地指导临床护士早期识别危重症患儿。从患儿进入PICU病房后即可开始收集患儿疾病信息,进行PEWS评分,护士能在5 min内快速得出预警分值,而PCIS首次评估在24 h内完成,与PCIS比较,PEWS大大缩短了评估所需时间。本研究中Bland-Altman分析结果显示,仅有3.6%(10/272)的值超出95%一致性界限(小于5%),提示 PEWS与PCIS在评估PICU患儿病情严重程度上具有较好的一致性,因此在临床上可应用 PEWS替代传统的PCIS对PICU患儿进行病情评估。此外,ROC曲线结果显示, PEWS与PCIS预测危重患儿死亡的曲线下面积分别为0.838、0.887,两者差异无统计学意义(P>0.05),提示PEWS与PCIS对PICU患儿的预后均具有较好且相似的预测效能。但PEWS的敏感度稍低于PCIS,这可能是因为PCIS通过心血管、呼吸、肾脏、血液等系统及各生化指标进行病情评估,评价指标比较系统、全面,而PEWS相对较局限。
PEWS的应用可提高护士、医生的预警意识,减少临床中患儿负性意外事件的发生[10]。有学者发现PEWS评分≥5分时患者病情危重,死亡风险明显增加,并将PEWS为4分或得分增加2分作为病情恶化的关键点,此时需要通知医生给予相应的干预措施和加强监护[11]。本研究结果显示,随着PEWS的增加,PICU患儿的病死率明显升高(P<0.05),PEWS≥6分,患儿的病死率达13.33%。因此,建议当PEWS评分为4分及以上时,应立即启动急救预案,立即通知值班医生备好抢救药物和仪器设备做好抢救准备,密切观察患儿病情变化,并配合医生实施各项医疗处理措施。
综上所述,PEWS对PICU患儿病情和预后具有重要的评估价值,评估效能与PCIS相似。两种评分法在临床工作中结合应用,能取长补短,能对“预警信号”及时发现、正确判断,在疾病变化早期阶段甄别需要干预的患儿,采取及时有效的抢救措施,避免病情进展及恶化。
