腹腔镜全胃D 2根治术在胃上部癌治疗中的临床价值分析
2016-06-13李志涛
李志涛
腹腔镜全胃D 2根治术在胃上部癌治疗中的临床价值分析
李志涛
目的 分析腹腔镜全胃D 2根治术在胃上部癌治疗中的临床价值。方法 抽取胃上部癌患者78例,根据患者手术方式不同分为2组,其中36例接受腹腔镜全胃D 2根治术治疗患者作为观察组,42例接受开腹全胃D 2根治术治疗患者作为对照组,比较2组患者手术具体情况和术后恢复情况。结果 观察组术中出血量、切口长度明显少于对照组(P<0.05);胃肠恢复时间、进食时间、住院时间较对照组短,切口感染发生率低于对照组(P<0.05);淋巴结清扫个数、手术时间及其他并发症比较,差异无统计学意义。结论 腹腔镜全胃D 2根治术治疗胃上部癌可取得让人满意的效果,安全性高。
腹腔镜全胃D 2根治术;胃上部癌;开腹全胃D 2根治术
胃癌是我国高发恶性肿瘤,是导致我国居民死亡的第二大恶性肿瘤[1]。胃上部癌是胃癌常见类型,近年来其发生率呈逐年上升趋势。手术是胃上部癌主要治疗方案,微创技术的发展,使腹腔镜全胃D 2根治术在胃上部癌治疗中逐渐得到患者和医生的青睐。本研究中对胃上部癌患者36例采用腹腔镜全胃D 2根治术治疗,效果显著,现报道如下。
1 资料与方法
1.1 一般资料 抽取2014年1月~2015年6月期间辽宁省大石桥市中心医院就诊的胃上部癌患者78例,患者均为胃上部癌;TNM分期:I、Ⅱ期及部分ⅢA期患者;排除胃癌伴大面积浆膜层受侵,或肿瘤直径超过10 cm患者;无腹部手术史、肝肾功能不全及凝血机制异常者;患者符合腹腔镜、开腹手术指征;根据患者手术方式不同分为2组。观察组36例,男20例,女16例;年龄30~72岁,平均(47.6±10.2)岁;对照组42例,男24例,女18例;年龄30~75岁,平均(48.1±9.6)岁;2组患者年龄、性别等资料比较,差异无统计学意义,具有可比性。
1.2 方法 观察组36例患者接受腹腔镜全胃D 2根治术,患者行气管插管全身麻醉,手术者立于患者左侧,助手立于右侧,扶镜人员立于两腿间。刺脐孔建立气腹,常规三孔法或四孔法,置入相应器械,于主操作孔置入镜头,器械分别经辅助操作孔进入。先以腹腔镜对患者腹腔予以探查,明确患者腹腔具体情况,查看病灶范围及程度。然后分离大网膜,根据分区原则对淋巴结予以清扫。顺横结肠变边缘将胃结肠韧带、大网膜及胃网膜右动脉离断,清扫第6组淋巴结;顺胃十二指肠动脉对肝总动脉、肝固有动脉进行游离,对12 a组淋巴结清扫;第5组淋巴结清扫时应离断胃右动脉;第7~9、11 p组淋巴结清扫时应解剖腹腔干及其三支;第3组淋巴结清扫时应离断肝胃韧带,对胃小弯予以游离;第4 s组淋巴结清扫时,应将胃网膜左动静脉予以离断;第1~2组淋巴结清扫时,应在近脾门处将脾胃韧带结扎并离断,并离断胃短动脉,解剖胃底,离断膈胃韧带并切开膈肌腹膜折返。淋巴结清扫后,对食管下段予以游离至贲门口上缘约6 cm,将两侧营养血管切断,包括双侧迷走神经。将在贲门下约2 cm十二指肠予以离断,关闭气腹。于肿瘤上方约5 cm处离断食管,对食管近侧断端采取荷包缝合,行端侧吻合食管及空肠远侧断端并闭合。对空肠近端及距食管空肠吻合口40 cm空肠段行侧侧吻合后关闭。置入负压引流管,逐层关闭切口。
对照组患者在本院接受开腹全胃D 2根治术,患者行气管插管全身麻醉,平卧位,常规开腹,手术范围、淋巴结清除、消化道重建同观察组。
1.3 观察指标 对2组患者手术具体情况(手术时间、术中出血量、切口长度、淋巴结清除)、术后恢复情况(胃肠恢复时间、进食时间、住院时间、并发症)进行观察。
1.4 统计学方法 采用SPSS 20.0统计软件进行统计,计量资料采用±s”表示,组间比较采用t检验,计数资料以率(%)表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 2组患者手术具体情况分析 观察组术中出血量、切口长度明显少于对照组,差异有统计学意义(P<0.05);2组手术时间、淋巴结清扫比较,差异无统计学意义。见表1。
表1 2组患者手术具体情况分析(±s)
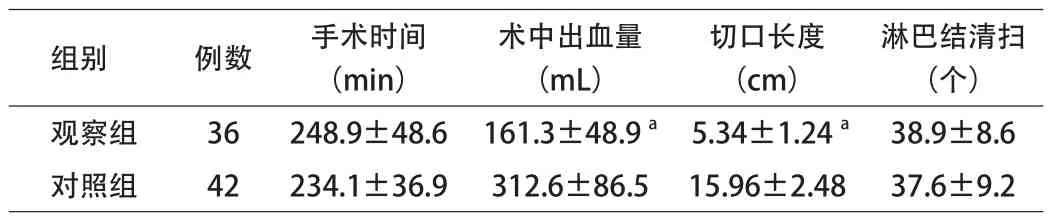
表1 2组患者手术具体情况分析(±s)
注:与对照组比较,aP<0.05
组别例数手术时间(min)术中出血量(mL)切口长度(cm)淋巴结清扫(个)观察组36248.9±48.6161.3±48.9a5.34±1.24a38.9±8.6对照组42234.1±36.9312.6±86.515.96±2.4837.6±9.2
2.2 2组患者术后恢复情况比较 观察组胃肠恢复时间(3.12±1.10)d、进食时间(5.42±0.84)d、住院时间(10.9± 2.1)d;对照组胃肠恢复时间(4.63±1.23)d、进食时间(6.39±0.96)d、住院时间(13.15±2.5)d;观察组优于对照组,差异有统计学意义(P<0.05)。
2.3 并发症 观察组患者术后切口感染1例(2.8%),粘连性肠梗阻2例(5.6%),肺部感染6例(16.7%),吻合口瘘1例(2.8%);对照组切口感染8例(19.0%),粘连性肠梗阻3例(7.1%),肺部感染6例(14.3%),吻合口瘘2例(4.8%),2组切口感染发生率比较,差异有统计学意义(P<0.05);其余并发症比较,差异无统计学意义。
3 讨论
手术是临床治疗胃上部癌的主要手段,能够改善患者预后,延长患者生存时间[2]。但临床对选择何种胃部切除术至今尚在争议。既往认为全胃切除术创伤大,改变了患者胃肠道生理结构,影响了患者术后恢复[3]。但近端胃切除术后,通常患者病灶未彻底消除,疾病复发率高。而近年来医疗技术的进步,使接受全胃切除术患者并发症和死亡率明显降低。通过全胃切除术能够彻底根除病灶,残端阳性率较低,减少了患者术后肿瘤复发率[4-5];全胃切除后胆汁不易反流至吻合口,降低了患者术后顽固性反流、小胃综合征等并发症发生率[6]。
开腹D 2根治术是以往临床治疗胃上部癌的主要术式,操作直观,淋巴结清扫彻底,但开腹D 2根治术损伤大,切口长,术中出血量多,术后恢复慢,切口易感染,影响了患者术后恢复。腹腔镜技术的应用,在很大程度上减轻了患者术后损伤,腹腔镜D 2根治术与开腹手术相比,手术创伤小、术中出血量少、术后恢复快,切口感染发生率较低等优势[7],促使腹腔镜手术在临床中的广泛应用。本次研究结果显示,与开腹手术相比,腹腔镜D 2根治术明显缩短了患者住院时间、胃肠恢复时间及进食时间,减少了患者术中出血量及术后切口感染的发生,利于患者术后恢复。而且2组患者术中淋巴结清扫个数相仿,说明,腹腔镜D 2根治术的应用,并不会影响患者淋巴结清扫情况,具有较高的应用价值。
通过腹腔镜D 2根治术治疗胃上部癌时,利用腹腔镜能够充分暴露较小的血管、神经和筋膜等腹腔精细结构,在一定程度上提高了淋巴结清除准确性。但腹腔镜清除淋巴结时,需根据患者手术体位逐渐暴露局部视野,存在一定局限性。在清除淋巴结时,需注意清除大网膜和结肠系膜前叶以及部分重要脏器等部位[8],手术操作医师应熟知手术操作步骤,熟练掌握腹腔镜全胃切除术的操作技巧,进而充分显示病灶区域,提高淋巴结清除效果,避免术中组织损伤。腹腔镜总手术时间较长,究其原因主要是术中剥离横结肠系膜前叶时耗费太长时间,术中利用小切口辅助消化道重建也延长了手术时间。手术期间,不仅需要手术操作者具备娴熟的腹腔镜操作技术及丰富的淋巴结清扫经验,助手也应该准确配合、牵拉及暴露,尽量缩短患者手术时间,减少术中损伤。
总而言之,腹腔镜全胃D 2根治术治疗胃上部癌取得让人满意效果,安全性高,值得临床进一步研究并推广使用。
[1] 喻军.腹腔镜辅助D 2根治术治疗远端进展期胃癌的疗效探讨[J].当代医学,2015,21(15):40-41.
[2] 李平,黄昌明,郑朝辉,等.腹腔镜保脾的脾门淋巴结清扫在胃上部癌根治术中的应用[J].中华外科杂志,2011,49(9):795-798.
[3] 臧卫东,张辉,陈路川,等.腹腔镜胃癌根治术中围脾门区域淋巴结的清扫优势[J].中华肿瘤杂志,2011,33(11):864-866.
[4] 宋伟.腹腔镜全胃D 2根治术与开腹手术治疗胃上部癌的疗效比较[J].中国实用医药,2015,10(17):84-86.
[5] 吴浩,凌云,王国有.腹腔镜和开腹手术行胃癌手术的临床疗效对比分析[J].当代医学,2012,18(15):72-73.
[6] 林文霖,李志雄,许燕,等.腹腔镜全胃D 2根治术与开腹手术治疗胃上部癌的比较研究[J].肿瘤研究与临床,2014,26(5):332-335.
[7] 邓正兴.腹腔镜全胃D 2根治术治疗胃上部癌的近期疗效观察[J].实用癌症杂志,2015,30(12):1941-1942.
[8] 于建平,韩晓鹏,刘宏斌,等.腹腔镜下行全胃和近侧胃切除治疗胃上部癌的疗效对比[J].重庆医学,2014,43(28):3716-3717,3721.
10.3969/j.issn.1009-4393.2016.8.021
辽宁 115100 辽宁省大石桥市中心医院肿瘤外科 (李志涛)
