全麻术后机械通气模式SIMV与PSV临床分析研究
2015-08-21孔令锁刘肇芳陈兰仁
孔令锁 杨 玥 王 赏 刘肇芳 陈兰仁
安徽省肿瘤医院麻醉科,安徽合肥230031
全麻术后患者保留气管导管进入麻醉恢复室(PACU),使用辅助或控制通气模式维持患者呼吸,既可以加速手术的周转,又可以保证患者的安全平稳苏醒恢复。近年来国内外学者以重症监护室脱机研究居多[1-6],关于全麻患者术后呼吸功能的影响鲜有报道。间歇同步指令性通气(SIMV)是PACU内较为常用和成熟的辅助通气模式,但SIMV存在对有自主呼吸的患者会对呼吸机产生依赖性,不利于自主呼吸的恢复的缺点,最近探索使用压力支持通气(PSV)模式。本课题拟对我院麻醉恢复室内这两种不同呼吸模式的比较,探讨更有利于患者康复的麻醉治疗方法。
表1 两组患者一般情况及手术、麻醉、拔管时间比较(± s)

表1 两组患者一般情况及手术、麻醉、拔管时间比较(± s)
注:与S组比较,at=-7.0948,P=0.0093<0.05
组别 n 男/女 年龄(岁) 体重(kg) ASA分级(Ⅰ/Ⅱ) 手术时间(min) 麻醉时间(min) 拔管时间(min)P组 30 18/12 42±12 59±9 21/9 180±18 202±14 22±2 S组 30 21/9 45±14 65±7 19/11 195±15 209±12 24±3a
表2 两组患者各时点SBP、DBP、HR以及呼吸模式参数的比较(± s)
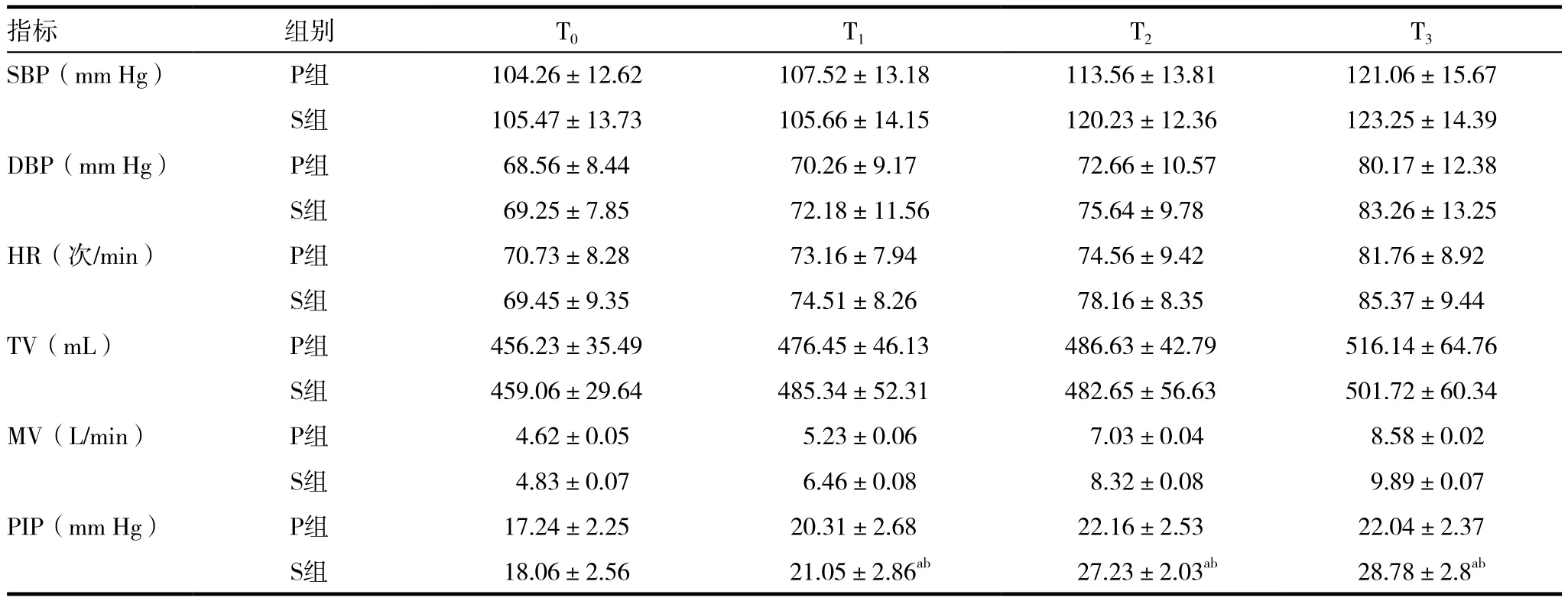
表2 两组患者各时点SBP、DBP、HR以及呼吸模式参数的比较(± s)
注:与T0时比较,aP<0.05;与P组比较,t1=-8.5804,t2=-8.5610,t3=-10.0635,bP<0.05
指标 组别 T0 T1 T2 T3 SBP(mm Hg) P组 104.26±12.62 107.52±13.18 113.56±13.81 121.06±15.67 S组 105.47±13.73 105.66±14.15 120.23±12.36 123.25±14.39 DBP(mm Hg) P组 68.56±8.44 70.26±9.17 72.66±10.57 80.17±12.38 S组 69.25±7.85 72.18±11.56 75.64±9.78 83.26±13.25 HR(次/min) P组 70.73±8.28 73.16±7.94 74.56±9.42 81.76±8.92 S组 69.45±9.35 74.51±8.26 78.16±8.35 85.37±9.44 TV(mL) P组 456.23±35.49 476.45±46.13 486.63±42.79 516.14±64.76 S组 459.06±29.64 485.34±52.31 482.65±56.63 501.72±60.34 MV(L/min) P组 4.62±0.05 5.23±0.06 7.03±0.04 8.58±0.02 S组 4.83±0.07 6.46±0.08 8.32±0.08 9.89±0.07 PIP(mm Hg) P组 17.24±2.25 20.31±2.68 22.16±2.53 22.04±2.37 S组 18.06±2.56 21.05±2.86ab 27.23±2.03ab 28.78±2.8ab
表3 两组患者各时点期动脉血气的比较(± s)

表3 两组患者各时点期动脉血气的比较(± s)
时间点 呼吸模式 PaO2(mm Hg) PaCO2(mm Hg) BE(mmol/L) pH手术结束前 P组 243.16±8.23 36.12±6.46 1.21±2.39 7.41±0.05 S组 239.24±8.64 38.14±6.91 0.98±2.76 7.39±0.07拔管前 P组 256.24±14.53 38.13±7.21 1.32±3.48 7.42±0.08 S组 263.4±18.61 37.42±6.92 1.18±3.62 7.39±0.06离开PACU前 P组 89.32±14.41 39.65±7.13 0.92±2.56 7.42±0.06 S组 84.86±15.24 41.25±8.14 1.22±2.43 7.38±0.09
1 资料与方法
1.1 一般资料
经院伦理委员会同意,选择2014年3月~6月在我院住院行择期全麻手术患者,ASA I~II级全麻后需要在PACU呼吸治疗的患者60例,其中男38例,女22例,年龄20~60岁。排除高血压病、冠心病、糖尿病、严重器官功能障碍以及困难气道的患者。
1.2 方法
所有患者在手术结束前20min时停用肌松药顺阿曲库铵(浙江仙琚,H20090202),手术结束时停用维持药丙泊酚(四川国瑞,H20030115)和瑞芬太尼(宜昌人福,H20030197)。手术结束时不予肌松药拮抗,保留气管导管送麻醉恢复室(PACU),连接呼吸机行机械辅助或控制呼吸。采用完全随机分组将患者分配到SIMV模式治疗组(S组)和PSV模式治疗组(P组),每组各30例。分别于PACU辅助通气初始(T0)、5min(T1)、10min(T2)、15min(T3),四个时间点分别记录患者呼吸机参数(自主分钟通气量、辅助通气量、潮气量、自主呼吸频率和气道压)、SpO2、心率和血压;分别于入PACU时、拔出气管导管前和出PACU前,采动脉血行血气分析。观察机械通气时间、气管导管拔管时间、自主通气量、自主呼吸频率、血压、心率和SpO2以及血气分析。
1.3 呼吸机通气治疗
实验均选用monnal T75呼吸机,SIMV组:潮气量为8mL/kg,SIMV频率12次/min,吸气时间1.5s,吸气触发流量3L/min;PSV组:支持压力15cm H2O,最小呼吸频率12次/min,吸气时间1.5s,吸气触发流量3L/min,吸入氧分数为50%。
1.4 停呼吸机指征
自主通气量、自主呼吸频率、血压、心率和SpO2等各指标正常。
1.5 拔管指征
患者神志清楚、循环稳定、肌力恢复、咳嗽反射增强以及血气分析指标正常。
1.6 统计学方法
所有数据以()表示,应用 SPSS11.0软件包进行数据处理,组内前后比较采用配对t检验,组间比较采用Studentt检验。P<0.05为差异有统计学意义。
2 结果
两组患者一般资料、手术和麻醉时间比较差异无统计学意义(P>0.05)。与S组比较,P组的拔管时间显著缩短(P<0.05)。见表1。两组患者心率和血压比较差异无统计学意义(P>0.05);呼吸频率、潮气量以及分钟通气量比较差异无统计学意义(P>0.05)。见表2。两组T0时气道峰压差异无统计学意义(P>0.05);S组气道峰压随时间推移呈上升趋势,与P组比较,在T1、T2、T3监测点差异有统计学意义(P<0.05)。见表2。两组患者的血气分析比较差异无统计学意义(P>0.05)。见表3。
3 讨论
麻醉手术后数小时内麻醉药,肌松药及神经阻滞药的残留作用尚未消失,机体保护性反射尚未完全恢复,易发生呼吸道和心血管意外的并发症。麻醉恢复室的作用是确保患者麻醉恢复期的安全,将苏醒期的并发症控制在最低限度内,从而大大提高患者返回病房的安全性[7],所以合理运用呼吸机模式对于全麻患者苏醒过程是一个重要的问题。目前呼吸机使用的模式基本上为容量控制或压力支持为主,模式多种多样,但以同步间歇指令通气和(或)压力支持通气为最常用。本研究在麻醉恢复室的两组患者均顺利撤机拔管,没有麻醉意外和并发症的发生。
同步间歇指令通气(synchronized intermittent mandatory ventilation,SIMV),此模式是指通气机在每分钟内按预设的呼吸参数(呼吸频率、潮气量、呼吸比等)给予患者指令通气,在触发窗内出现自主呼吸,便协助患者完成自主呼吸;如触发窗内无自主呼吸,则在触发窗结束时给予间隙正压通气,减少了气压性创伤的风险[8]。需要注意的是,通气机设定的SIMV频率不能过低或过高,过低则易出现呼吸支持不足、通气量过低,或患者处于脱机临界状态;而SIMV频率过高,有自主呼吸的患者会对呼吸机产生依赖性,不利于自主呼吸的恢复。
压力支持通气(pressure support ventilation,PSV)模式吸气努力达到触发标准后,呼吸机提供一高速气流,使气道压很快达到预置的辅助压力水平,以克服吸气阻力和扩张肺脏,并维持此压力到吸气流速降低至吸气峰流速的一定百分比时,吸气转为呼气[9]。PSV可作为撤离呼吸机的一种手段,患者呼吸作工减少,自觉舒服,利于呼吸肌疲劳的恢复,对于有人机对抗者,应用PSV易于使呼吸协调,因而有较好的人机协调。由于PSV允许自主呼吸,从而使患者更舒适,减少人机对抗,提高组织氧供和调节内环境平衡。研究发现,PSV模式可以增加麻醉后患者的肺换气[10-12],该模式下脱机后肺动脉压力和血流动力学与脱机前更接近[13],同时也缩短患者在PACU停留的时间[14]。这与我们实验结果提示PSV模式下拔管时间缩短和吸气值峰压降低是一致的。
本研究发现两组患者一般资料、手术和麻醉时间、血流动力学无明显差异。与S组比较,P组的拔管时间显著缩短,在T1、T2、T3监测点差异有统计学意义,可见S组吸气值峰压随时间推移呈上升趋势;两组患者的血气分析比较没有明显差异。
综上所述,两种通气模式均可应用于PACU患者的苏醒管理,对血气和血流动力学均无影响,但PSV机械通气模式能显著降低患者气道峰压,缩短拔管时间,在恢复室苏醒过程中更为平稳。
[1]邓琳,龚鸿昌.机械通气患者的不同撤机方式的研究[J].四川医药,2011,32(9):1417-1419.
[2]董敏.PSV与SIMV+PSV两种撤机方法应用于COPD患者的临床对比研究[J].河南医学研究,2014,23(4):40-42.
[3]刘新茹,贾红光,杜伟.三种呼吸模式对COPD合并呼吸衰竭周围循环和血气分析的影响[J].临床肺科杂志,2012,17(8):1507-1508.
[4]张勇.两种机械通气模式治疗30例ARDS临床分析[J].现代医院,2007,7(5):45-46.
[5]王涛,陈尚华,刘小彬.不同机械通气模式对ARDS患者血管外肺水及临床疗效的影响[J].皖南医学院学报,2012,31(5):409-411,414.
[6]Chittawatanarat K,Jaikriengkrai K,Permpikul C;Survey of respiratory support for intensive care patients in 10 tertiary hospital of Thailand[J].J Med Assoc Thai,2014,97(Suppl 1):S8-14.
[7]Milby A,Böhmer A,Gerbershagen MU,et al.Quality of post-operative patient handover in the post-anaesthesia care unit: a prospective analysis[J].Acta Anaesthesiol Scand,2014,58(2):192-197.
[8]陈华山.IPPV和SIMV通气模式的特点分析与比较[J].中国卫生产业,2012,9(8):148-148,150.
[9]陈宇清,周新.压力支持通气技术的研究进展[J].中国呼吸与危重监护杂志,2006,5(1):74-78.
[10]Fabrícia C. Hoff,Mauro R. Tucci,Marcelo B.P. Amato,et al.Cycling-off modes during pressure support ventilation:Effects on breathing pattern,patient effort,and comfort[J].Journal of Critical Care,2014,29(3):380-385.
[11]Henri Meric,Pascale Calabrese,Didier Pradon,et al.Physiological comparison of breathing patterns with neurally adjusted ventilatory assist(NAVA)and pressure- support ventilation to improve NAVA settings[J].Respiratory Physiology & Neuro-biology,2014,159(1):11-18.
[12]Von Goedecke A,Brimacombe J,Hormann C,et al.Pressure support ventilation vs. continuous positive airway pressure ventilation with the ProSeal laryngeal mask airway:a randomized crossover study of anesthetized pediatric patients[J].Anesth Analg,2005,100:357-360.
[13]Türköz A1,Balcı ŞT,Gönen H,et al.The effects of different ventilator modes on cerebral tissue oxygen saturation in patients with bidirectional superior cavopulmonary connection[J].Ann Card Anaesth,2014,17(1):10-15.
[14]Hisham H,Abdelwahab,Ahmed Mohammed Omar,et al.Does pressure support ventilation improve the postoperative outcome of adeno-tonsillectomy patients,A prospective randomized trial[J].Egyptian Journal of Anaesthesia,2012,28:157-161.
