丘脑-边缘系统参与急性疼痛慢性化的研究进展*
2024-02-29韦东方潘翔宇曹君利
韦东方 周 瑜 潘翔宇 曹君利,4 △
(1 徐州医科大学 江苏省麻醉学重点实验室,徐州 221004;2 江苏省麻醉与镇痛应用技术重点实验室,徐州221004;3 国家药品监督管理局麻醉精神药物研究与评价重点实验室,徐州 221004;4 徐州医科大学附属医院麻醉科,徐州 221002)
疼痛是一种与实际或潜在的组织损伤相关的不愉快的感觉和情绪体验,或与此相似的经历[1]。急性疼痛是机体防御潜在有害刺激的基石,然而持续或反复发作3 个月以上的疼痛被定义为慢性疼痛,是当今社会重要的健康问题,也是导致功能障碍的主要原因[2]。其发病率及流行率在全球范围内上升,影响到超过15%的世界人口和30%的美国人口[3]。虽然对急性疼痛的管理和治疗已见成效,但慢性疼痛病人的需求在很大程度上没有得到满足,超过30%的慢性疼痛病人将他们的疼痛程度描述为严重,近40%的慢性疼痛病人对他们的治疗并不满意,这说明目前对慢性疼痛的治疗手段有限。因此,迫切需要提高预防、诊断和开发新治疗方法的能力,但要实现这一点,需要深入研究慢性疼痛的原因和潜在机制。
Beecher 在20 世纪50 年代首次指出,在临床研究中,慢性疼痛不仅仅是单纯持续时间较长的急性疼痛,其与引起急性疼痛的伤害性刺激或损伤之间的关系不是绝对的[3]。有关疼痛的神经影像学研究也逐渐验证了Beecher 的结论,越来越多的证据表明慢性疼痛状态中的大脑并不等同于经历长期急性疼痛的大脑。例如,一项针对亚急性腰背痛病人的纵向脑成像研究显示,随着疼痛的持续,脑灰质密度逐渐降低[4],且前额叶皮质(prefrontal cortex,PFC)与伏隔核(nucleus accumbens, NAc)较强的功能连接预测了疼痛的持续程度;此外,在慢性腰痛病人中,Apkarian 等[5]揭示了这些病人的丘脑(thalamus, TH)和前额叶皮质的灰质减少,这与健康受试者在经历急性疼痛刺激过程中观察到的灰质增加形成对比。在啮齿类动物慢性神经病理性疼痛模型中,Metz 等[6]表明实验组大鼠内侧前额叶皮质2/3 层锥体神经元其基底树突变长、分支增加且树突棘密度也选择性增加。以上研究结果意味着在丘脑及边缘皮质区域在急性疼痛到慢性疼痛的转变中具有重要作用。
近年来,越来越多的人开始关注“急性疼痛向慢性疼痛的转变”,既往由于缺乏理想的技术手段,相关的基础研究较少且多聚焦于理论,导致其背后的神经生物学机制尚不明确。因此,本文从神经影像学和动物实验模型相结合的角度,概述了在急性疼痛转变为慢性疼痛中涉及疼痛感觉-识别(丘脑)到情绪-情感两方面(边缘系统)大脑区域的变化,来进一步探究在急性疼痛慢性化过程中关键的神经回路机制,从而为开发更理想的、更有效的慢性疼痛的治疗方案提供见解。
一、急性疼痛和慢性疼痛的研究历程
在20 世纪前期,疼痛科学领域都是从急性损伤的角度进行研究的,探究组织损伤后的反应变化及其背后的途径。直到20 世纪末,大鼠神经病理性疼痛模型建立后,才证明了急性疼痛和慢性疼痛并不完全相同[7,8]。随后,研究人员通过使用啮齿类动物慢性疼痛模型来测试各种药物以期治疗慢性疼痛,并继续寻找更接近特定类型临床慢性疼痛的其他模型[9]。重要的是,通过对啮齿动物慢性疼痛模型的研究,研究人员发现脊髓通路在回路特性上产生了动态变化,从而提出了“中枢敏化”的概念[10]。外周驱动脊髓重组的概念很快发展起来[11],人们试图通过逆转这些过程来逆转慢性疼痛。既往观点是疼痛的感知是由脊髓丘脑途径的投射回路中的信息传递决定的,通过降低介导中枢敏化的脊髓次级神经元的兴奋性来降低丘脑和皮质的伤害性反应,达到治疗慢性疼痛的目的[12]。事实上,在啮齿类动物慢性疼痛模型中,缺乏关于神经重组的证据,其仅强调了外周传入伤害感受器、背根神经节、脊髓回路及下行抑制系统的变化[13]。虽然来自外周和脊髓的潜在靶点逐渐增多,但在该层面产生的治疗方法镇痛效果仍然有限,且研究人员努力将其镇痛效果从动物模型过渡到人类。
直到20 世纪90 年代,进入功能磁共振成像(functional magnetic resonance imaging, fMRI) 的发展时期,该方法迅速取代了相对繁琐的正电子发射断层扫描(positron emission tomography, PET)技术,并成为研究人脑功能的主要手段。fMRI 及其相关测量指标在揭示急性疼痛和慢性疼痛的神经回路方面具有重大作用[14]。神经影像学的出现使研究人员能够通过无创操作来研究中枢神经系统在慢性疼痛发展和维持中的作用,且影像学研究结果明确表明不同的慢性疼痛状态与不同的大脑特性相关。例如,在最近的研究中发现,慢性腰痛病人在中央后回、中央旁小叶、辅助运动区和前扣带回皮质(anterior cingulate cortex, ACC)的低频波动幅度(low-frequency fluctuations, ALFF,量化大脑的内在活性及连接性的指标)增加,而间歇性疼痛加重的病人在常见疼痛相关区域(如脑岛、杏仁核、丘脑和海马)中的ALFF 升高,在默认模式网络(default mode network, DMN)中的ALFF 降低[15,16]。此外,神经影像学的研究改变了人们对偏头痛机制的理解,神经影像学结果显示偏头痛病人在偏头痛发作期间和发作间歇都有广泛的脑功能[17,18]和结构[19]改变。研究初级体觉皮质表明,在偏头痛先兆发作期间,脑桥和同侧之间的连通性增加[20],且与“偏头痛生成器”对应的脑干区域存在过度灌流;而在发作前和发作时下丘脑与三叉神经脊束核和背侧脑桥之间的功能连接发生了改变。因此推测,下丘脑投射网络的功能变化可能是偏头痛发作的真正驱动因素[21]。同样的,在啮齿类动物神经损伤模型中,Baliki 等[22]进行全脑连通性分析,观察到在损伤后4 周时,仅在边缘系统结构中以及边缘和伤害性结构之间出现广泛的连通性变化,表明随着疼痛的持续,存在着从伤害性结构到情绪性结构的转变[23]。这些研究结果充分的证明了慢性疼痛的特征取决于不同的大脑解剖和功能状态,表明大脑在急性疼痛转变为慢性疼痛过程中存在可塑性重组。这种重组可以理解为神经系统的特性与特定损伤的相互作用,从而产生新的慢性疼痛大脑状态。
综上所述,慢性疼痛中的大脑不仅仅是将外周伤害性信息编码为感觉,而是通过调节与疼痛感觉及疼痛相关情绪有关的不同脑区之间的相互作用而产生相应的动态变化。事实上,不管在临床病人还是动物模型上,急性疼痛到慢性疼痛之间并没有时间上的空窗期,而是一个由生理性疼痛到病理性疼痛的转变,由单一疼痛到疼痛-情绪共病的连续病理过程,即急性疼痛的慢性化。人脑的fMRI 研究表明[24],躯体和内脏的伤害性刺激会引起几个脑区的协同激活,包括丘脑、ACC、岛叶皮质、初级体觉皮质和第二躯体感觉区(primary somatosensory cortex, S1; secondary somatosensory cortex, S2)、PFC和杏仁核 (amygdala, Amy)。这种涉及疼痛的感觉-识别和情绪-情感两方面的大脑区域网络被称为“疼痛矩阵” (pain matrix)[25]。随着对大脑边缘系统情绪-疼痛调控机制的深入研究,现在普遍将整个慢性疼痛的发生过程划分为四个阶段,即易感因素、伤害性刺激、慢性化过程以及疼痛维持阶段[26]。其中慢性化过程受感觉与情感两个维度的影响,通过对疼痛小鼠急性期与慢性期的脑功能成像发现,其本质是疼痛调控由感觉系统主导向情绪系统主导过渡的病理过程。接下来将进一步讨论丘脑-边缘系统中上述几个重要脑区在急性疼痛慢性化过程中的改变。
二、丘脑参与急性疼痛慢性化的机制
在20 世纪早期,认为疼痛源于丘脑,这与对躯体感觉相关的大脑皮质的刺激很少引起疼痛的现象相符[27],丘脑不仅是将感觉信息传递到大脑皮质的中继站,而且还接受多于外周输入的来自大脑皮质的输入[28]。如今,认为疼痛的感知是由丘脑和皮质相互作用共同产生的[29]。
1.在急性疼痛中的调节
在疼痛产生的机制方面,伤害性背角神经元通过脊髓丘脑束将其轴突传递到丘脑的后部、内侧和外侧。在外侧丘脑,这些纤维中约5%终止于丘脑腹后外侧核(ventral posterior lateral thalamic nucleus,VPL)的躯体感觉神经元,约30%靶向丘脑腹后下核(ventral posterior inferior nucleus, VPI)。VPL-S1回路参与调节伤害性感受的感觉辨别方面;VPI-S2回路也参与了感觉辨别功能,但也可能参与了更高阶的认知功能。脊髓丘脑束纤维的最大部分(40%)定位于丘脑后核群,包括后核、膝上核和枕前核(anterior pulvinar nucleus, PuA)。PuA 是卒中后中枢疼痛的最有可能的区域[30],并在皮肤受到疼痛刺激时会产生最大的反应[31]。接受脊髓丘脑束输入的丘脑后核的中继神经元投射到后岛叶,这种投射有助于伤害性感受的处理、疼痛的认知以及疼痛感觉的产生。最后,约25%的脊丘脑束纤维终止于丘脑内侧核,包括背内侧核(mediodorsal nucleus, MD)、中央外侧核和束旁核。接受脊髓丘脑束输入的这些核团的中继细胞主要投射到ACC 和PFC 的前部,这些投射参与调节运动和痛觉的情感成分。
2.在慢性疼痛中的变化
(1)结构及连接性变化
人类的经颅微电流刺激和影像学研究很好地证明了丘脑在急性疼痛中的显著作用[32],以下影像学研究结果支持丘脑在慢性疼痛中产生了结构及功能连接方面的变化:最近的一项fMRI 研究通过观察在糖尿病疼痛病人静息状态下单个大脑区域的相关活动模式,结果显示丘脑腹后核(ventroposterior thalamus, VP)和MD 的丘脑连通性降低[29]。同时,纤维肌痛病人静息状态下,丘脑和岛叶皮质之间的连通性仍降低。在啮齿类动物的慢性炎症疼痛模型中,当光遗传激活投射至VPL 和丘脑腹后内侧核(ventral posterior medial thalamic nucleus, VPM)的丘脑网状核(thalamic reticularnucleus, TRN)时,小鼠的痛敏症状得到缓解,而γ-氨基丁酸(γ-aminobutyric acid, GABA)能递质的减少促进了疼痛[33]。这些结果与一项在慢性神经病理性疼痛病人中使用基于体素的形态计量学的研究一致,该研究发现,随着TRN 和S1 皮质活性的降低以及丘脑抑制性神经递质的减少,丘脑的体积显著缩小[34]。
(2)活性变化
已有大量研究数据表明,丘脑的活性在慢性疼痛过程中也发生了显著变化。神经影像学研究显示,慢性自发性疼痛病人的丘脑局部脑血流(regional cerebral blood flow, rCBF)产生改变[35]。在一项使用O-15的PET 的研究表明,在自发性疼痛发作期间,丘脑的rCBF 可能增加或减少[36,37]。慢性神经病理性疼痛与持续性丘脑活性降低有关并且伴随丘脑皮质节律的改变[29]。慢性腰背痛病人与双侧丘脑后部的活性下降相关,且与丘脑体积减小和神经元减少所致的递质失衡有关[38,39]。丘脑中躯体感觉神经元的减少通过干扰丘脑网状核神经元的活性,扰乱丘脑皮质节律,从而影响疼痛[34]。因此,以上研究结果表明,丘脑在急性疼痛和慢性疼痛中均发挥作用。
三、边缘系统参与急性疼痛慢性化的机制
边缘系统分为边缘皮质及皮质下结构,其中边缘皮质包括扣带回、海马、海马旁回、齿状回等;皮质下结构包括杏仁核、伏隔核、下丘脑等。其是调节情绪、情感的关键网络[11]。
不同的慢性疼痛状态具有不同的大脑特性,但其变化的总体特征是边缘系统的解剖和功能重组,即边缘皮质和皮质下结构的改变[40]。越来越多的研究表明边缘系统是奖赏和动机行为的核心,是急性疼痛的调节剂,也是慢性疼痛的中继站[41]。在临床研究中,边缘系统也被认为是发展为慢性疼痛的风险因素[29]。Baliki 等[42]通过比对急性腰背痛病人的fMRI 检查结果,揭示了一项具有里程碑意义的发现,即NAc 和PFC 之间功能链接的增强预测了急性腰背痛向慢性腰背痛状态的转变,并且与对慢性疼痛的非易感性成反比。此后,大量的研究都强调了慢性疼痛与边缘系统之间的密切联系。最近研究人员发现该系统也涉及慢性疼痛在情绪情感方面的发展、放大和持续中的调节。
1.前额叶皮质
PFC 是大脑皮质中额叶前部的区域[4]。其中背外侧PFC (the dorsolateral PFC, dlPFC)、背内侧PFC(the dorsomedial PFC, dmPFC)、腹内侧PFC (the medialventral PFC, vmPFC)、眶额叶皮质及内侧前额叶皮质(medial prefrontal cortex, mPFC)是常见的功能分区[43]。mPFC 又分为ACC、边缘下皮质和前边缘皮质。PFC 参与感觉、情绪、决策和恐惧学习的调节,因此,它在疼痛的情感和认知方面发挥着至关重要的作用[44]。此外,一项关于实验疼痛刺激的分析表明,PFC 和疼痛刺激呈正相关,且在急性疼痛慢性化过程中,该区域产生了形态和功能重组[45]。
(1)在急性疼痛中的调节
人类fMRI 研究表明,岛叶皮质投射到PFC 的腹侧定向通路负责调节疼痛强度的感知[46]。其不同于后顶叶皮质和右侧dlPFC 的激活,后者负责调节疼痛的空间识别[4]。且PET 结果显示,躯体感觉皮质、ACC、岛叶皮质和dlPFC 在疼痛过程中显著激活[47]。在一项针对健康人类受试者的脑电图(electroencephalogram, EEG)研究中,mPFC 的伽马振荡选择性编码强直性疼痛的主观感知[48]。PFC 还接收来自视觉和听觉皮质的传入,额叶和顶叶皮质以及嘴侧ACC/mPFC 之间的功能连接与视觉线索对疼痛评估的影响呈正相关[49]。同样,听觉传入也可以调节疼痛感知,这取决于角回与右侧dlPFC 之间的完整连接[50]。
在啮齿类动物的研究中,Lee 等[51]使用光遗传学技术直接激活神经损伤大鼠的mPFC 或mPFC-NAc这一回路,结果显示实验组大鼠痛觉超敏反应及疼痛相关行为缓解。为了探究这一回路在急性疼痛期间的必要性,研究人员通过光遗传学抑制大鼠的mPFC-NAc 回路,观察到实验组大鼠对热痛的缩足潜伏期降低且产生了条件位置厌恶行为,表明抑制该回路增加了大鼠的伤害性反应和厌恶行为[52]。
(2)在慢性疼痛中的变化
结构及连接性变化:许多研究表明,在慢性疼痛期间PFC 的灰质体积减少。fMRI 结果显示,随着疼痛持续,慢性背痛病人双侧dlPFC 和右侧丘脑的灰质体积减少5%~11%,相当于10~20 年正常衰老过程中灰质体积的丢失,且与康复病人相比,这些病人海马区与mPFC 之间的连接性也大幅度降低[53]。同样,在慢性腰背痛病人中,在进行疼痛诱导操作后,疼痛等级的评估与中脑导水管周围灰质(periaqueductal gray, PAG)至mPFC 的连接性存在显著负相关性[54]。这些病人显示mPFC 与DMN 后部成分的连接降低,但与岛叶皮质的连接增加,其增加程度与疼痛强度成正比例[55]。此外,在慢性复杂性区域疼痛综合征病人中发现,mPFC 灰质萎缩,并伴有白质完整性的缺失及与基底神经节之间的连接减少,这些病人的疼痛强度与左侧海马和左侧杏仁核的体积呈正相关,但与双侧dlPFC 的体积呈负相关[56]。
在啮齿类动物研究中,对大鼠进行坐骨神经损伤(spared nerve injury, SNI)处理1 周后发现,mPFC中第5 层的锥体细胞对兴奋性谷氨酸能神经递质的反应减少了约50%,自发兴奋性突触电流的频率也降低,其顶端树突较短且分支减少[57]。在慢性疼痛病人中,较短的树突分支可能导致了灰质体积的减少。
活性变化:在慢性疼痛过程中,PFC 的活性也发生了变化。慢性腰背痛病人的mPFC 中表现出异常的血氧水平依赖性(blood flow, BOLD)高频动力学,这与疼痛信号传导/调节大脑区域的功能连接改变有关,这些病人PFC 的血流量显著减少,但小脑的血流量增加[58]。同样,通过PET 技术对局部血流量的检测研究表明,非典型面部痛病人受到疼痛热刺激时PFC 的血流量减少。实验动物研究表明,大鼠受到急性伤害性刺激后,mPFC 前边缘区域的神经元会增加放电频率。慢性疼痛会抑制基础自发和疼痛诱发的放电速率,但通过低频光遗传激活mPFC,会放大mPFC 产生的基础自发及疼痛诱发放电以抑制疼痛[59]。全细胞记录还显示,小鼠慢性缩窄性损伤对侧的PAG 第V 层皮质投射神经元的兴奋性显著降低[60]。
2.伏隔核
NAc 位于基底核与边缘系统交界处,根据其解剖和纤维联系的不同可以分为两部分:腹内侧新月形的壳部(shell)和围绕前联合的背外侧的核部(core)[61]。NAc 内超过95%的神经元是GABA 能中型多棘神经元(medium spiny neurons, MSNs)。其从杏仁核、海马体和前额叶皮质接受大量的兴奋性谷氨酸能传入,并从腹侧被盖区(ventral tegmental area, VTA)接受多巴胺能传入,是调节动机、情绪处理和奖赏的关键脑区。近年来,大量证据表明,NAc 在慢性疼痛状态以及从急性疼痛到慢性疼痛的转变中起到了根本作用[62]。
(1)在急性疼痛中的调节
既往的研究显示,人类和大鼠的fMRI 结果均表明NAc 在急性伤害性热刺激的开始时显著失活,而在刺激撤退时显著激活[63]。其他人脑fMRI 研究结果表明,给予急性疼痛刺激时,VTA-NAC 的功能连接被抑制,且该脑区的灰质体积也相应减少,VTA 和NAC 中的灰质体积变化能够预测受试者的积极或消极预期相关的疼痛强度[64]。在啮齿类动物研究中,Moriya 等[65]证实了给予急性疼痛刺激的小鼠,其VTA 内多巴胺能神经元的活性快速而短暂的增加。
(2)在慢性疼痛中的变化
结构及连接变化:最近的一项研究进一步探讨了NAc 在急性疼痛慢性化中的作用,该研究表明,与健康对照组相比,有发展为慢性疼痛风险的亚急性腰背痛病人的伏隔核体积较小并在慢性阶段持续存在;在后续的随访中,持续性疼痛病人的NAc shell 和ACC 之间的功能连接减弱且与疼痛强度成正相关,而NAc core 和ACC 之间的功能连接增强[62]。事实上,在亚急性腰背痛病人发展为慢性腰背痛病人的首次研究中发现[66],NAc 的功能连接对慢性疼痛的发展具有较强的预测价值:与恢复的病人相比,NAc 和mPFC 之间的连接强度在过渡到慢性疼痛状态的病人中显著增加;此外,仅此项就能够以较高的准确率(> 80%)预测出过渡为慢性疼痛的个体。mPFC 和NAc 之间的功能连接增强可能成为控制向慢性疼痛过渡的关键门控过程。
对患有慢性神经病理性疼痛转基因小鼠的研究表明,触觉异常性疼痛的发展是由于VTA 内多巴胺能神经元放电减少引起NAc 胞外多巴胺浓度降低导致了NAC shell 的间接棘突投射神经元(indirect spiny projection neurons, iSPNs)的兴奋性增强,并且其树突较对照组数目减少、长度变短[67]。
活性变化:对亚急性和慢性腰背痛病人NAc静息状态下的频谱密度分析显示,仅在慢性疼痛阶段有低频(0.01~0.027 Hz)的能量损失,表明NAc的活性改变是慢性疼痛状态的标志[62]。在啮齿类动物研究中,Moriya 等[65]证实了VTA-NAc 回路参与了慢性疼痛的调控。在慢性神经病理性疼痛模型中,从VTA-NAc shell 的多巴胺能奖赏回路活性降低。电生理学分析表明,慢性疼痛小鼠中投射到NAc 的多巴胺能VTA 神经元的固有兴奋性降低[68]。直接光遗传调控VTA 神经元或其在NAc 的投射可暂时减轻神经病理性痛觉异常,提示VTA-NAc 回路中与奖赏相关的输出的减少与整个神经病理性疼痛状态有关[69]。
3.杏仁核
杏仁核是边缘系统颞叶内侧的杏仁状结构,其基底外侧杏仁核(lateral/basolateral amygdala nuclei,LA/BLA)、中央杏仁核(central nucleus of the amygdala,CEA)和间质细胞团(intercalated cell mass of the amygdala, ITC) 形成杏仁核介导的疼痛行为和疼痛调制的核心回路。LA/BLA 接收来自皮质和丘脑的多模式感觉信息,并结合情感感知信息,然后将其传递到CEA。CeA 整合了来自BLA 的直接兴奋性投射,以及通过ITC 的抑制性投射。ITC 是一组介于BLA和CeA 之间的GABA 能中间神经元。众所周知,杏仁核除了接受丘脑和皮质区域的伤害性信息的传入,还处理来自脑干和脊髓的伤害性信息从而参与调节疼痛的情绪成分[70]。其不仅通过下行抑制控制系统调节疼痛,而且有助于疼痛反应的产生和增强[71]。
(1)在急性疼痛中的调节
研究人员通过使用fMRI 来检测健康受试者对急性电痛刺激的反应。结果显示,在杏仁核、丘脑等脑区检测到信号反应的显著增强[72]。自从首次发现杏仁核的伤害性途径以来[73],临床前[74]和临床[75]的研究为杏仁核参与疼痛提供了直接支持。例如,麻醉大鼠的在体及啮齿动物离体脑切片的电生理记录和分子生物学分析显示,在给予实验组大鼠急性伤害性刺激(包括机械或热刺激)后其杏仁核的神经元兴奋性增加,且突触传递增强[76];在内脏疼痛模型中,也观察到了上述变化,且观察到杏仁核中活性标记物c-Fos 蛋白、细胞外信号调解激酶的增加[77]。此外,通过在健康志愿者的左手皮肤给予急性热痛刺激后,其脑fMRI 结果显示双侧杏仁核诱发显著增强的血氧水平依赖性信号,且杏仁核的激活程度与疼痛强度呈正相关[78]。
(2)在慢性疼痛中的变化
结构及连接变化:人类fMRI 研究证实了这些发现的临床相关性[79]。慢性腰痛病人MRI结果显示,PFC-Amy-NAc 回路中其功能性连接增强,杏仁核体积减小,PFC-Amy-NAc 回路结构的解剖特征可以作为预测慢性疼痛的风险指标[75]。此外,复杂性区域疼痛综合征病人的左侧杏仁核与PFC、ACC 和基底神经节之间的功能连接不同,边缘回路与慢性疼痛的预测和急性疼痛慢性化的过渡有关[41]。与健康对照组相比,肠易激综合征(irritable bowel syndrome, IBS)病人的杏仁核和岛叶、中央前回和中央后回以及辅助运动区之间具有更高的正静息状态功能连接,这种连接的增加与疼痛强度呈正相关[80]。
活性变化:CeA 是杏仁核疼痛相关功能的主要输出核,其会增强疼痛反应及相关负性情绪行为(痛觉敏感、焦虑及厌恶行为),也被称为“伤害性杏仁核”[81]。尽管它接受来自不同区域的输入,但有两个区域特别重要:①来自臂旁核(parabrachial nucleus, PBN)的兴奋性输入;②来自相邻侧BLA的输入。CeA 由不同亚型的GABA 能神经元组成,并受到局部兴奋性神经元和各种类型的抑制性神经元之间的相互作用。首先,在慢性疼痛中,来自外周和脊髓网络的输入增强为扩大PBN-CeA 中的突触传递提供了机会[82]。对膜特性以及突触传递的分析表明在炎性和神经病理性疼痛模型中CeA 的兴奋性增强[83];其次,CeA 中兴奋性和抑制性传递之间的平衡由强啡肽调节,强啡肽是一种内源性阿片肽,与脑啡肽和内啡肽相反,它诱导厌恶和焦虑。据报道,应激后CeA 中强啡肽含量增加[82,84],提示CeA可能参与了慢性应激引起的疼痛加剧。
与CeA 一样,BLA 是整合多模式感觉信息的主要场所,接受来自听觉通路以及各种伤害性和非伤害性躯体感觉刺激的输入,其直接介导伤害性刺激的情绪反应,并通过参与恐惧记忆间接影响慢性疼痛。它主要通过将伤害性感受信息传递给CeA,从而产生避免受伤或疼痛的反应。除了CeA 外,BLA 投射至mPFC,其调控伤害性刺激的上升通路,广泛涉及疼痛的感知和情感方面。Neugebauer 等[81]的研究表明,慢性疼痛状态下BLA 神经元的过度激活会导致mPFC 的失活,这伴随着慢性疼痛相关认知能力的下降。并且通过毁损外侧BLA,在SNI 28 天后观察到触觉异常性疼痛症状的缓解[11]。这些发现强调了BLA 在编码疼痛相关负性影响方面的重要性。
四、总结与展望
既往的大多数研究都是将急性疼痛与慢性疼痛相互割裂,分开研究,事实上慢性疼痛的形成并不是一蹴而就的,其中的机制远比想象的要复杂得多。本文将神经影像学及动物疼痛模型相结合,对于急性疼痛和慢性疼痛的机制研究进展进行了综述,为进一步探索急性疼痛慢性化的神经回路机制提供了拙见。慢性疼痛的发展似乎取决于大脑的皮质边缘系统。通过人脑神经影像学的结果,发现在皮质边缘系统中前额叶皮质、伏隔核及杏仁核等脑区在急性疼痛慢性化过程中其活性升高,体积减小及各脑区之间功能链接增加的变化(见图1);在啮齿类动物层面,其皮质边缘系统中痛觉相关脑区产生可塑性变化,并通过调控这部分脑区,可以恢复啮齿类动物的疼痛阈值及疼痛产生的负性情绪等行为。综上所述,在急性疼痛慢性化中丘脑-皮质边缘系统的结构和功能发生了变化,并且动物和人类结构之间存在相似性,即大脑对疼痛的感知不仅依赖于伤害性感觉信息到丘脑的传入,更是受到情绪系统的调节,皮质边缘系统对于调节和评估疼痛的严重程度以及缓解疼痛的奖赏方面至关重要。
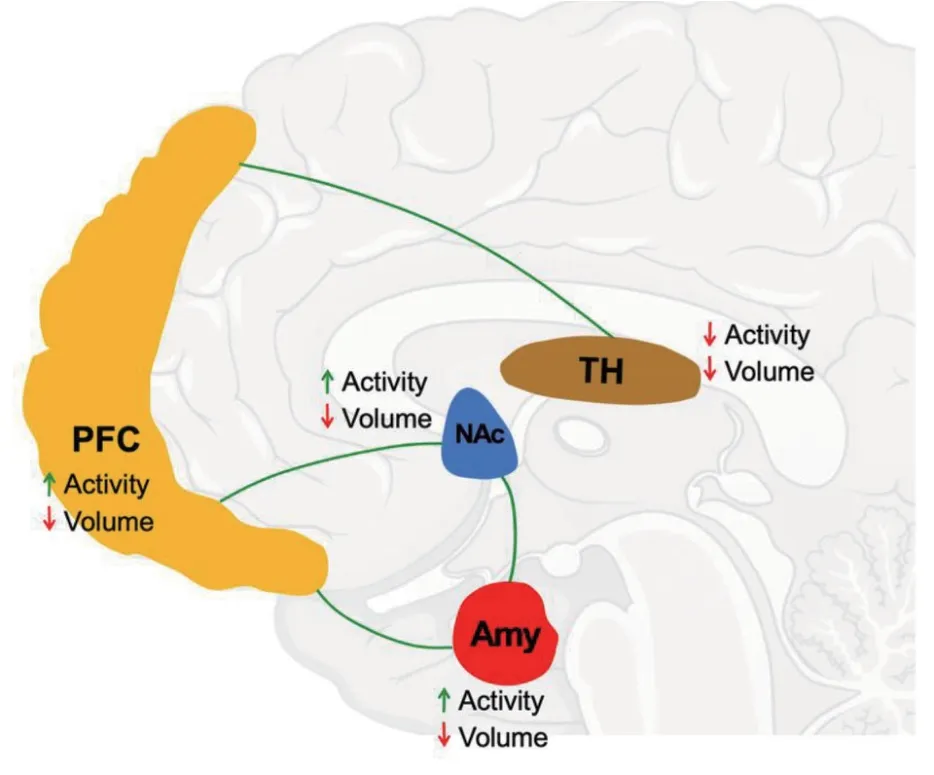
图1 急性疼痛慢性化过程中丘脑-边缘系统相关脑区的变化特征━:Increased connectivity; ↑:Increased;↓:Decreased;丘脑:thalamus (TH);前额叶皮质:prefrontal cortex (PFC);伏隔核nucleus accumbens (NAc);杏仁核:amygdala (Amy)
因此,未来的研究有望通过一个相对客观的神经影像学指标结合啮齿类动物疼痛模型来找到急性疼痛慢性化过程中任一时间点的生物标记物,从多个水平多条途径对疼痛的基础理论进行大胆的创新性探索。并将基础研究结合临床实践,试图对慢性疼痛病人进行疼痛分层,预测治疗反应。未来通过靶向调节这些生物标志物,有望从根本上对慢性疼痛病人进行最优的个体化治疗。
利益冲突声明:作者声明本文无利益冲突。
