经皮后外侧入路脊柱内镜治疗中下段胸椎间盘突出症疗效观察*
2024-02-29李忠铭
李忠铭 杨 洋
(南通大学附属医院疼痛科,南通 226001)
胸椎间盘突出症的发病率较低,仅占椎间盘切除术人群的0.15%~4%,75%病变节段位于下胸椎(T9~L1)[1~3]。目前临床治疗中,胸椎间盘突出仍采用开放手术的方式居多。近年来经皮脊柱内镜技术发展迅速,与传统椎板开窗髓核摘除术相比具有操作相对简单、创伤较小、手术时间短、病人痛苦较少、恢复时间短、严重并发症少等优点,通常应用于腰椎间盘突出症,但将该技术应用到胸椎间盘突出的报道较少,应用经皮脊柱内镜后外侧入路技术处理不同类型胸椎间盘突出症的手术方法、工作通道建立、内镜下精准定位等问题尚无深入分析的文献资料[4]。目前国内外已有将经皮椎间孔镜手术治疗胸椎间盘突出症切除应用到临床上的成功案例。因此,本研究对13例胸椎间盘突出病人应用经皮侧路脊柱内镜技术进行手术治疗,观察其疗效和相关并发症,以探讨该技术在治疗胸椎间盘突出方面的治疗效果及可行性。
方 法
1.一般资料
本研究通过南通大学附属医院伦理委员会审核(伦理批号2021-K005)。选取2016 年1 月至2021 年12 月疼痛科腰间盘突出经皮侧路椎间孔镜技术进行手术病例13 例,其中男8 例,女5 例,年龄54~75岁,平均年龄63.3 岁,均为单节段突出,病变间隙:T7/8~T10/11突出各2例,T11~12突出3例、T12~L1突出2例,其中伴椎间盘钙化3 例,后纵韧带骨化1 例。
纳入标准:①符合《胸椎间盘突出症的诊断与治疗》中胸椎间盘突出症的诊断标准[5];②MRI、CT 检查结果显示神经根或脊髓受压(见图1A),且为单节病变;③症状反复发作,经保守治疗3 个月以上效果不佳;④症状重有强烈手术意愿者;⑤初次行手术治疗。
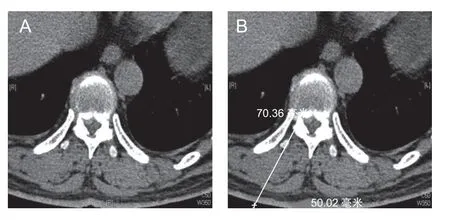
图1 定位与数据测量
排除标准:①合并脊柱肿瘤、脊柱感染;②合并黄韧带骨化、胸椎管骨性狭窄;③存在胸椎手术史或胸椎结构畸形;④手术区域软组织或皮肤感染;⑤凝血功能障碍;⑥焦虑、抑郁及沟通障碍者。
2.手术方法
(1)术前准备和定位:预先在PACS 影像系统设计入路方向、旁开角度及旁开距离(见图1),病人取健侧卧位,DSA 机(美国GE 公司)正侧位X 线透视定位目标椎间隙,标记棘突中线,在棘突中线旁开做标记作为穿刺点,穿刺点旁开距离一般在4.5~6 cm。
(2)穿刺:在穿刺点用1%利多卡因注射液局部麻醉,用18G 穿刺针向目标椎间隙穿刺,穿刺方向为外上方斜向内下方,与矢状面成40°~60°夹角不等。穿刺过程及针抵至关节突后0.5%利多卡因注射液浸润阻滞。调整穿刺针角度,使穿刺针滑过上关节突腹侧,侧位透视至椎间隙后缘,正位透视接近椎弓根内缘连线,勿太深,避免突然捅入椎管损伤脊髓神经(见图2)。
(3)椎间孔成形:安置导丝,切开皮肤约8 mm,逐级扩张,采用不同尺寸安全磨钻磨除上关节突腹侧部分骨质,行骨性通道建立,打磨时正位透视不能超过椎弓根内缘连线(见图3),避免进入椎管损伤脊髓神经。骨性通道成形后置入工作通道管,正位透视接近椎弓根内缘连线,侧位透视在椎间隙后缘(见图4)。
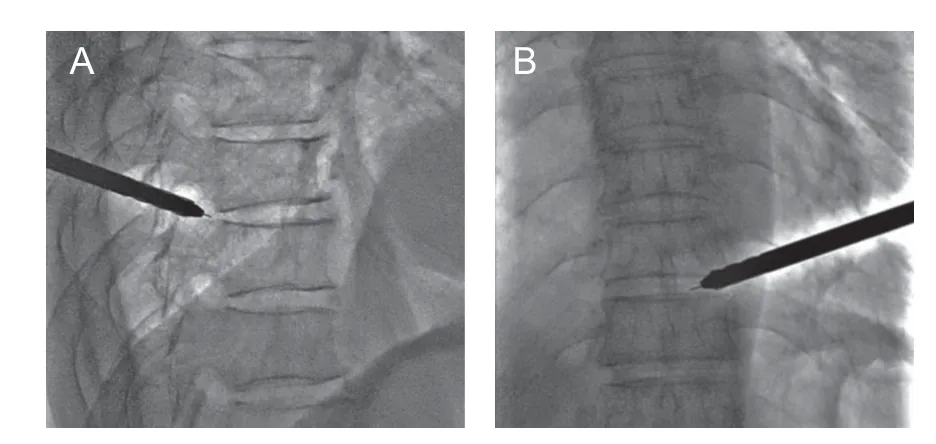
图3 椎间孔成形
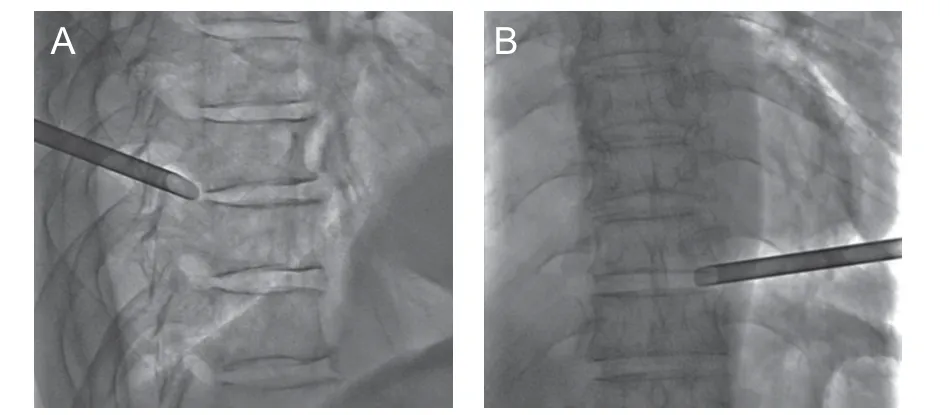
图4 工作通道建立
(4)脊柱内镜下操作:镜下辨认椎管内解剖结构,采用髓核钳清除血凝块、打磨的碎屑或小骨片,双极射频刀头止血和消融部分软组织,使手术视野清晰,如果工作通道管被关节突关节阻挡,可用镜下环踞、动力磨钻进一步行骨性通道建立。去除部分黄韧带显露外侧硬膜囊,从硬膜囊腹侧探查后纵韧带与突出椎间盘组织,切开后逐钳取出突出髓核,直至硬膜囊松动或出现自主搏动,残余髓核及纤维环外口予双极射频刀头消融及皱缩。增生的椎体后缘、骨化的椎间盘及后纵韧带需用骨刀或动力打磨直至病灶完全去除。最后撤除内镜,切口缝合1 针。病人术后给予脱水、抗炎药物治疗,卧床3天可下床活动。
3.随访及观察指标
所有病人术后获第6 个月及12 个月的随访,采用视觉模拟评分法(visual analogue scale, VAS)评估疼痛程度,0 为无痛,10 为剧烈疼痛;Oswestry功能障碍指数(Oswestry disability index, ODI)评估正常生活功能影响,最高得分为100 分,得分越高说明功能障碍越严重。日本骨科协会(Japanese orthopaedic association scores, JOA)评估治疗分数评价治疗效果,最高评分为29 分,得分越低说明症状越重,功能障碍越明显。根据MacNab 标准评定疗效:优:症状完全消失,恢复原来工作和生活;良:偶有疼痛,能从事较轻工作;可:症状减轻但仍有疼痛,不能工作;差:有神经根受压表现,需进一步手术治疗。同时观察有无脊髓与神经损伤、肺肾及肠道损伤、椎间盘炎等并发症发生。
4.统计学分析
所有数据使用SPSS 26.0 软件进行统计处理,正态分布的计量资料以均数±标准差(±SD)表示,组内比较采用独立样本t检验,P< 0.05 为差异有统计学意义。
结 果
所有病人术后手术过程顺利,术中未出现神经根、脊髓、硬膜囊损伤等并发症情况,术后症状即刻显著改善,术后3 天下床并出院。术后第6 个月、12 个月VAS、ODI 和JOA 评分与术前比较均降低 (P< 0.05),组间比较差异均无统计学意义(P>0.05,见表1);MacNab 标准疗效评价结果优为10 例,良为3 例(见表2)。
表1 病人术前术后VAS 评分比较(±SD)
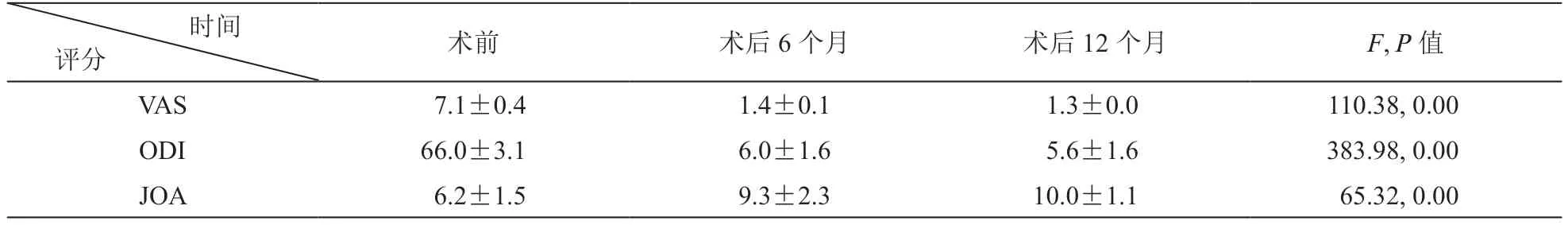
表1 病人术前术后VAS 评分比较(±SD)
*P < 0.05,三组数据两两比较采用LSD 检验
时间评分 术前 术后6 个月 术后12 个月 F, P 值VAS 7.1±0.4 1.4±0.1 1.3±0.0 110.38, 0.00 ODI 66.0±3.1 6.0±1.6 5.6±1.6 383.98, 0.00 JOA 6.2±1.5 9.3±2.3 10.0±1.1 65.32, 0.00
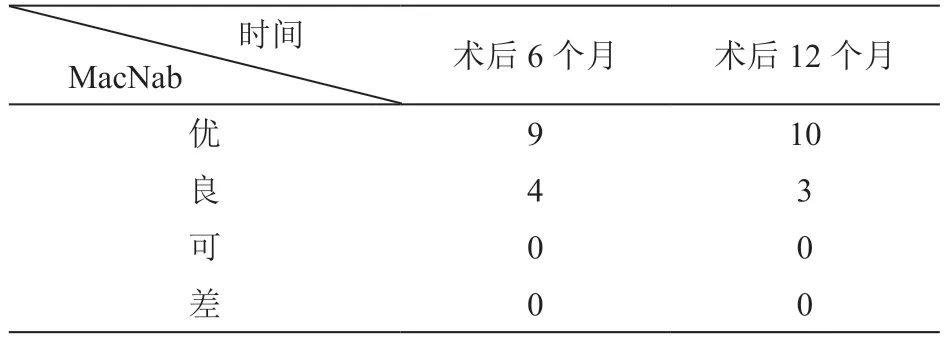
表2 病人术后MacNab 标准疗效评价
讨 论
胸髓节段作为脊髓血供的分水岭,其血供丰富且较脆弱,加之胸椎内操作空间极其有限并毗邻心肺等重要脏器,使得TDH 手术操作难度大、危险性高。无论选择何种传统手术入路,常需要切除椎板、半椎体甚至需要开胸,这些操作创伤大、出血多、术中可能牵拉脊髓[6]。胸椎有肋骨及胸骨与其构成比颈腰椎相对稳定的特殊解剖结构,其椎间盘突出发生率低,其发病率为每年一百万分之一[7],由于下胸椎缺乏胸廓保护,黄韧带相对薄弱,胸腰椎移行部活动度较高,椎间盘所受应力较大,容易受损退变,因此,病变节段多见于T8以下,T11~T12为主[8,9]。本研究中病例T7/8~T10/11突出各2 例,T11~12突出3 例、T12~L1突出2 例,与文献报道相似。本研究中病人的VAS、ODI 和JOA 评分术后6 个月、12 个月均有显著改善,因此认为经皮后外侧入路脊柱内镜治疗中下段胸椎间盘突出症可以取得令人满意的疗效,具备较好的临床应用价值。同时,病人的MacNab 评分优为10 例,病人对该手术较为满意。
胸椎间盘突出早期缺乏典型临床表现,表现为不规则的背痛、胸痛、腹痛或腹股沟痛,容易与相应区域的内脏疾患混淆,尤其是胸腰段脊髓膨大位置的椎间盘突出,表现出类似腰椎间盘突出的症状,易误诊为腰椎疾患,因而该病早期容易误诊漏诊,使得病程延长,后期出现既有脊髓症状,亦可有圆锥、马尾神经受损的症状与体征,究其原因为脊髓慢性缺血,Cheshire 等[10]及Jellinger 等[11]研究认为胸椎脊髓血供呈节段性,在中下段脊髓存在着乏血区,分布且吻合支少,当该段脊髓长期压迫便会累及到脊髓前中央动脉,从而影响脊髓血供,这是胸椎间盘突出症最终恶化的根本原因。因此早期对胸椎间盘突出症的定性诊断相当重要,就诊病人出现无特异性的胸背痛和神经放射痛、进行性下肢无力、肢体麻木、大小便功能障碍均应考虑到本病的可能性。详细的问诊、体格检查、胸椎磁共振与CT 检查以及神经电生理检查,对该病的诊断及神经损伤定位均有积极意义。
1971 年Carson 等[12]报道了应用后外侧入路胸椎间盘切除术治疗胸椎间盘突出症,之后的研究结果均证实,后外侧入路较前路、后路及其他入路手术安全性高、临床效果好、病人恢复快,成为了目前治疗胸椎间盘突出症的主要术式。近些年脊柱内镜技术的革新和镜下动力系统的改进,国外相关研究[13~15]已开展了经侧路椎间孔镜下治疗胸椎间盘突出症的探索,并取得一定疗效,认为可用于治疗无钙化或硬化的胸椎间盘突出物。李岳飞等[16]报道三维CT 指导经皮内镜后外侧入路治疗胸椎间盘突出症疗效显著,并总结出镜下治疗高位T1/2~T4/5和中下位T5/6~T11/12不同节段突出的适应证和禁忌证,且首次提出运用“涵洞减压”技术处理钙化性椎间盘突出。
有学者[17~19]对腰椎间孔镜入路有着不同的理解和设计,因而腰椎孔镜穿刺的灵活性较大。但由于胸椎结构的特殊性,肋骨及胸腔阻挡了穿刺入路,穿刺针旁开距离、头倾角及与矢状面的夹角较腰椎明显缩小,工作套管达不到足够外展角度,很难到达手术区域,对于椎间孔附近的突出可以摘除,但对于中央及中央旁型突出、以及中央骨化的后纵韧带处理则相当困难。若随意增加外展角度,则穿刺旁开距离过大会增加胸膜腔、肾脏等损伤风险。因此预先在影像系统寻找最佳穿刺路径,测量旁开距离及穿刺角度,摆好体位固定后再行DSA 机正侧位X 线透视,必要时行3D 类CT 扫描,测量好数据后在体表皮肤标记,以及术中灵活运用磨钻、环踞及动力系统建立骨性通道相当重要。本研究平均穿刺旁开距离为4.5~6 cm,穿刺与矢状面角度在50°~60°,穿刺头倾角度主要以侧位引导,目标方向为上、下关节痛交接处与椎间隙后缘连线处(见图2A),正位主要观察穿刺及椎间孔打磨成形深度,接近椎弓根内缘连线即可,防止过深损伤脊髓神经(见图1B、图2B),也可行三维重建进一步观察工作套管位置(见图5)。
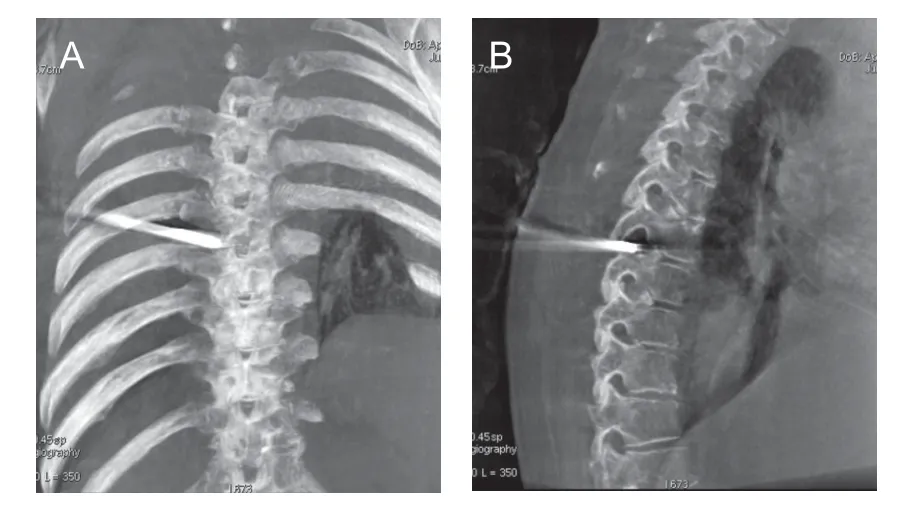
图5 3D 类CT 扫描
本研究术中、术后均未发现脊髓与神经损伤、肺肾及肠道损伤等并发症发生,关节突关节打磨在术后及出院随访中未发现腰背痛及其他不良反应,所有病人术后肋间神经痛、腰腿痛症状即刻消除或显著改善,随访6 个月疗效稳定。对于合并椎间盘钙化、椎体后缘增生及后纵韧带骨化可配合动力由外向内、由浅入深磨除,其中1 例病人中央型突出伴后纵韧带骨化脊髓受压,经动力打磨后钙化完全去除(见图6)。手术的成功开展表明经皮椎间孔镜技术治疗中下段胸椎间盘突出以及伴有椎体后缘增生、椎间盘钙化及后纵韧带骨化安全有效,在操作上具有可行性,且手术创伤小、恢复快。但文献依然缺少侧路脊柱内镜治疗高位胸椎间盘突出、游离的椎间盘突出、多节段突出以及严重椎管狭窄的报道,也缺乏针对胸椎间盘突出症脊柱内镜治疗的诊疗规范与专家共识,因此脊柱内镜下治疗各类型的胸椎间盘突出症依然存在很大挑战。
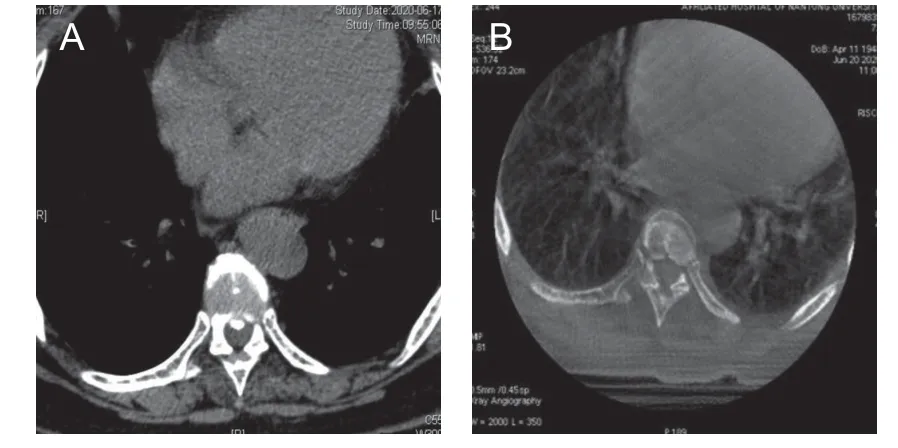
图6 手术前后对照
本研究病例数量有限,只是中下段胸椎间盘突出症,伴有部分椎体后缘增生、椎间盘与后纵韧带骨化的手术初步体会,更多的经验还需要在以后的临床实践中不断积累和总结,且需进一步增加样本量并追踪随访其长期疗效。
利益冲突声明:作者声明本文无利益冲突。
