脊柱矫形手术单病种围术期异体成分血输注的纵向观察研究*
2023-12-02余云红张坤陈佳倩练正秋李玲
余云红 张坤 陈佳倩 练正秋△ 李玲△
(1.成都市第三人民医院 输血科,四川 成都 610031; 2.成都市第三人民医院 医院质量评价与病案管理部)
脊柱畸形是人体脊柱在冠状位、矢状位、轴向位出现的结构或位置异常[1]。 对于脊柱畸形的患者,若保守治疗无效,影像学测量脊柱侧凸或后凸角度大,出现神经或心肺功能障碍,需考虑脊柱矫形手术治疗以重建脊柱的生理曲度、改善心肺功能[2-3]。 然而,由于脊柱血供丰富、脊柱手术切口深、手术暴露范围靠近神经脊髓、手术操作复杂等因素常导致术中大量出血,需依赖输血治疗维持稳定的循环功能[4-5]。近年来,血液资源短缺的问题日益凸显,输血也面临输血感染风险、输血免疫抑制、输血相关循环超负荷等输血反应[6-7]。 脊柱微创手术的应用与发展已明显降低了术中成分血输注,然而对于需开放手术治疗的脊柱矫形患者,及时有效的血液输注仍是保障手术成功的关键环节[4],因此,精准的围术期血液管理至关重要。 当前的研究多集中于探讨脊柱侧弯患者的输血策略与危险因素,由于脊柱侧弯仅是脊柱矫形手术适应证之一,尚有强直性脊柱炎后凸畸形等多种单病种仍需依赖脊柱矫形以维持正常生理功能。 因此,本研究以脊柱矫形手术单病种患者为研究对象,探究其围术期异体成分血输注概况与影响因素,旨在科学合理地指导临床术前备血及围术期输血,为临床提供最佳输血决策,最大限度降低手术对异体成分血的依赖并改善患者预后。
1 材料与方法
1.1 研究对象 本研究为单中心、小样本回顾性研究,基于成都市第三人民医院病历平台,检索2015 年1 月1 日—2017年12 月31 日所有接受脊柱矫形手术患者,手术级别为4级,排除多次手术、贫血、凝血功能障碍、主要诊断非骨科病种的患者。 本研究已提交成都市第三人民医院伦理委员会审批(伦理编号:2023-S-191)。
1.2 数据处理 本研究共收集到目标时间段内的研究对象292 名,从患者病案首页信息中提取年龄、性别、种族、住院天数、主要诊断及编码、出院情况、手术日期、手术方式及编码、围术期输血(输注方式、成分血种类与数量)等临床资料。 基于上述数据基础,依据手术日期分为3 组:2015 年、2016 年、2017 年;按照主要诊断分为5 个单病种,分别为强直性脊柱炎后凸畸形(M40.101)、脊柱后侧凸(M41.901)、青少年特发性脊柱侧弯(M41.101)、脊柱侧弯(M41.900)、椎管狭窄(M48.000),分类整理患者信息并统计分析。 依据中华人民共和国卫生行业标准《输血医学术语》[8],围术期输注的异体血浆100 mL 换算为1 (unit, U)。
1.3 统计学分析 采用SPSS 24.0 进行统计学分析。 计量资料采用±s表示,资料呈正态分布时,两组间比较采用独立样本t检验,资料呈非正态分布时采用M(Q1,Q3)描述,采用配对样本Mann-Whitney U 检验。 异体成分血输注率为计数资料,以百分比(%)表示,组间比较采用χ2检验。 对不同单病种间各异体成分血的输注情况进行方差分析,研究不同病种间的围术期异体成分血是否存在显著差异。 建立多因素线性回归分析,研究年龄与手术方式对围术期异体成分血输注的影响。 最后,进行Mann-Whitney U 检验研究异体成分血输注对住院天数的影响,χ2检验分析异体成分血输注对出院情况的影响。
2 结果
2.1 研究对象纳入 2015 年1 月1 日—2017 年12 月31 日接受脊柱矫形手术患者病例共409 例,其中292 例患者病例符合纳入标准,男性178 例,女性114 例,平均年龄(31.2±5.1)岁,具体流程见图1。
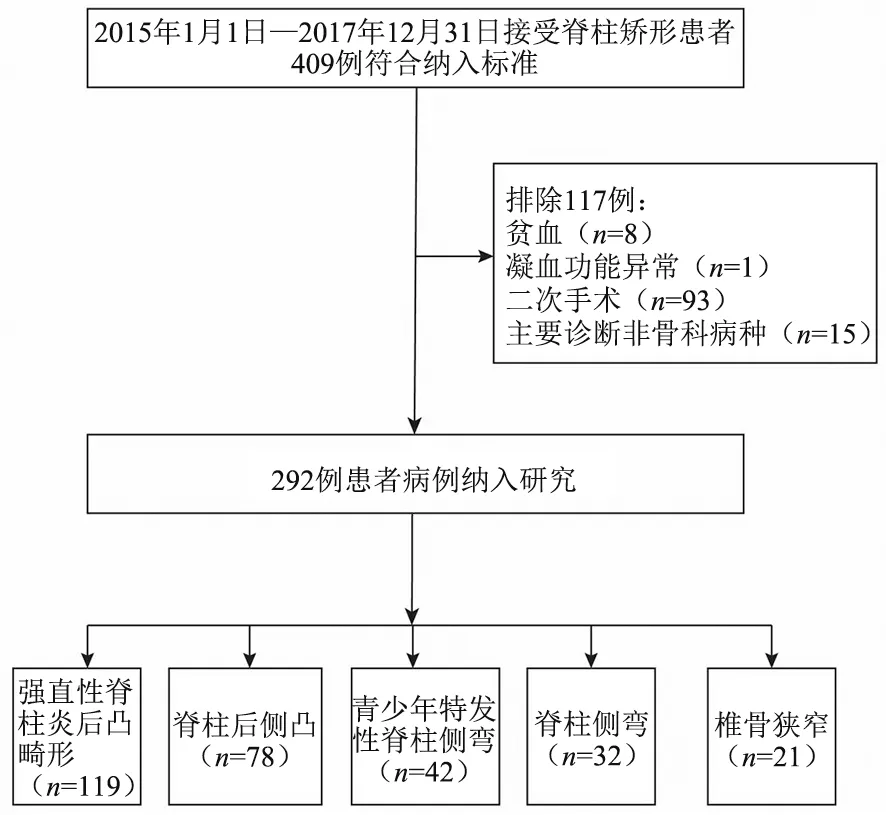
图1 研究对象纳入及分组流程图
2.2 各年份围术期异体成分血输注率变化及脊柱矫形单病种异体血输注率 脊柱矫形手术患者围手术期异体成分血输注率维持在较高水平。 2015—2017 年,围术期异体成分血输注率依次为90.38%(47/52)、93.62%(44/47)、81.35%(157/193)(表1)。 脊柱矫形手术围术期输注率与单病种之间差异具有统计学意义(χ2=15.598,P=0.004),所有手术患者的平均输血率为84.93%(248/292),其中以青少年特发性脊柱侧弯输注率最高,已达95.24%(40/42),椎管狭窄最低,为61.90%(13/21)(表2)。
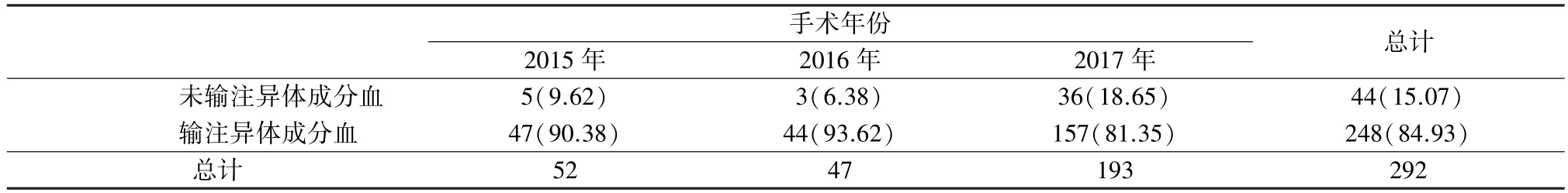
表1 2015—2017 年脊柱矫形患者围术期异体成分血输注概况 [n =292,n(%)]
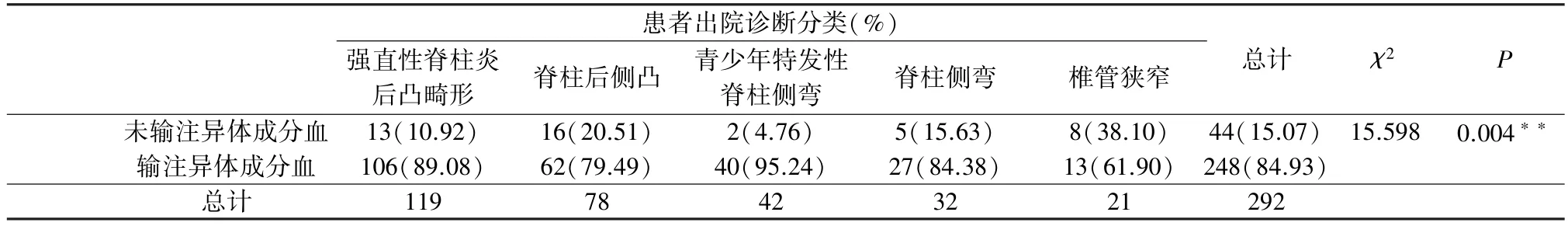
表2 脊柱矫形手术单病种围手术期异体血输注率
2.3 不同病种的脊柱矫形患者围术期异体成分血输注概况
292 例患者病例中,248 例患者病例输注了异体成分血。不同单病种间红细胞输注量与用血总量差异无统计学意义(P>0.05),而血浆输注量有统计学意义(F=2.995,P=0.019) (表3)。 单病种间血浆输注量具有明显差异的组别平均值得分对比结果为“强直性脊柱炎后凸畸形>椎管狭窄;脊柱后侧凸>椎管狭窄;青少年特发性脊柱侧弯>椎管狭窄”。
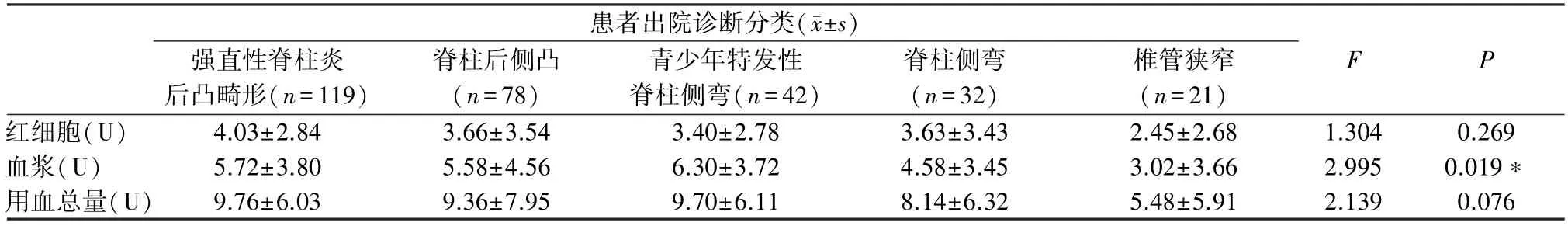
表3 脊柱矫形手术单病种异体成分血输注 (n =292)
2.4 脊柱矫形手术单病种围术期异体血输注的危险因素分析 本研究将年龄与手术方式如入路方式、椎骨融合、截骨术、脊髓神经根粘连松解术、椎体脊椎融合装置的置入术、腰椎间盘切除术、椎骨部分切除术、其他术式作为自变量,而将用血总量(U)作为因变量进行线性回归分析,发现年龄与截骨术的回归系数值分别为-0.060(t=-2.281,P=0.023)和2.060 (t=4.468,P=0.000),表明截骨术是影响脊柱矫形手术患者围术期用血总量的危险因素,年龄是异体成分血输注的保护因素;而性别和入路方式等其他手术方式并不影响用血总量(表4)。
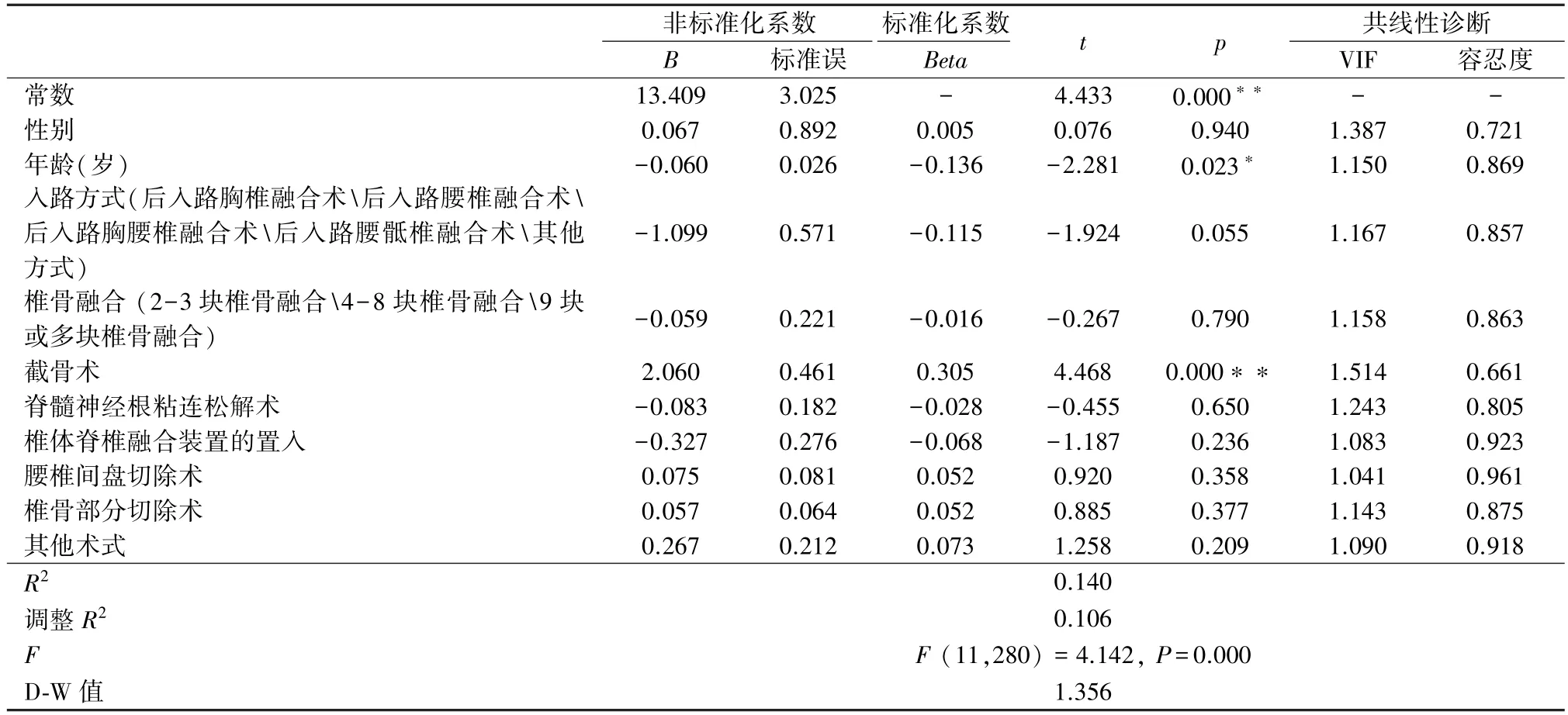
表4 脊柱矫形手术单病种围术期异体血输注线性回归分析(n =292)
2.5 脊柱矫形手术围术期输血对住院时间与出院情况影响围术期异体成分血输注组与未输注组对比结果显示,异体成分血输注组的住院时间大于非输血组(P<0.05)(表5),而异体成分血输注并不影响患者出院情况(P>0.05)(表6)。

表5 脊柱矫形手术围术期输血对住院时间影响(n=292)
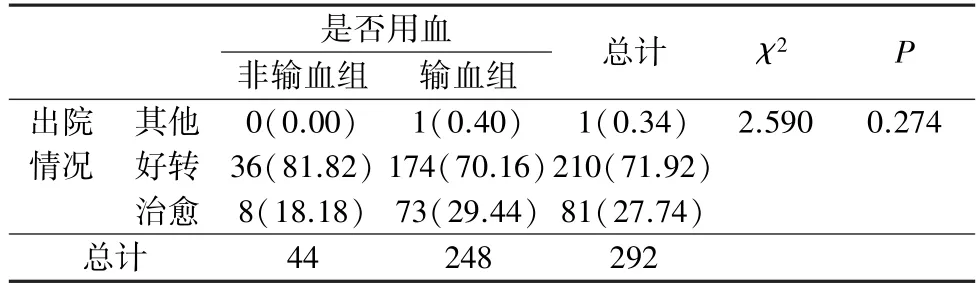
表6 脊柱矫形手术围术期输血对出院情况影响[n=292,n(%)]
3 讨论
脊柱矫形手术与术中大量失血关系密切,大量失血是该手术需要关注的重点与难点[9]。 随着临床用血量需求不断增长,血液供需失衡的现象普遍存在,加之输血反应的挑战,如何做好该类患者围术期血液管理是脊柱外科医师与麻醉科医师共同面临的考验。 鉴于脊柱矫形手术病种多,围术期输血需求不尽相同,分析单病种输血策略的优势在于可去除部分混杂因素,使研究结果更接近实际情况。
本研究回顾性分析了脊柱矫形手术患者292 例,其中根据单病种分为强直性脊柱炎后凸畸形119 例、脊柱后侧凸78例、青少年特发性脊柱侧弯42 例、脊柱侧弯32 例,椎管狭窄22 例,发现2015—2017 年中2017 年的围术期异体血输注率最低,可能与本中心开始推行患者血液管理策略相关。 由于当前暂无脊柱矫形手术单病种围术期异体成分血输注的研究,与马满姣等[10]报道的青少年特发性脊柱侧弯平均输注率(30.5%) 相比较,本院3 年的异体血平均输注率为84.93%,青少年特发性脊柱侧弯的平均输注率为95.24%,输注率差异较大的原因一方面可能与本研究探索的脊柱矫形单病种多,并非仅关注青少年特发性脊柱侧弯相关;另一方面也可能与本院脊柱矫形团队的案例中,重度脊柱畸形比例达70%密切相关[1],重度脊柱畸形手术复杂,会显著增加异体血输注概率。
本院脊柱矫形手术单病种异体成分血输注量存在显著的病种差异。 病种方面,以青少年特发性脊柱侧弯输注率最高(表2),不同单病种间红细胞与用血总量差异无统计学意义,然而血浆输注量存在统计学差异,青少年特发性脊柱侧弯血浆输注量最多(表3),与郁金凤等[11]的研究结果相似。血浆输注率需求大可能与青少年脊柱侧弯手术术中出血量与大量输血导致凝血功能紊乱相关[12-13]。 以上分析结果也提示围手术期医生制定患者输血策略的复杂性。 术中患者大量失血时,需立即根据患者循环状态、失血原因、手术难度等因素快速做出输血决策。
探究脊柱矫形患者围术期异体成分血输注的危险因素与预后影响,有助于骨科医生与麻醉医生在术前及时做好个性化预测与制定适宜的输血策略。 本研究发现截骨术是围术期输血量的危险因素。 多项研究也表明截骨术是脊柱侧弯术中大量失血的独立危险因素[14-16],这可能与截骨术导致手术时间延长,引起术中出血量增多相关。 本研究结果表明固定融合节段数并非输血的危险因素,与O’Malley 等[7]结果一致,但是与其他作者研究结果不一致[14,17-18],经分析发现,造成结果差异的可能原因主要在于我们中心与O’Malley研究的融合节段数统计方式均并未精确到准确节段,仅是按照区间范围统计融合阶段数,因此导致结果不一致。 本研究还发现年龄是围术期输血的保护因素,即年龄越大,输血越少。 然而,年龄对于脊柱矫形手术异体成分血输注的影响存在争议。 郁金凤等[11]研究显示年龄增大是青少年脊柱侧弯患者术中大量输血的危险因素,然而王立鹏等[19]发现年龄并非影响青少年特发性脊柱侧弯术后输血的危险因素。 此外,张铖等[4]发现年龄是脊柱手术围术期输血的危险因素。多项研究结果的差异可能与研究实验设计方案不一致有关,本研究所关注的输血时间段为围术期,而郁金凤与王立鹏研究的输血时间分别为术中和术后,研究病种也仅局限于青少年,以上研究避免了年龄段的选择偏倚;此外,张铖纳入的研究中输血患者与未输血患者的年龄分别为(56.1±12.9)岁和(54.3±12.4)岁,而本研究患者平均年龄为(31.2±5.1)岁,研究对象年龄的偏倚也是导致结果差异的因素之一。 未来尚需高质量研究探讨年龄对脊柱矫形手术输血的影响。 异体成分血输注对手术患者预后的负面影响可能包括增加术后感染风险、诱发肺栓塞及心肌梗死、延长住院时间等[5,7]。与既往研究[10,20]类似,本研究结果表明脊柱矫形手术围手术期异体成分血输注会导致患者住院时间延长。 住院时间延长意味着医院获得性感染风险增加[21],不利于患者预后转归。 因此,科学合理的制定输血决策有利于脊柱矫形手术患者安全平稳地度过围术期。
本研究为单中心、小样本回顾性研究,也是鲜有的探究脊柱矫形手术单病种围术期临床用血概况与危险因素的研究。 本研究优势在于外在干扰较少,可规避手术医师、麻醉操作与医院因素对患者输血的影响,但是不可避免的存在选择偏倚。 此外,仍有部分混杂因素如术前血红蛋白水平、血小板计数、凝血功能、术前Cobb 角、手术时间、术中用药、术中出血量等可能影响结果的准确性,因这些指标暂未在病历首页记载,故本研究暂未分析。 按单病种分类统计分析时,因青少年特发性脊柱侧弯、脊柱侧弯、椎管狭窄病种的病例数较少,可能增加了分析结果的假阴性率。 因地区和医院技术水平的差异,本结果只代表本中心的研究,是否适用于其他医院,还需大样本多中心前瞻性研究进一步证实,后续将纳入新的患者并随访已入组患者,扩大样本量,细化分组,完善临床资料,优化后续研究。
综上,本中心研究结果可为脊柱矫形手术,尤其是重度脊柱畸形矫形手术患者围手术期异体成分血输注提供一定的指导意义。 截骨术作为该类手术异体成分血的危险因素,制定个体化与精细化的手术方案有助于减少患者围术期异体成分血输注的风险,提高患者的生存预后。
利益冲突:所有作者均声明不存在利益冲突。
