抑郁症及失眠症患者睡眠结构与认知功能的变化*
2023-11-18曹雅琪朱晓岗姚兰王艺明
曹雅琪,朱晓岗,姚兰,王艺明
(1.贵州医科大学 临床医学院,贵州 贵阳 550004; 2.贵州医科大学附属医院 电生理中心,贵州 贵阳 550004; 3.贵州医科大学附属医院 精神科,贵州 贵阳 550004; 4.贵州医科大学附属医院 精神科,贵州 贵阳 550004)
抑郁症是一种常见的情感障碍性精神疾病,以显著而持续的情绪低落为典型特征,临床表现包括快感缺失、兴趣减退、注意力降低、自杀自伤观念、食欲降低以及睡眠节律紊乱等。国际睡眠障碍分类第三版将失眠定义为在有足够睡眠的机会和环境下依然存在入睡困难、早醒、睡眠维持困难的表现,睡眠质量不能满足日间功能需要,且不能被其他睡眠障碍解释[1-2]。抑郁症及失眠均会导致认知功能受损[3-6],认知功能的下降会影响人的工作学习效率、社会交往,甚至日常生活能力。目前对抑郁症和失眠两种疾病与认知功能的相关研究较少,本研究对这两种疾病患者的认知功能进行评定,并进行对照研究,探讨这两种疾病与认知功能的关联。威斯康星卡片分类测验(wsiconsin card sorting test,WCST)是目前公认能敏感地反应执行功能的神经心理学测验,主要涉及神经心理过程包括注意过程、工作记忆、信息提取、分类维持以及分类转换等。基于心肺耦合原理的便携式睡眠呼吸监测仪(cardiopulmonary coupling,CPC)采用简单易得、非侵入性的心电生理信号,仪器小巧轻便,受试者可在家监测,减轻“首夜效应”,结果由软件自动分析,可快速、直观了解受试者睡眠质量[7-8]。
1 对象与方法
1.1 对象
所有入组患者均为2021年11月—2022年11月就诊。抑郁伴失眠组入组标准:(1)符合国际疾病分类ICD-10中抑郁发作的诊断标准,能够合作配合完成WCST者;(2)首次发病,测评2周内未服用精神类药物;(3)24项汉密尔顿抑郁量表(Hamilton depression scale,HAMD)≥21分,同时由精神科专科医师临床确诊;(4)入组前每周>3次以上失眠,病程>1月,匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI)≥10分;(5)排除躯体疾病和焦虑障碍、双相情感障碍、精神分裂症等精神疾病。单纯失眠组入组标准:(1)入组前每周>3次以上失眠,病程>1月,PSQI≥10分,能够合作完成WCST者;(2)2周内未服用精神类药物;(3)排除躯体疾病及抑郁发作、焦虑障碍以及双相情感障碍等精神疾病引起的睡眠障碍。对照组为体检健康人群,入组标准:(1)无睡眠问题困扰,PSQI<5分,能够合作完成WCST者;(2)2周内未服用精神类药物;(3)排除躯体疾病及抑郁发作、焦虑障碍、精神分裂症以及精神发育迟滞等精神疾病。
1.2 研究方法
1.2.1WCST 由4张刺激卡片和128张反应卡片组成,卡片上绘制不同颜色、不同数量、不同性质的图案。受试者在事先不知道如何匹配卡片的情况下,将一张目标卡片与4张不同颜色、形状和数量的样本卡片中的一张进行匹配。操作者不把分类原则告诉受试者,仅告诉受试者每次选择正确还是错误,受试者根据反馈通过试错来学习排序规则(颜色、形状或数字),连续10次正确回答后规则会改变。对WCST中的总应答数、完成分类数、正确率、概念化水平百分数、非持续性错误以及持续性应答数等值进行统计。
1.2.2CPC睡眠结构分析 采用CPC监测,通过快速傅里叶转换的数学方法,将睡眠质量的测量建立在对心率变异性及呼吸变异性关系的分析上,从而获得睡眠临床分期结果,包括觉醒次数、入眠时间、总睡眠时间、熟睡时间、熟睡时间占比、浅睡时间占比以及快速眼球运动(rapid eyes movement,REM)期时间等。
1.3 统计学方法

2 结果
2.1 一般资料
抑郁伴失眠组共36例,年龄16~54岁。单纯失眠组共31例,年龄12~58岁。对照组共23例,年龄15~50岁。抑郁伴失眠组、单纯失眠组、对照组3组被检者在年龄、性别及受教育时间比较,差异无统计学意义(P>0.05)。见表1。
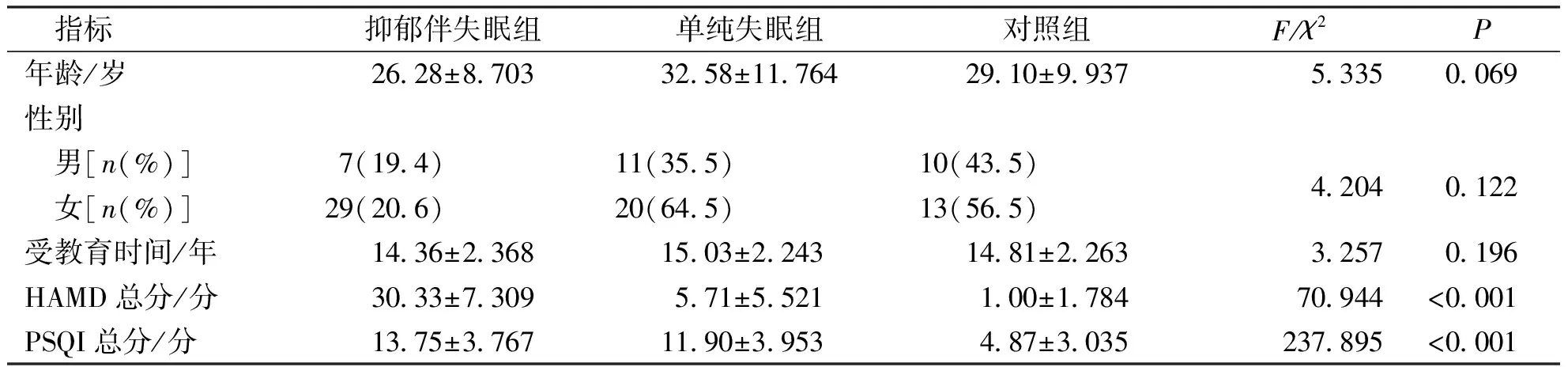
表1 3组被检者一般情况比较
2.2 睡眠情况
在睡眠结构上,3组被检者的熟睡时间、熟睡和浅睡时间占比、REM期时长比较,差异有统计学意义(P<0.05)。见表2。本研究中3组被检者觉醒次数、入眠时间及总睡眠时间比较,差异无统计学意义(P>0.05)。抑郁伴失眠组REM期时长高于对照组(P<0.01);单纯失眠组熟睡时间占比低于对照组(P<0.05),浅睡时间占比高于对照组(P<0.05);抑郁伴失眠组熟睡时间及熟睡时间占比高于单纯失眠组(P<0.01),浅睡时间占比则低于单纯失眠组(P<0.05)。

表2 3组被检者CPC睡眠情况
2.3 PSQI评分
对抑郁伴失眠组及单纯失眠组PSQI因子进行分析(表3),发现两组患者在入睡时间及日间功能障碍方面比较,差异有统计学意义(P<0.05)。

表3 抑郁伴失眠组、单纯失眠组患者的PSQI评分
2.4 WCST结果
由表4可知,3组被检者基于WCST测验的认知功能比较,抑郁伴失眠组及单纯失眠组在WCST测验中的成绩均低于对照组,抑郁伴失眠组及单纯失眠组总应答数增加、正确率下降、概念化水平百分数下降、持续性应答数增多、非持续性错误增加及完成分类数减少,差异具有统计学意义(P<0.05);但抑郁伴失眠组及单纯失眠组WCST成绩比较,差异无统计学意义(P>0.05)。对抑郁伴失眠组及单纯失眠组PSQI因子分与WCST各项分数进行相关性分析可知,抑郁伴失眠组PSQI睡眠障碍与WCST正确率、概念化水平百分数、完成分类数呈负相关(r=-0.442 8、-0.518 9、-0.506 8,P<0.01),与持续性应答数、非持续性错误呈正相关(r=0.517 7、0.518 0,P<0.01),抑郁伴失眠组余因子分与WCST各值不具有相关性,单纯失眠组PSQI因子分与WCST各项结果并不具有相关性。

表4 3组被检者的WCST结果
3 讨论
本研究显示抑郁症人群及失眠人群存在总应答数增加、正确率下降、持续性应答数增多、非持续性错误增加及完成分类数减少的问题,提示这部分患者在认知功能的抽象概括能力、概念形成能力、注意力以及认知转移能力均下降,这与朱玺华[9]研究结果一致。抑郁伴失眠组及单纯失眠组WCST成绩低主要因持续性应答数及非持续性错误的增加,这两者主要反应认知的转移能力及注意集中程度。有研究认为,WCST成绩与抑郁无相关性,抑郁症状以不同的方式影响不同的执行功能[10]。注意力的转移是一种复杂的注意任务,需要认知功能的高度参与,注意的焦点随着刺激的改变而转换,并继续保持下去[11]。也有研究发现,高阶认知功能与睡眠节律、稳态睡眠驱动和/或睡眠惯性息息相关[12]。非持续错误的增加也可能是记忆力下降导致的测验过程中出现反复试错的原因。编码新记忆的能力最容易受到睡眠缺失的影响[13]。在记忆的形成和提取中海马起到关键作用,抑郁症患者海马体区域缩小,进一步分析可能是区域内神经元树突密度降低和(或)神经元胞体缩小的结果,这可导致抑郁患者记忆力的下降[14-16]。同时在睡眠剥夺的实验中,相对有睡眠的对照组,睡眠剥夺组海马体双侧区域可发现高度显著的缺陷[17]。抑郁症及失眠症均会导致认知功能受损,良好的睡眠可以保护认知功能。
本研究发现抑郁伴失眠组患者REM期时长明显高于对照组,这与既往的研究结果相一致[18]。睡眠中各种类型的记忆得到巩固,REM期睡眠有助于负效价记忆的巩固,这种巩固效应与前额叶θ波活动相关,在REM期梦境中,负面情绪明显比NREM期的梦境更强烈,无论是抑郁或焦虑的患者,亦或健康受试者从REM期醒来后都更容易出现负面情绪[19]。有证据表明,睡眠质量越差预示对负面情绪调控能力下降[20]。抑郁患者在睡眠过程中容易积累更多负面情绪,这也可能是导致抑郁症患者晨重暮轻的原因。良好的睡眠对于抑郁症患者可以改善负面情绪。本研究中单纯失眠组熟睡时间占比最少,浅睡时间占比最多,提示单纯失眠组睡眠更浅,这与Zhang等[21]的发现一致,推测失眠通过改变睡眠节律影响认知功能。
抑郁伴失眠组PSQI睡眠障碍因子分与持续性应答数、非持续性错误呈正相关,与WCST正确率、概念化水平百分数、完成分类数呈负相关。有研究发现,睡眠质量差,会导致疲劳、易怒、日间功能障碍、反应迟钝、咖啡因或酒精的摄入增加[22],这与本研究结论相一致。这提示认知功能与睡眠质量关系紧密,在临床上对于抑郁伴失眠患者,除了抑郁症状,睡眠状况也应该得到重视。
本研究由于测量仪版本问题,无法对各时间段睡眠情况细化分析,缺失部分可分析的睡眠质量的参数。且本研究样本量相对较小,对研究结果的解释力度不强。本研究未统计抑郁伴失眠患者及失眠患者病程,有待进一步探讨相关病程资料与认知功能的关系。未来的研究可考虑进一步扩大样本量,并纵向的随访观察,以进一步明确认知损伤在抑郁症及睡眠研究中的地位和特点。
