心血管药物二级预防使用情况对脑梗死患者预后的影响
2023-06-05邹晓芸雷四英雷李美
邹晓芸 雷四英 雷李美
脑梗死患者通常需要长期接受心血管药物治疗,包括降压药物、他汀类药物、抗血小板药物(antiplatelet drugs,APAs)等,其对预防复发、减少主要不良心血管事件的发生、降低死亡风险等具有重要作用[1]。一项Meta 分析结果表明,服用任何一种降压药物的脑梗死或短暂性脑缺血发作患者,其出院后复发性血管事件发生率明显低于服用安慰剂者,但并不影响全因死亡率[2]。他汀类药物是脑梗死二级预防使用较多的药物,有助于降低患者的短期死亡率[3]。APAs 被证实可以降低心血管疾病高风险患者血管事件和死亡的发生[4-5]。相关临床指南中提出,双联抗血小板治疗的短期疗效明显优于单药治疗[6]。既往研究多集中在单一心血管药物上,因此本研究就心血管药物二级预防使用情况对脑梗死患者预后的影响作一探讨,以期为临床脑梗死的诊治提供参考,现将结果报道如下。
1 对象和方法
1.1 对象 选取2016年1月至2019年12月丽水市人民医院收治的389 例脑梗死患者为研究对象,其中男202 例,女187 例;年龄40~83(69.73±14.05)岁;偏瘦37 例,体重指数正常189 例,超重97例,肥胖66 例;从不吸烟163 例,目前吸烟58 例,既往吸烟168 例;从不饮酒62 例,目前饮酒98 例,既往饮酒229 例;合并高血压225 例,高脂血症58 例,心律失常63 例,糖尿病66 例,慢性阻塞性肺疾病31 例,哮喘46 例,消化性溃疡23 例,慢性肾病70例,外周血管疾病22 例;脑梗死体积:小梗死147例,中度梗死163 例,大梗死79 例;出院时美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评分(11.24±3.01)分;出院时血压正常163 例,高血压226 例;出院时总胆固醇水平正常163 例,偏高226 例。纳入标准:(1)首次诊断为脑梗死;(2)年龄≥18 岁;(3)自意配合治疗,且能坚持遵医嘱服药;(4)无脑出血性病灶;(5)未接受过本研究以外的其他心血管药物治疗。排除标准:(1)首次脑梗死发生后90 d 内出现主要不良心血管事件或死亡;(2)合并恶性肿瘤;(3)有急性心肌梗死病史;(4)合并精神疾病或既往有精神疾病史;(5)存在意识障碍;(6)数据缺失;(7)意外死亡。本研究经丽水市人民医院医学伦理委员会审查通过(批准文号:LLW-FO-403),所有患者或家属知情同意。
1.2 方法
1.2.1 资料收集 收集患者性别、年龄、体重指数、吸烟史、饮酒史、基础疾病、头颅MRI 显示的脑梗死体积(<4 cm3为小梗死,4~10 cm3为中度梗死,>10 cm3为大梗死)以及出院时NIHSS 评分、血压状况、总胆固醇水平(<5.2 mmol/L 为正常范围)、心血管药物二级预防使用情况。常用的心血管药物主要有APAs、调脂药物(lipid-lowering drugs,LRMs)、血管紧张素转化酶抑制剂(angiotensin converting enzyme inhibitors,ACEI)/ 血管紧张素受体阻滞剂(angiotensin receptor blockers,ARBs)、β 受体阻滞剂(beta-blockers,BBs)、利尿剂(diuretics,DRs)、钙通道阻滞剂(calcium channel blockers,CCBs)。
1.2.2 出院随访 截至2021年9月,共随访42(6,63)个月,记录患者随访期间病死情况。
2 结果
2.1 心血管药物二级预防使用情况 首次脑梗死发生后90 d 内接受1 种心血管药物治疗66 例(占16.97%),包括APAs 29 例、ACEI/ARBs 21 例、LRMs 16 例;接受2~3 种心血管药物治疗167 例(占42.93%),包括APAs+CCBs 33 例、APAs+LRMs 50例、APAs+LRMs+BBs 45 例、APAs+LRMs+DRs 29例,其他组合10 例;接受4~5 种心血管药物治疗121例(占31.11%),包括APAs+LRMs+ACEI/ARBs+CCBs 46 例、APAs+LRMs+DRs+CCBs 38 例、APAs+LRMs+ACEI/ARBs+BBs+CCBs 30 例、其他组合7例;接受6种心血管药物(APAs+LRMs+ACEI/ARBs+BBs+DRs+CCBs)治疗35 例(占9.00%)。
2.2 脑梗死患者预后的独立影响因素分析 随访期间病死101 例,病死率为25.96%(101/389)。以患者一般资料为自变量,随访期间生存情况为因变量进行单因素及多因素Cox 回归分析,结果显示偏瘦、脑梗死体积、高血压、高脂血症、心血管药物二级预防使用种数、出院时NIHSS 评分是脑梗死患者预后的独立影响因素(均P<0.05),见表1~2。
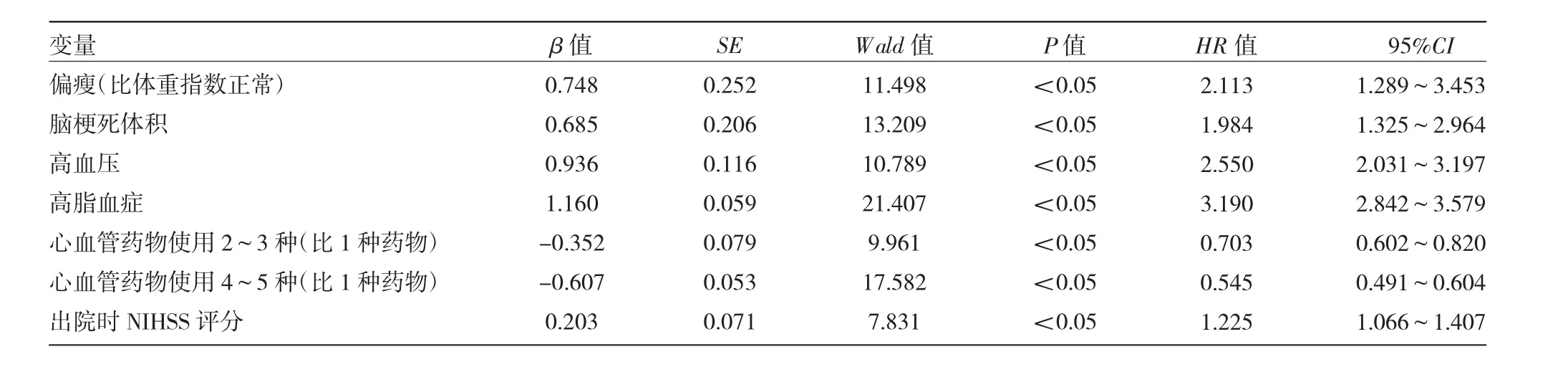
表1 单因素Cox 回归分析结果

表2 多因素Cox 回归分析结果
2.3 4~5 种心血管药物不同组合患者5年累积生存率比较 使用APAs+LRMs+ACEI/ARBs+CCBs、APAs+LRMs+DRs+CCBs、APAs+LRMs+ACEI/ARBs+BBs+CCBs、其他组合治疗的患者5年累积生存率分别为100.00%、86.84%、83.33%、71.43%,其中APAs+LRMs+ACEI/ARBs+CCBs 组合治疗的患者5年累积生存率明显高于其他组合,差异均有统计学意义(均P<0.05),见图1。
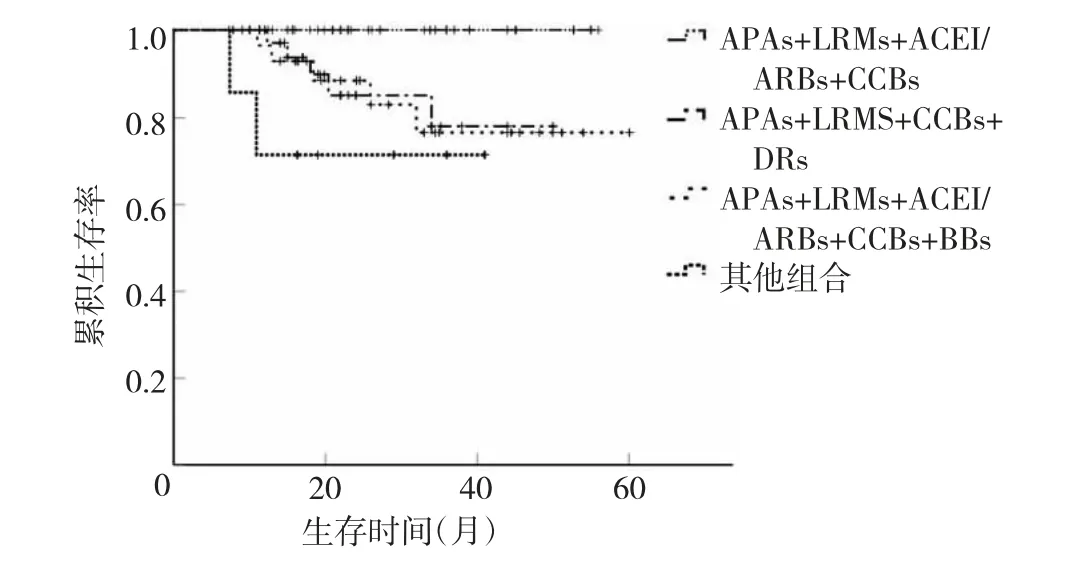
图1 4~5 种心血管药物不同组合患者5年累积生存率比较的Kaplan-Meier 生存曲线
3 讨论
国外研究发现,脑卒中后幸存者5年累积生存率为65.90%[7]。亦有研究报道,急性脑梗死确诊1、2年后病死率为14.03%、23.78%[8-9]。本研究结果发现,随访42 个月期间脑梗死患者病死率为25.96%。以上结果提示脑梗死患者病死率较高,因此积极开展脑梗死二级预防工作,早期对高危因素进行科学、合理的干预,有助于预防疾病的复发,改善患者的预后[10]。
目前,脑卒中的二级预防主要包括抗凝和抗血小板聚集、调脂、控制血压等,通常需要多种心血管药物组合进行危险因素控制[11]。血栓形成是脑梗死的发病机制,而血小板的活化和聚集对血栓形成具有重要促进作用。研究表明,APAs 可通过各种途径阻断血小板激活,预防血小板发生黏附、释放,进而达到预防和治疗血栓、降低缺血性事件风险的目的[12]。高血压可导致脑梗死患者神经细胞缺血、缺氧状态加重,血脂异常可增加血管内皮细胞膜通透性以及导致钙离子内外流动,拮抗舒张血管活性物质的合成,还可能引起肾脏微血管损伤,最终加重病情[13],同时脑卒中患者存在高血压及血脂异常的占比≥70%[14],因此使用LRMs 及抗高血压药物有助于改善患者预后。国外循证指南也推荐将APAs、LRMs 和抗高血压药物用于脑卒中的二级预防[1]。DRs、ARBs/ACEI、CCBs 是一线抗高血压药物[15]。有研究报道ACEI 联合DRs 可使复发性卒中发生率减少43%,血管事件发生率减少40%[16]。一项2年的回顾性队列研究结果发现,联合抗高血压药物、LRMs 以及抗血栓药物能明显降低脑卒中患者病死率[17]。上述研究证实多种心血管药物组合使用可为患者长期生存提供益处,但究竟联合几种心血管药物对脑梗死患者的预后最佳,目前尚缺乏共识。本研究对此作了分析,结果显示4~5 种心血管药物治疗对脑梗死患者长期生存有明显影响,是保护性因素;进一步绘制Kaplan-Meier 生存曲线发现,APAs+LRMs+ACEI/ARBs+CCBs 是心血管药物二级预防的最佳组合。笔者分析原因,可能与多种心血管药物组合使用有助于综合调节机体血脂、血压、凝血功能等,从而控制了危险因素。建议临床上充分评估用药风险,个体化选择药物组合进行预防治疗,并进行定期用药监测管理,以最大程度改善预后。此外,曾园园[18]研究认为BBs 可逆转急性脑梗死患者机体外周血淋巴细胞数量,降低淋巴细胞/单核细胞比值,但本研究心血管药物二级预防的最佳组合中并无BBs。国外一项Meta 分析结果表明,尚无明确证据支持BBs 对脑卒中二级预防有益,联合其他心脑血管药物的价值也需要更多研究进一步证实[19]。
此外,本研究还发现偏瘦、脑梗死体积、高血压、高脂血症、出院时NIHSS 评分是脑梗死患者预后的独立影响因素。姚涛等[20]研究发现,体重指数过低者致残及病死的风险更高,可能与偏瘦患者营养、肌肉等生理储备较低,血清白蛋白水平偏低,抗炎症及抗氧化能力不足等因素有关。脑梗死体积越大,提示病灶累及范围越广,机体炎症反应、动脉粥样硬化以及神经功能损伤程度越严重,则患者预后越差[21]。NIHSS 评分可反映脑梗死患者病情严重程度,对预后的预测灵敏度和特异度均较高[22]。高血压、血脂异常是脑梗死二级预防中的重要危险因素,其中高血压可导致血管内皮功能异常、血管硬化以及血管重构等,诱发动脉粥样硬化,使血管阻力增加,进而导致心血管疾病复发。高脂血症患者血液黏稠度高于血脂正常者,血液流速也更慢,大脑微动脉血栓形成风险更大,如果血脂异常沉积于动脉内膜还会导致动脉粥样硬化,进而导致脑梗死复发,患者预后更差[23]。
综上所述,心血管药物二级预防使用种数对脑梗死患者预后有一定的影响,其中APAs+LRMs+ACEI/ARBs+CCBs 可能是最佳药物组合。但本研究也存在一定的局限性:(1)患者出院后无法确定是否严格遵医嘱服用心血管药物,且随着时间推移,患者可能因某些特殊情况而改变治疗方案;(2)本研究为回顾性研究,且病例数偏少,心血管药物组合较多,可能导致统计结果偏倚。