肝圆镰状韧带一体化包裹加强技术在胰十二指肠切除术中的应用价值分析
2022-11-09宋增福赵亮王鹏王云峰赵浩然张玉宝
宋增福 赵亮 王鹏 王云峰 赵浩然 张玉宝
胰十二指肠切除术(Pancreatoduodenectomy,PD)切除范围广,涉及消化道重建,围手术期并发症发生率高达30%~50%,不仅延长病人住院时间、增加经济负担,严重者可致患者死亡[1-3]。探讨如何降低PD后严重并发症发生率具有重要意义。自体组织如肝圆韧带、镰状韧带或大网膜等常被用于PD中包裹或覆盖胰肠吻合口及胰周主要血管。我们采用肝圆镰状韧带一体化包裹加强技术,应用肝圆韧带加强胰肠后壁吻合,应用镰状韧带包裹胰周重要血管,以预防PD后严重并发症的发生。本研究旨在探讨肝圆镰状韧带一体化包裹加强技术在PD中的应用价值。
1 资料与方法
1.1 一般资料
回顾性分析哈尔滨医科大学附属肿瘤医院肝胆胰外科2016年1月—2021年12月759例实施开腹PD或保留幽门的胰十二指肠切除术(PPPD)患者的临床资料。其中,男性408例(53.8%),女性351例(46.2%)。年龄<60岁者281例(37.0%),≥60岁者478例(63.0%)。PD患者683例(90.0%),PPPD患者76例(10.0%)。病灶位于胰腺者382例(50.3%),胆总管末端113例(14.9%),壶腹部158例(20.8%),十二指肠106例(14.0%)。恶性肿瘤592例(78.0%),良性及交界性肿瘤167例(22.0%)。自2019年1月起我科室PD或PPPD中行肝圆镰状韧带一体化包裹加强技术。根据是否应用该技术,将患者分为无包裹加强组(2016年1月—2018年12月387例)和包裹加强组(2019年1月—2021年12月372例),所有患者及家属术前均签署知情同意书。
1.2 纳入与排除标准
纳入标准:(1)实施PD或PPPD;(2)年龄18~80岁;(3)临床资料完整。排除标准:(1)接受新辅助或转化治疗后实施PD或PPPD;(2)既往肝圆镰状韧带切断、切除;(3)术中联合其他脏器切除;(4)临床资料缺失。
1.3 术前胆道引流
黄疸病人不常规术前引流减黄。术前合并胆管炎、术前总胆红素超过或预计手术时超过300 μmol/L者进行经皮经肝胆管引流术或胆道内支架引流。
1.4 手术方法
两组患者均行标准的PD或PPPD。胰肠吻合采用端侧黏膜对黏膜吻合;胆肠吻合采用端侧间断或连续吻合;胃肠吻合采用吻合器结肠前侧吻合。
包裹加强组应用肝圆镰状韧带一体化包裹加强技术。(1)探查确定病灶可切除后,游离准备肝圆镰状韧带。将肝圆韧带自腹壁切断,沿腹壁向头侧游离镰状韧带至第二肝门前方,转至肝表面继续游离至肝圆韧带根部;(2)胰肠吻合前,胰腺断端游离1 cm,将肝圆韧带平铺于门静脉及肠系膜上静脉前表面与胰腺之间。此时,镰状韧带自然垂于门静脉右外侧,将镰状韧带展开后,经Winslow孔牵其末端由门静脉及肠系膜上静脉后方包绕至肝固有动脉、胃右动脉残端、胃十二指肠动脉残端及肝总动脉前方,继续包裹完成后韧带周边丝线缝合(图1)。若宽度不够,可劈裂肝圆韧带增加韧带宽度,包裹时浆膜面向外;(3)缝合胰肠后壁时,缝针自胰管后方胰腺实质入针,刺入肝圆韧带后自韧带内穿出,缝至对应空肠浆肌层,以加强后壁,使吻合更加坚实、确切。无包裹加强组不采用肝圆镰状韧带一体化包裹加强技术,其余步骤与包裹加强组相同。
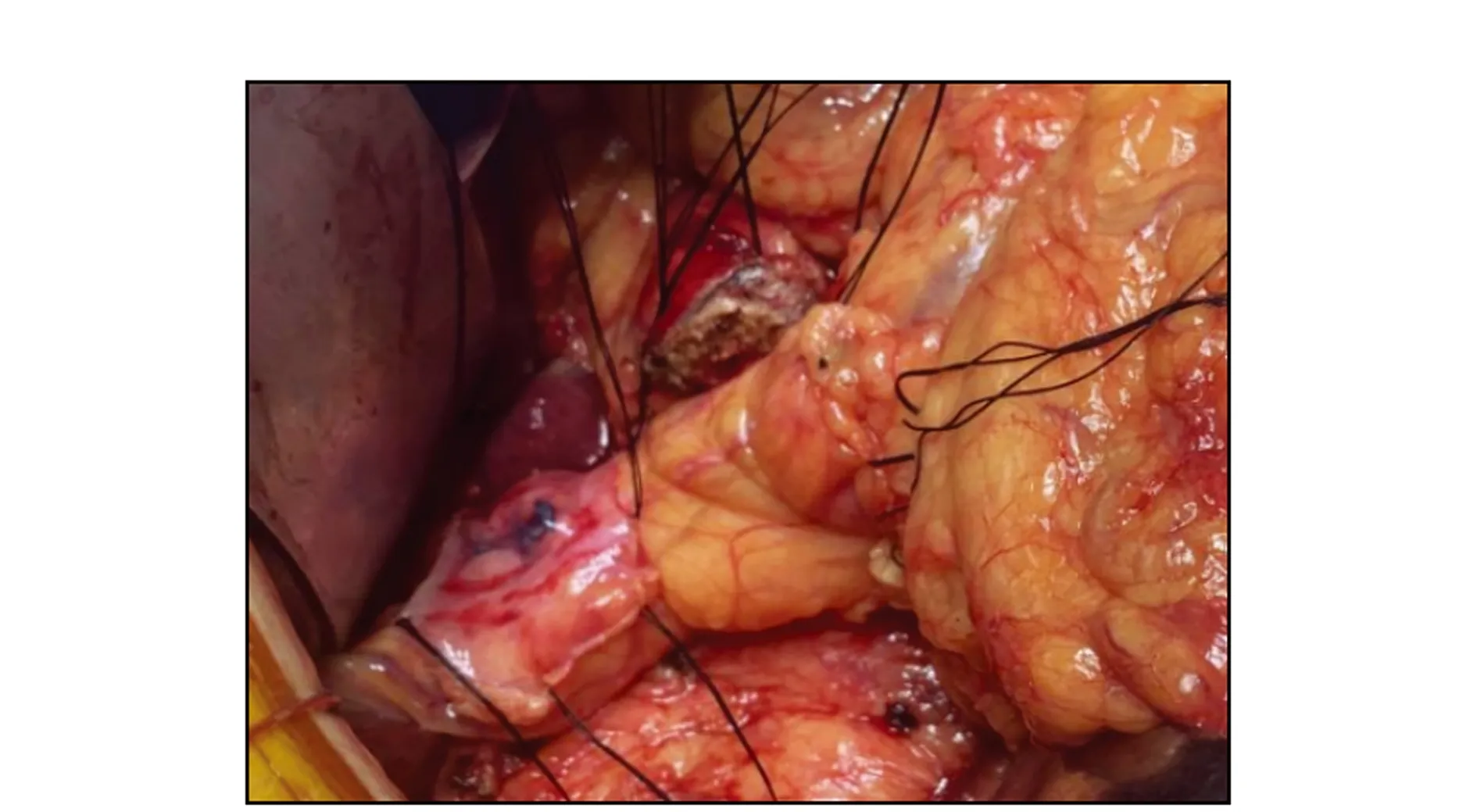
图1 肝圆镰状韧带一体化包裹加强
1.5 观察指标
(1)患者基本特征:年龄、性别、高血压及糖尿病史、美国麻醉医师协会评分(ASA)、上腹部手术史、丙氨酸氨基转移酶、总胆红素、血清白蛋白、是否胆道引流及肿瘤位置、性质、病理类别;(2)术中资料:手术时间、术中出血量、术中输血量、切除类型、门静脉及肠系膜上静脉切除重建方式、胰腺质地及主胰管直径;(3)术后资料:临床相关性胰瘘(Clinically related postoperative pancreatic fistula,CR-POPF)、胆瘘、乳糜漏、胰腺术后出血(Post-pancreatectomy hemorrhage,PPH)严重程度、PPH时间、PPH位置、延迟性胃排空障碍、腹腔感染、腹腔穿刺置管引流率、90天再手术率、PPH相关90天再手术率、90天死亡率及术后住院时间;(4)晚期PPH资料:晚期PPH部位、晚期腔外PPH严重程度、晚期腔内PPH严重程度、止血措施、晚期PPH病死率及晚期腔外PPH病死率。
1.6 诊断标准
术后常见并发症如PPH、CR-POPF、胆瘘、乳糜漏、腹腔感染、延迟性胃排空障碍等,均参照国际胰腺外科研究小组(ISGPS)及中华医学会外科学分会胰腺外科学组制定的标准进行界定[4-6]。
1.7 统计学分析
应用SPSS 26.0统计软件进行分析。计量资料以均数±标准差表示,组间比较采用t检验;计数资料以绝对数和百分比表示,组间比较采用χ2检验、连续性校正χ2检验或Fisher确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者基本特征比较
两组患者在年龄、性别、高血压及糖尿病史、美国麻醉医师协会评分、上腹部手术史、术前丙氨酸氨基转移酶、术前总胆红素、术前血清白蛋白、胆道引流及肿瘤位置、性质、病理类别方面差异均无统计学意义(P>0.05)(表1)。
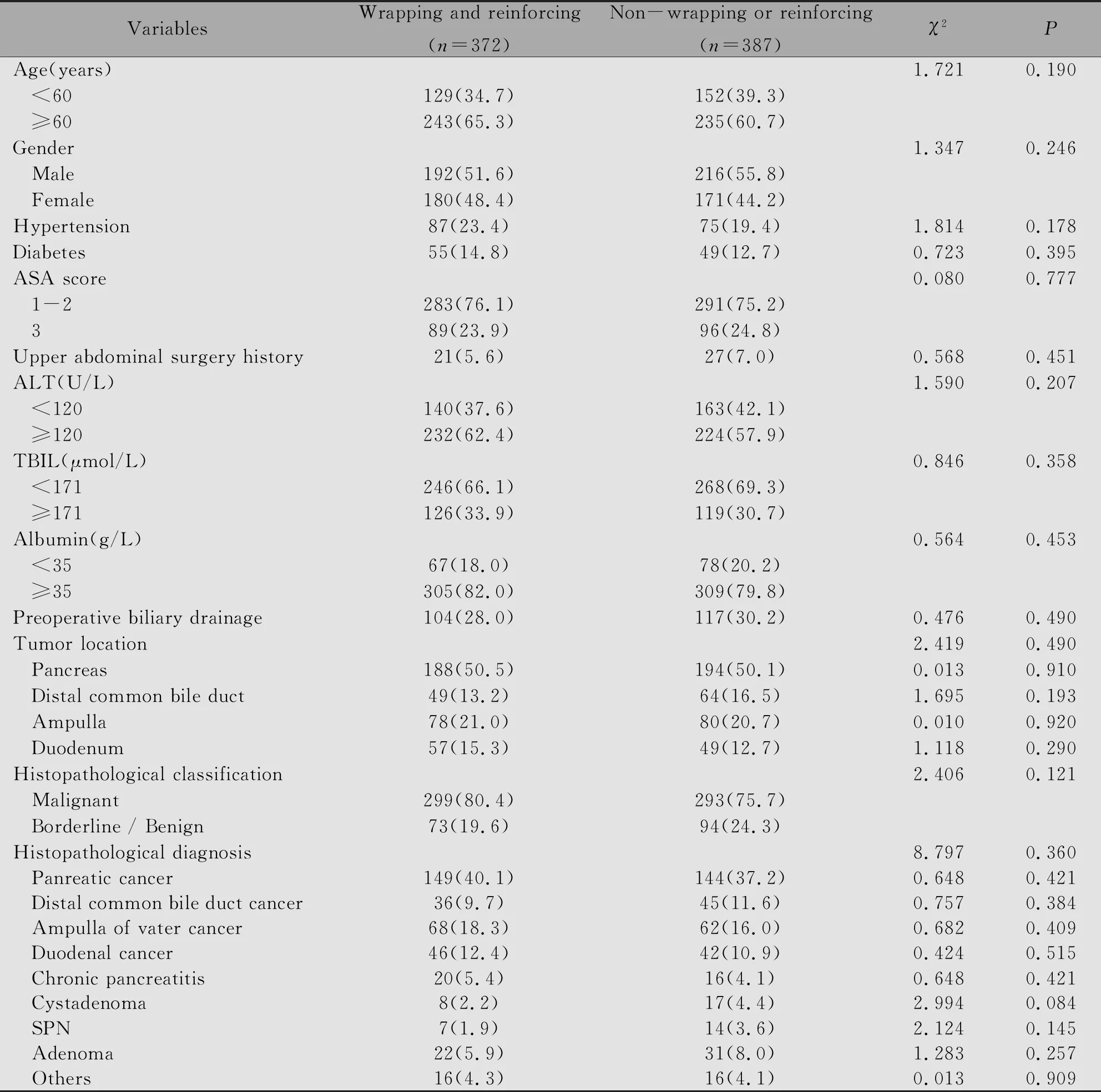
表1 两组患者临床资料比较[n(%)]
2.2 两组术中资料比较
两组患者在手术时间、术中出血量、术中输血量、切除类型、门静脉及肠系膜上静脉切除重建方式、胰腺质地及主胰管直径方面差异均无统计学意义(P>0.05)(表2)。

表2 两组患者术中资料比较[n(%)]
2.3 两组术后资料比较
与无包裹加强组相比,包裹加强组CR-POPF及C级胰瘘发生率明显降低(10.2%vs.15.2%,P<0.05;1.6%vs.4.1%,P<0.05),B/C级及C级PPH发生率更低(3.2%vs.7.2%,P<0.05;1.3%vs.4.1%,P<0.05),晚期PPH发生率更低(5.1%vs.9.6%,P<0.05),腔外PPH发生率更低(4.8%vs.8.5%,P<0.05),腹腔感染及腹腔穿刺置管引流率更低(7.0%vs.11.6%,P<0.05;12.1%vs.17.3%,P<0.05),90天再手术率及PPH相关90天再手术率更低(2.4%vs.5.4%,P<0.05;1.6%vs.4.4%,P<0.05),术后住院时间更短(16.4 ± 6.1vs.18.6 ± 6.9,P<0.001)。两组患者在胆瘘、乳糜漏、A级PPH、B级PPH、早期PPH、腔内PPH、延迟性胃排空障碍、90天死亡率方面差异均无统计学意义(P>0.05)(表3)。

表3 两组术后资料比较
2.4 两组晚期PPH资料比较
与无包裹加强组相比,包裹加强组晚期腔外PPH发生率更低(3.2%vs.7.0%,P<0.05),未发生胃十二指肠动脉残端及门静脉出血(0.0%vs.2.1%,P<0.05;0.0%vs.1.6%,P<0.05),B/C级及C级晚期腔外PPH发生率更低(2.7%vs.5.9%,P<0.05;1.3%vs.4.1%,P<0.05)。止血措施方面,与无包裹加强组相比,包裹加强组晚期PPH侵入性治疗及再手术者更少(1.6%vs.5.7%,P<0.05;1.1%vs.3.4%,P<0.05)。与包裹加强组相比,无包裹加强组存在胃十二指肠动脉及胃右动脉残端出血,介入栓塞止血率更高(1.6%vs.0.0%,P<0.05)。两组患者在晚期腔内PPH、晚期腔内PPH严重程度、A级晚期腔外PPH、B级晚期腔外PPH、非侵入性止血、内镜止血、晚期PPH病死率及晚期腔外PPH病死率方面差异均无统计学意义(P>0.05)(表4)。

表4 两组晚期PPH资料比较[n(%)]
3 讨论
研究显示[7],胰瘘、腹腔出血及感染是PD患者术后死亡的独立危险因素,胰瘘是导致腹腔出血及感染的主要根源。目前,尚无某种技术或措施能够完全避免胰瘘的发生[8]。胰腺断端胰管靠近背侧,相较于胰腺前壁,后壁胰腺实质薄弱且缺乏膜组织包裹,吻合时缝合实质少、挂线困难,更易导致缝线切割损伤而发生后壁瘘。另外,术区裸露的胃十二指肠动脉及胃右动脉残端、肝固有动脉、肝总动脉、门静脉、肠系膜上静脉、肠系膜上动脉钩突分支等血管极易受胰液腐蚀出血。基于以上解剖特点,我们将取材方便、质地坚韧、富有血供的肝圆及镰状韧带一体化包裹加强技术用于预防PD后胰瘘及出血。一方面,利用肝圆韧带加强胰腺后壁使后壁吻合更加坚固牢靠;另一方面,包裹的镰状韧带阻隔了腐蚀性胰液及感染性积液与重要血管的接触,避免了腐蚀性血管出血。
本研究显示,包裹加强组CR-POPF及C级胰瘘发生率明显低于无包裹加强组。Iannitti等[9]单纯应用肝圆韧带包裹胰肠吻合口,57例包裹患者中仅5例(8.8%)发生胰瘘。另一项研究应用大网膜进行胰肠吻合口包裹,包裹组CR-POPF及再手术率明显降低(8.1%vs.19.0%,P<0.05;1.2%vs.7.9%,P<0.05)[10]。得益于对CR-POPF的预防,包裹加强组腹腔感染率及腹腔穿刺置管引流率更低。
早期PPH主要与手术操作相关[11]。腔内PPH主要源于吻合口未确切止血、吻合口溃疡、胃黏膜应激性溃疡或胰腺断端出血等。本研究两组早期及腔内PPH发生率差异无统计学意义。晚期腔外PPH主要由胰液腐蚀所致。有研究显示[12],术后胰瘘是PD后晚期腔外PPH的唯一独立风险因素。与非CR-POPF的PPH相比,CR-POPF所致PPH发生率更高、治疗难度更大、病死率更高[13]。本研究中,与无包裹加强组相比,包裹加强组能明显降低B/C级、C级、晚期、腔外PPH发生率,明显降低晚期腔外PPH发生率。Shah等[14]应用大网膜包裹胰肠吻合口,同时降低胰瘘及PPH发生率(4.0%vs.17.4%,P<0.05;0.0%vs.6.5%,P<0.05)。 本研究中,无包裹加强组胃十二指肠动脉残端和门静脉出血分别占晚期腔外PPH的29.6%和22.2%,占明确出血部位的晚期腔外PPH的 42.1%和31.6%。而包裹加强组无一例发生上述血管出血。并且,多项研究结果均显示预防性包裹胃十二指肠动脉残端能明显降低PPH发生率[15-17]。但上述研究均只对血管残端进行保护,故未能降低胰瘘及腹腔感染的发生率。
PPH的治疗措施应依据出血时间、程度、部位及患者的身体状况进行个体化选择。A级PPH可保守治疗,B/C级腔内PPH可内镜下止血,而发生于胰肠吻合口者则需要手术止血。早期B/C级腔外PPH多需剖腹探查止血。晚期B/C级腔外PPH多由胰瘘腐蚀所致,多需积极侵入性干预。此时患者常合并腹腔感染,吻合口水肿、腹腔粘连严重,容易出现副损伤,处理较为棘手[18]。本研究中,与无包裹加强组相比,包裹加强组PPH相关再手术率明显降低,晚期PPH接受侵入性治疗及再手术者明显减少,术后住院时间更短。介入栓塞止血创伤小,是治疗动脉出血的首选方法[19]。但有再次出血及积血加重感染或堵塞引流管的可能。因此,在权衡创伤与止血效果的同时,不能忽视剖腹探查止血的优势,剖腹探查不仅能更彻底地止血、重新规划引流,还能清除腹腔内积血、针对性地修补胰肠瘘口或胰液体外引流等去除出血危险因素[20]。
综上所述,肝圆镰状韧带一体化包裹加强技术能够降低PD后CR-POPF及晚期PPH发生率,尤其能够降低C级胰瘘、B/C级及C级晚期腔外PPH的发生率。并同时降低病人腹腔感染、腹腔穿刺置管引流及再手术率,缩短术后住院时间。本研究数据来源于科室六个医疗组,不同医疗组间围手术期处理、切除过程及吻合方式基本一致。不过,医疗组间难免存在较小差异,且本研究为单中心回顾性研究,可能存在偏倚影响结论,有必要开展大样本单医疗组前瞻性随机对照研究来验证。
