Ⅰ型与Ⅱ型捆绑式胰肠吻合术的选择性应用
2011-02-09吴青松凌亚非赵家锋王建南黄从云张小龙朱剑华
吴青松 凌亚非 赵家锋 王建南 黄从云 张小龙 朱剑华
·论著·
Ⅰ型与Ⅱ型捆绑式胰肠吻合术的选择性应用
吴青松 凌亚非 赵家锋 王建南 黄从云 张小龙 朱剑华
目的总结Ⅰ型和Ⅱ型捆绑式胰肠吻合术在胰十二指肠切除术中的应用效果及经验。方法回顾性分析2005年1月至2009年12月行捆绑式胰肠吻合术的38例患者临床资料,其中行Ⅰ型捆绑式胰肠吻合术20例,行Ⅱ型捆绑式胰肠吻合术18例。比较Ⅰ、Ⅱ型术式的手术时间及术后患者住院天数、早期病死率、并发症发生率。结果Ⅰ型捆绑式胰肠吻合术的手术时间为(91±20)min,Ⅱ型术式为(63±21)min,两者相差显著(P<0.05)。Ⅰ型术式的早期病死率、并发症发生率及术后患者住院天数分别为10.0%(2/20)、45.0%(9/20)和(20±2)d,Ⅱ型术式分别为5.6%(1/18)、38.9%(7/18)和(23±2)d,两种术式间无显著差异。Ⅰ型术式发生胰瘘2例(10.0%),Ⅱ型术式发生1例(5.5%),两者间亦无显著差异。结论Ⅰ型和Ⅱ型捆绑式胰肠吻合术的手术效果无差别,有区别地选择Ⅰ型和Ⅱ型术式有利于捆绑式胰肠吻合的顺利实施。
胰十二指肠切除术; 胰管空肠吻合术; 胰腺瘘
1996年彭淑牖教授等[1]在胰腺外科领域开创了捆绑式胰肠吻合术,并从Ⅰ型术式变革到Ⅱ型术式,使手术操作变得越来越简单。然而,临床上由于胰腺质地、胰管扩张程度、胰周情况及术者经验等因素直接影响胰肠捆绑吻合的效果,加上胰十二指肠切除手术操作的复杂性,术后出现并发症的不确定性,术中操作、术后处理任一环节的疏漏都可能造成捆绑式胰肠吻合术的失败,临床上有必要对该术式及术后处理进行全方位总结和提炼,以便更好地推广和应用。笔者就应用该技术的体会及经验报道如下。
资料与方法
一、一般资料
收集汕头大学医学院附属粤北人民医院2005年1月至2009年12月行捆绑式胰肠吻合术的38例患者,其中男15例,女23例,年龄39~76岁,平均年龄(55±5)岁。术前合并黄疸33例,低蛋白血症12例。术前经皮经肝胆管引流术(PTCD)减黄5例。经手术及病理证实,十二指肠乳头癌12例,胰头癌8例,Vater壶腹癌8例,胆总管下端癌6例,胃幽门部癌伴胰头转移2例,十二指肠癌1例,慢性胰腺炎1例。
二、手术方式
本组均采用Child法重建消化道。行Ⅰ型捆绑式胰肠吻合术20例,Ⅱ型捆绑式胰肠吻合术18例,两种术式患者的年龄及性别组成无明显差异。Ⅰ型、Ⅱ型术式的选择标准:对于胰腺有纤维化,质地硬,胰肠套入捆绑困难或因纤维化捆绑后易滑脱者选择Ⅰ型捆绑式胰肠吻合术;胰腺质地软,无纤维化,胰管无扩张,胰肠套入捆绑容易且不易滑脱者选择Ⅱ型捆绑式胰肠吻合术。
三、观察指标
记录完成吻合术的手术时间、患者早期病死率、并发症发生率和术后住院天数。
四、统计学分析
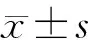
结 果
一、吻合手术的时间、术后住院天数
手术时间从断胰腺开始到胰肠捆绑结束。Ⅰ型捆绑式胰肠吻合术的手术时间为(91±20)min,Ⅱ型术式为(63±21)min,两者相差显著(P<0.05)。Ⅰ型、Ⅱ型术式患者术后住院天数分别为(20±2)d和(23±2)d,两种术式间无显著差异。
二、早期病死率及并发症发生率
本组3例患者在手术后早期病死。Ⅰ型术式者2例,其中1例胰头癌术后7 h出现腹内大出血,急症剖腹探查发现肠系膜上静脉右侧壁近胰腺钩突分支出血,腹腔积血达2800 ml,患者术后死于失血性休克;另1例为十二指肠乳头癌术后3 d出现胰瘘,继发腹腔重症感染,因多脏器功能衰竭于术后第10天病死。Ⅱ型术式病死1例,为壶腹部癌术后8 d出现胃肠吻合口瘘,术后虽予肠外营养,积极抗感染治疗,终因腹腔重症感染于术后12 d病死。
术后16例(42.1%)出现并发症,按照胰腺外科术后并发症所需要采取的治疗方法分级[2],其中Ⅰ类并发症4例,Ⅱ类并发症6例,Ⅲ类并发症2例,Ⅳ类并发症1例,Ⅴ类并发症3例。Ⅰ型、Ⅱ型术式患者中分别有9例(45.0%)和7例(38.9%)发生并发症。
三、术后胰瘘发生率及处理
参照国际胰瘘研究组(international study group of pancreatic fistula, ISGPF)2005年定义的胰瘘标准[3],本组有3例出现胰瘘。Ⅰ型术式发生2例,其中1例胰瘘后因腹腔重症感染而病死;另1例为慢性胰腺炎术后3 d自胆道T形管引流出血性液体,应用止血药后出血停止,但术后第6天出现高热、左侧腰背部疼痛,CT检查示左侧后腹膜及左肾周积液,经穿剌液化验证实为胰瘘,置管引流22 d后继发左侧髂窝感染,再次置管冲洗引流,术后102 d痊愈。Ⅱ型术式发生胰瘘1例,发生在壶腹部癌术后第9天,每日腹腔引流清亮胰液120~180 ml,无腹膜炎表现,术后32 d自愈。
讨 论
彭淑牖教授倡导的捆绑式胰肠吻合术从设计、发明到推广应用,以及从Ⅰ型变革到Ⅱ型术式创新的目的是为了让胰肠吻合变得简单和安全[4-7]。然而,一种手术方式的演变与革新都有其特定的实践基础和选择对象。Ⅰ型捆绑式胰肠吻合术同时施行空肠黏膜和胰腺缝合、空肠断端与胰腺缝合、胰肠捆绑三项技术,有利于胰肠吻合的良好愈合。Ⅱ型采用单纯捆绑建立胰肠吻合,突破了传统胰肠吻合的束缚。尽管Ⅱ型捆绑式胰肠吻合操作简单且更省时,但胰腺的粗细、质地及纤维化程度等直接影响了捆绑式胰肠吻合术的实施。本组有4例因胰腺纤维化,质地硬,术中行Ⅱ型捆绑胰肠套入困难,捆绑后滑脱,后改用Ⅰ型捆绑式胰肠吻合术。从生物力学的角度分析,纤维增生的胰腺组织其应力和张力相对大,如果单纯通过对胰肠捆绑施压可能对胰腺断端及空肠产生压榨,此时采用空肠断端与胰腺缝合再行胰肠捆绑即Ⅰ型捆绑式胰肠吻合反而可缓解其应力和张力,且不易滑脱。相反,对胰腺质地软、无纤维化,胰管无扩张、胰肠套入捆绑容易且不易滑脱者,宜采用Ⅱ型捆绑式胰肠吻合术,如采用Ⅰ型捆绑式胰肠吻合术则显得费时。因此有区别地选择Ⅰ型和Ⅱ型捆绑式胰肠吻合有利于捆绑式胰肠吻合术的顺利实施。
捆绑式胰肠吻合术中的操作细节可能是决定手术成败及减少术后并发症发生的重要因素,其中一些细节已经成为学者关注的焦点。(1)胰腺残端游离的长度。多数学者认为,胰腺残端游离的长度为3.0 cm,太短可能影响空肠的套入和胰肠捆绑,太长可能影响胰腺残端的血运及胰腺功能。笔者认为,胰腺断端游离的长度应根据胰腺质地、纤维化程度而定。对于质地柔软、正常的胰腺其断端游离的长度为2.5 cm,采用Ⅱ型便可顺利完成胰肠捆绑吻合。相反,纤维增生的胰腺组织一般须游离3.0 cm,此时应用Ⅰ型捆绑不易滑脱。(2)是否放置胰管支架、是否放置胆管T管。多数学者认为,放置胰管支架外引流可以减少术后胰瘘的发生。笔者的体会是将胰管引流支架放置在空肠桥袢胆肠吻合口下方10 cm以上,尽量避免胰酶激活发生在胰肠或胆肠吻合口附近。在胆肠吻合口上方肝管内放置T管,其目的在于术后早期引流胆汁,减少胆汁在肠腔内积聚,降低术后空肠桥袢内压,以有利于胰肠和胆肠吻合口减压及愈合;同时T管也可作为观察胰肠吻合口出血的一个窗口,一旦发生胰肠吻合口出血,可经T管注入创面止血药[8]。本组有1例术后早期因胰腺断面出血经T管引流出血性液体,后经T管注入云南白药后出血停止。对胰腺质地软,胰管细小者,不必勉强一定要放置胰管引流支架,而T管引流则显得有必要。(3)并发胰瘘的相关因素。多数学者认为,胰瘘的发生与胰腺的大小、质地、胰管粗细及胰腺功能相关,而与年龄、术前黄疸、术中出血等无关[9-10]。胰瘘的发生率与外科医师行胰十二指肠手术的例数呈明显负相关,手术例数越多,手术经验越丰富,胰瘘发生率越低[11]。彭淑牖等[5-7]报道的捆绑式胰肠吻合术后胰瘘的发生率为0,这与他们精湛的胰十二指肠手术技能密不可分。本组胰瘘发生率为7.9%。法国学者Buc等[12]报道的胰瘘发生率为8.9%,他们认为,一部分胰瘘是由于术后并发了局部或全身感染、血肿、肠梗阻所致,而与胰肠吻合的质量无关。
[1] 彭淑牖,刘颖斌,牟一平,等.捆绑式胰肠吻合术第Ⅰ型和第Ⅱ型的对比研究.中国实用外科杂志,2002,22:279-280.
[2] DeOliveira ML,Winter JM,Schafer M,et al.Assessment of complications after pancreatic surgery:a novel grading system applied to 633 patients undergoing pancreaticoduodenectomy.Ann Surg,2006,244:931-937.
[3] Reid-Lombardo KM,Farnell MB,Crippa S,et al.Pancreatic anastomotic leakage after pancreaticoduodenectomy in 1507 patients:a report from the Pancreatic Anastomotic Leak Study Group.J Gastrointest Surg,2007,11:1451-1458.
[4] 彭淑牖,牟一平,江献川,等.胰断端空肠浆肌鞘内套入吻合术(附11例报告).中国实用外科杂志,1996,16:596-597.
[5] 彭淑牖,吴育连,彭承宏,等.捆绑式胰肠吻合术(附28例报告).中华外科杂志,1997,35:157.
[6] 彭淑牖,刘颖斌,牟一平,等.捆绑式胰肠吻合术100例报告.胰腺病学,2001,1:43-45.
[7] 彭淑牖,刘颖斌,牟一平,等.捆绑式胰肠吻合术——150例的临床应用.中华医学杂志,2002,82:368.
[8] 吴诚义,任国胜,竺东长,等.捆绑式胰肠吻合术的改良(附8例报告).中国普外基础与临床杂志,2003,10:553-554.
[9] Munoz-Bongrand N,Sauvanet A,Denys A,et al.Conservative management of pancreatic fistula after pancreaticoduodenectomy with pancreaticogastrostomy.J Am Coll Surg,2004,199:198-203.
[10] Mathur A,Pitt HA,Marine M,et al.Fatty pancreas: a factor in postoperative pancreatic fistula.Ann Surg,2007,246:1058-1064.
[11] Yeo CJ,Cameron JL,Maher MM,et al.A prospertive randomized trial of pancreaticogastrostomy versus pancreaticojejunostomy after pancreaticoduodenectomy. Ann Surg,1995,224:580-592.
[12] Buc E,Flamein R,Golffier C,et al.Peng′s binding pancreaticojejunostomy after pancreaticoduodenectomy:a French prospective study.J Gastrointest Surg,2010,14:705-710.
2010-08-23)
(本文编辑:吕芳萍)
SelectiveapplicationoftypeⅠandtypeⅡbundledpancreaticojejunostomy
WUQing-song,LINYa-fei,ZHAOJia-feng,WANGJian-nan,HUANGCong-yun,ZHANGXiao-long,ZHUJian-hua.
DepartmentofHepatobiliarySurgery,YuebeiPeople′sHospitalofShaoguan,MedicalCollege,ShantouUniversity,Shaoguan512026,China
WUQing-song,Email:nanhuaren@yahoo.com.cn
ObjectiveTo analyze and summarize the efficacy and the experience in the application of typeⅠ and type Ⅱ bundled pancreaticojejunostomy in pancreaticoduodenectomy.MethodsBetween Jan. 2005 and Dec. 2009, a total of 38 patients who underwent bundled pancreaticojejunostomy was enrolled, and their clinical data were retrospectively analyzed. 20 patients
type Ⅰ bundled pancreaticojejunostomy and 18 patients received type Ⅱ bundled pancreaticojejunostomy. The operative time, postoperative hospital stay, mortality and complications were compared.ResultsThe operative time of type Ⅰ bundled pancreaticojejunostomy was (91±20)min, and it was(63±21)min in type Ⅱ procedure, and the difference was statistically significant (P<0.05). The mortality and complications, postoperative hospital stay were 10.0%(2/20), 45.0% (9/20) and (20±2)d in type Ⅰ procedure, while they were 5.6% (1/18),38.9% (7/18) and(23±2)d in type Ⅱ procedure, and the difference was not statistically significant.ConclusionsThere was no significant difference in the effects between type Ⅰ and type Ⅱ bundled pancreaticojejunostomy. Carefully selective application of type Ⅰ and type Ⅱ bundled pancreaticojejunostomy helps complete these procedures.
Pancreaticoduodenectomy; Pancreaticojejunostomy; Pancreatic fistula
10.3760/cma.j.issn.1674-1935.2011.01.005
512025 广东省韶关市,汕头大学医学院附属韶关市粤北人民医院肝胆外科
吴青松,Email: nanhuaren@yahoo.com.cn
