磁共振成像与CT诊断脑梗死并脑出血应用价值和准确率对比分析
2022-07-21胡子良
林 毅 胡子良 殷 浩*
(联勤保障部队第九〇九医院(厦门大学附属东南医院)放射诊断科,福建 漳州 363000)
在临床上的各种脑部疾病中脑梗死属于发病概率比较高的一种。脑梗死患者发病时往往没有任何准备,事发突然。临床分析,患者出现脑梗死的原因是由于脑组织局部出现了供血障碍,导致脑组织处于缺氧和缺血状态,引起脑组织灌注不足,从而造成组织坏死和神经功能缺损[1]。脑梗死患者在发病时往往会有一系列的症状,如恶心、头晕、头痛,严重时还会引发偏瘫等并发症。脑出血是一种实质性出血,发生在脑基底节区、丘脑、小脑等位置。据相关分析,脑梗死的黄金治疗时间为发病1 h之后,同时在发病后越早进行治疗,患者的预后效果和治疗效果越好[2]。若脑梗死发病超过6 h进行治疗,治疗效果将大打折扣。因此,临床上对于脑梗死发病患者需要进行立即救治,从而改善治疗和效果。脑梗死的常见治疗方式包括药物溶栓治疗,其具有理想效果。除了重视脑梗死的治疗以外,临床上也尤为重视脑梗死患者的诊断,良好的诊断能够有效提升准确率,为后续的治疗提供相应的参考依据,有助于后续疾病的治疗及判断。随着近年来我国医学相关行业在影像学技术方面不断的取得突破性进展,各种行业医疗诊断设施设备的成熟和引进,增加了疾病诊断的科学性与合理性,提高了诊断的效果。针对脑梗死的发病患者,临床以往采用的诊断技术也有很多,如CT、MRI和一些其他方法,其中CT与MRI的应用最为普遍,效果也比较理想[3]。但是对于脑梗死患者,采用CT、MRI磁共振诊断哪种效果更理想,暂未得到临床上的一致结论。有学者表示CT诊断效果更好,费用更低[4];也有学者研究发现采用MRI诊断准确率更高,但时间较长,支付诊断费用也更高[5]。目前临床研究更多倾向于采用联合诊断的方式来提升诊断有效率,然而联合诊断需要患者付出更多的时间和费用。本研究主要探讨对脑梗死合并脑出血患者进行CT和MRI联合诊断的效果进行对比,特选取我院于2020年1月至2021年12月收治的64例脑梗死合并脑出血患者,分成两组进行研究,叙述如下。
1 资料与方法
1.1 一般资料 随机将我院于2020年1月至2021年12月收治的64例脑梗死合并脑出血患者分成两组,一组采用MRI进行诊断(命名为观察组),一组采用CT进行诊断(命名为对照组),每组例数均等。对照组32例患者男性18例,女性14例,年龄64~80岁,平均年龄(74.25±6.41)岁。观察组32例患者男性19例,女性13例,年龄65~82岁,平均年龄(73.95±7.13)岁,经比较,两组患者的一般资料差异无统计学意义(P>0.05),具有可比性。本研究已获得我院伦理委员会的批准。
纳入标准:①患者符合WHO相关脑梗死并脑出血诊断标准。②患者心功能无异常。③患者自愿加入本研究并签署知情同意书。④患者未进行溶栓等治疗。排除标准:①精神状态异常者。②心功能异常者。③诊断前接受了相关治疗者。④不配合或中途退出本研究者。⑤短暂脑缺血、脑外伤、脑肿瘤、蛛网膜下腔出血者。脑血管疾病诊断要点包括,偏瘫、失语、头痛、神经功能缺损、无力。
1.2 方法
CT:应用我院的西门子64层双源螺旋CT扫描仪,将参数设置成管电流120~200 mA,管电压120 kV,螺距1,窗宽80~90 Hu,窗位40~50 Hu,从患者头部颅顶开始进行常规扫描,之后进行增强扫描,从肘静脉注入非离子型对比剂50~60 mL,以3~4 mL/s的速度进行扫描,之后传输图像到工作站。邀请两名具有丰富经验的影像科医师阅片,若出现意见不同,则邀请另一名诊断医师协助判断,获取一致结论。
MRI:层厚4 mm,层距1.2 mm,FOV 260 mm,T1WI:TR 250 ms,TE 2.48 ms,矩阵320×320。T2WI:TR 6 000 ms,TE 96 ms,矩阵320×320。液体衰减翻转恢复:TR 8 000 ms,TE 94 ms,矩阵256×256。弥散成像:TR 5000 ms,TE 84 ms,矩阵192×192,b值取0、500、1 000。患者取横轴体位,使用西门子MRI仪对患者进行横纵扫描和增强扫描。选择适量的钆特酸葡胺为对比剂进行动态扫描,获取静脉期及动脉期图像。延迟图像的获取:在患者注入对比剂3 min后进行冠状位扫描即可。
1.3 观察指标 ①观察两组患者脑部各位置病灶检出数量,包括额叶、顶叶、基底节、丘脑、内囊、脑干等。②观察两组患者的检查时间、检查费用和检出病灶平均值。③观察两组在不同时间段的检出结果。④观察两组的脑出血诊断结果。
1.4 统计学方法 使用SPSS 22.0软件做统计学结果分析,计量资料采用(±s)表示,使用t进行检验,计数资料用百分率[n(%)]表示,使用χ2检验,以P<0.05时视为差异具有统计学意义。
2 结 果
2.1 两组患者脑部各位置病灶检出数量对比 观察组检出梗死灶30个,对照组检出病灶20个,MRI扫描额叶、顶叶、基底节、丘脑、内囊、脑干病灶检出数量均多于对照组,组间差异比较明显(P<0.05)。见表1。
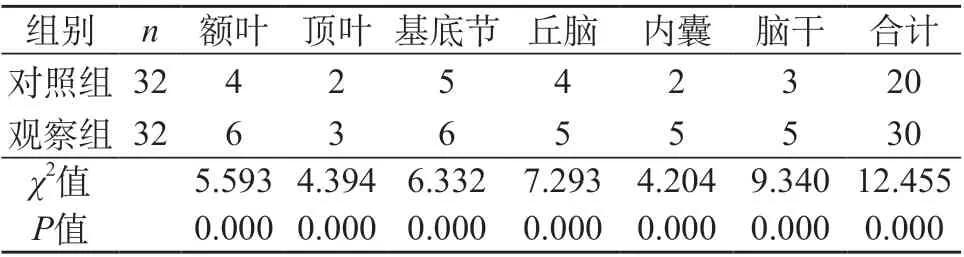
表1 两组患者脑部各位置病灶检出数量对比[n(%)]
2.2 两组患者检查时间、检查费用和检出病灶平均值对比 观察组检查时间长于对照组检查,检出病灶平均值小于对照组,检查费用高于对照组数据,两组数据对比差异明显(P<0.05)。见表2。
表2 两组患者检查时间、检查费用和检出病灶平均值对比(±s)
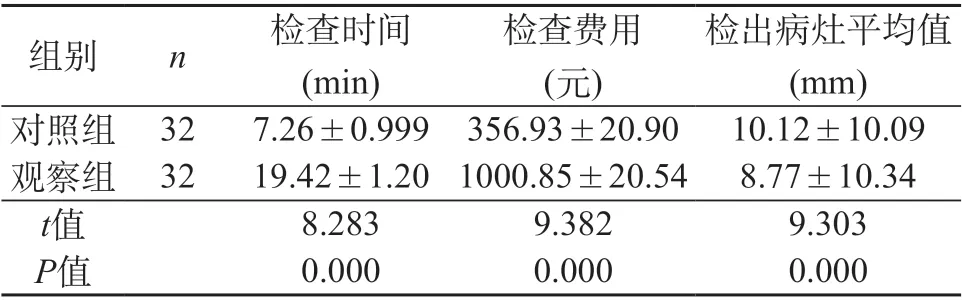
表2 两组患者检查时间、检查费用和检出病灶平均值对比(±s)
检出病灶平均值(mm)对照组 32 7.26±0.999 356.93±20.90 10.12±10.09观察组 32 19.42±1.20 1000.85±20.54 8.77±10.34 t值 8.283 9.382 9.303 P值 0.000 0.000 0.000组别 n 检查时间(min)检查费用(元)
2.3 两组患者不同发病时间段的检出结果对比 对照组在发病低于12 h和发病12~24 h内的检出率低于观察组,差异比较明显(P<0.05),两组在发病时间24~72 h和72 h以上的病灶检出率无明显区别(P>0.05)。见表3。
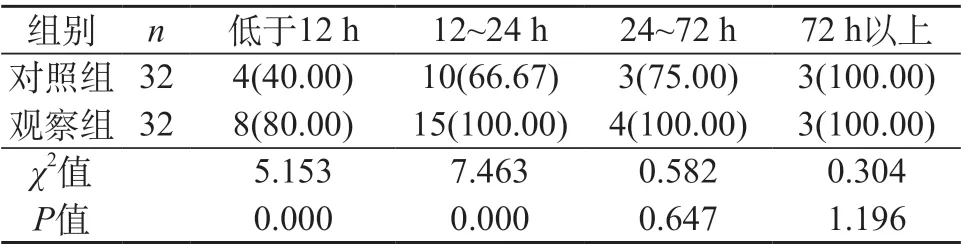
表3 两组不同发病时间段的检出结果对比[n(%)]
2.4 两组患者的脑出血诊断结果对比 对照组检出脑出血共36处,观察组检出脑出血共39处,两组的脑出血检出率比较差异不明显(P>0.05)。见表4。
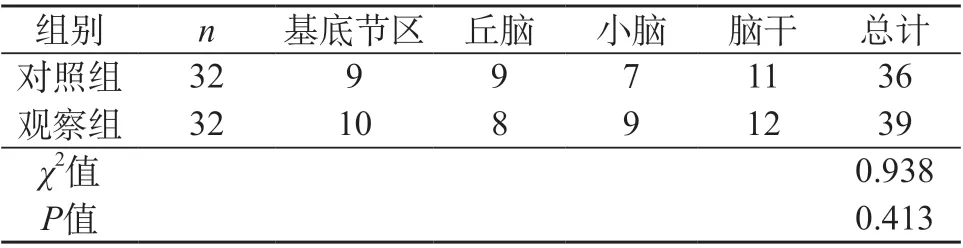
表4 两组患者的脑出血诊断结果对比[n(%)]
3 讨 论
脑梗死是老年人的一种常见疾病,临床发生率、致残率、致死率一直居高不下,对我国居民,特别是中老年人的身体健康构成了极大威胁。随着近些年来人们生活压力增加,以及人们在饮食方面的过度选择,导致脑血管疾病发病率持续上涨[6]。脑梗死是一种紧急发生的脑部疾病,其原因是脑血管中血液形成栓子阻塞了脑部血管,导致血液运行不畅,进一步引起脑组织灌注不足,脑血管缺氧和缺血状态[7]。脑梗死往往伴随脑部血管破裂或脑血管水肿。笔者结合多年临床经验发现,脑梗死的诱发因素和情绪过度激动或过度紧张、害怕、忧思多虑有关。不少脑梗死患者发病过程中伴随不同程度的并发症,如脑出血、偏瘫、失语等[8]。
脑出血是脑梗死的常见并发症,是指出血部位在梗死区域的自发或继发性出血。脑梗死合并脑出血,也被称为脑梗死后出血性转变和出血性脑梗死,在脑梗死患者中脑出血比较常见,这会导致患者的致残率及病死率增加。临床分析脑梗死合并脑出血属于两种不同的病变类型,但共同点在于病灶位置相似。临床研究其发生原因认为,在脑动脉中的栓子破裂或栓子的血管扩张,促使血管缺血和血管通透性增加,在血管壁外渗出了血液,加上高压状态引起脑血管破裂出血。脑水肿会压迫周围的毛细血管和组织,引起缺血性坏死和内皮受损,当水肿改善时,会建立侧支循环,引起血管破裂,出现点状病灶出血或片状出血,早期开通闭塞动脉时,因脑水肿导致静脉回流受阻和血液淤滞,引起毛细血管破裂。脑梗死患者进行溶栓治疗后,也有可能出现再出血情况。高血糖患者出现局部酸中毒也会损伤血管内壁,引起破裂出血[9]。此外,凝血因子缺乏或凝血机制异常引起的脑出血也比较常见,所以,笔者认为脑梗死患者出现脑出血的原因有很多,大多数和脑组织受损及脑血管再通有关。
针对脑梗死并脑出血的治疗原则是促进脑血管再通,改善出血。常用的对症治疗方式有溶栓治疗和应用降血压、消水肿、抗凝药物等常规治疗,综合效果比较理想,但是对于治疗时间有一定要求,治疗得越早救治效果也越理想,生存率和生存质量越高。患者在经过溶栓、降血压、营养脑神经等常规治疗后,症状一般可以得到控制和缓解。患者入院后第一时间进行诊断尤为关键,结合诊断结果制订后续的治疗方案能够提高治疗效果。在所有类型的脑血管神经内科疾病中,常见的包括脑梗死。脑梗死一旦发生会引起患者出现神经和躯体方面的症状。早期诊断因患者没有明显症状,具有一定的误诊率和漏诊率,这会导致患者后期治疗受到不良影响,且随着疾病的发展,脑梗死患者有较高的脑出血发生风险[10]。在黄金时期发现脑梗死并脑出血患者的症状能够及时治疗,促进患者预后和治疗效果的改善。临床上对于脑梗死合并脑出血患者采用的诊断方式,包括X线、CT和MRI。随着临床医疗技术的成熟和影像学技术的不断突破,脑梗死并脑出血患者的诊断也有了较高的效果和价值。以CT诊断和MRI技术为例,通过扫描能够获取影像学资料,视野范围较大,图像比较清晰。但是采用哪种方法诊断更理想,还需临床进一步探讨[11]。过去临床常采用X线进行诊断,但随着影像技术的发展,CT和MRI技术的出现取代了X线技术。这是由于X线技术具有许多不足之处。CT检查原理是通过对人体进行X射线扫描,了解不同组织的透射率和吸收率的区别,扫描和定位病变的位置,并且在计算机中呈现图像,从而为疾病的诊断提供参考。然而相关报道发现,CT诊断对脑梗死伴脑出血患者进行诊断有较低的敏感度,且随着放射造成的污染,也会导致人体受到伤害[12]。笔者认为,CT诊断的特点是操作过程比较简单,具有较高的分辨率,所以脑梗死并脑出血患者进行CT诊断,可获取清晰的图像资料。然而在人体骨性结构的影响下,CT诊断的准确率会随之降低。
MRI技术发展至今,目前已经在临床上普遍应用。最早期磁共振技术应用的领域主要是物理及化学、生物领域,但经过近年来技术的不断成熟,临床上也开始逐渐推广MRI技术,其原理是通过探测器进行探测利用射频脉冲和磁场产生的电信号,并且在计算机上进行显示。MRI技术在临床中属于应用率比较高的检查设备。MRI技术的安全性较高,且不会对人体造成电力辐射,不危害人体健康。同时,通过磁共振诊断,能够获取清晰可观的检查图像,全面地观察患者的病灶及周围组织血流情况,临床医师结合MRI诊断的具体影像,能够对患者病灶的具体位置特点和发展情况进行了解,从而为脑梗死合并脑出血患者展开后续的治疗提供良好的基础。医师通过阅片能够对病变位置进行了解,方便制订后续的方案,使脑梗死并脑出血患者的病情得到有效地控制,并且降低患者的病死率和致残率,可获取理想的预后效果[13]。
有相关研究发现,采用MRI技术诊断脑梗死、脑出血具有更突出的优势,包括更高的诊断检出率,对病灶的情况也能够更直观地显示,可为临床提供相关的参考依据。而CT诊断的敏感度,相对于MRI来说较低,同时,在进行CT诊断时也会产生放射性的危害,对患者身体健康不利,而MRI技术目前在临床上广受欢迎[14]。据相关研究显示,随着影像技术的进展,临床越来越广泛应用MRI技术,通过MRI技术能够对人体中的氢质子产生激励效果,从而形成磁共振,从多个序列进行扫描,多角度观察病灶位置[15]。因脑梗死伴脑出血患者往往有脑水肿的情况,会导致脑组织中水分子含量降低,利用MRI技术,能够准确地检出这种情况,清晰地观察患者脑组织含水量的变化情况,为临床提供了支持。
本研究分别将CT诊断技术和MRI诊断技术用于对照组和观察组患者,CT影像学显示梗死的病灶密度较低而出血病灶密度较高。具体表现为梗死部位有大片的扇形以及不规则的皮髓质受累,混合一些斑点状的高密度病灶,出血病灶边界不清晰。而对梗死灶进行MRI扫描,显示T2W1高信号和T1W1低信号。本研究结果显示,观察组检出梗死灶30个,对照组检出病灶20个,MRI扫描额叶、顶叶、基底节、丘脑、内囊、脑干病灶检出数量均多于对照组,组间差异比较明显(P<0.05)。观察组检查时间长于对照组检查,检出病灶平均值小于对照组,检查费用高于对照组数据,两组数据对比差异明显(P<0.05)。对照组在发病低于12 h和发病12~24 h内的检出率低于观察组,差异比较明显(P<0.05),两组在发病时间24~72 h和72 h以上的病灶检出率无明显区别(P>0.05)。对照组检出脑出血共36处,观察组检出脑出血共39处,两组的脑出血检出率比较差异不明显(P>0.05)。由于脑梗死病并脑出血发病突然,病情危急,CT检查产生伪影的可能性较高,所以诊断效果不好,检出率也相对不高。而MRI技术诊断扫描比较全面,能够无死角进行观察,相比CT诊断来说,其优势更明显,检出率也更高。这说明,与CT诊断相比,MRI技术检出率更高,其中各个部位检出率均高于CT诊断。MRI的优势在于能够进行全面多角度扫描,加上能够对脑组织水肿情况进行显示,了解病灶部位脑组织含水量的变化情况,对于脑细胞、脑组织和氢元素进行记录,具有较高的诊断价值。对脑梗死并脑出血患者,可通过MRI进行诊断,具有较高的分辨率,对于病灶形态也能够进行直观清晰地观察和显示,通过该方法及早诊断,符合临床相关研究结果。但由于进行本次研究时没有选取大范围的研究对象,数量受限导致研究结果或许存在偏差,若日后能进行有关的研究,希望能增加研究对象的数量,扩大选取研究对象的范围,获取更精准的结果验证本研结果,降低偏差。
综上所述,CT与MRI对脑梗死并脑出血患者进行诊断均有一定效果,其中对脑梗死诊断更准确的是MRI,在脑出血诊断方面两组效果相当,MRI对于发病时间在24 h内的脑梗死并脑出血患者诊断效果优于CT诊断,而CT诊断的费用和时间低于MRI,二者各占优势,但综合考虑笔者更推荐进行MRI诊断,如果条件允许可进行二者联合诊断。
