妊娠期缺铁性贫血预防性干预时机对母婴健康的影响
2022-06-21乔晓林
叶 茹,乔晓林,崔 蕾
(北京朝阳区妇幼保健院妇产科,北京 100021)
目前研究观点认为,妊娠后母体内胎盘、脐带及胎儿的快速生长,导致母体内铁量供给增加,而由于部分母体内铁量储备不足,从而导致母体血液中血清铁蛋白(serum ferritin,SF)及血红蛋白(hemoglobin,Hb)等水平低于正常值,即发生妊娠期缺铁性贫血[1-2]。部分研究认为,妊娠期缺铁性贫血患者可能会导致胎膜早破、妊娠期高血压疾病、产褥感染等不良母婴结局或妊娠期并发症[3-4],因此既往临床实践中部分医师多呼吁妊娠期女性及时补充铁元素,以降低妊娠期缺铁性贫血风险。但由于目前临床研究中针对妊娠期缺铁性贫血干预时机的研究数据有限,而盲目补充铁剂同样可增加铁过量风险,继而临床实践中妊娠期女性多根据每次产前体检报告间断性补充铁剂,不利于缺铁性贫血症状的稳定改善[5]。基于此,本研究在总结既往研究的基础上,探讨妊娠期缺铁性贫血预防性干预时机对母婴结局及婴儿体格/智力发育的影响,以期推动妊娠期缺铁性贫血的临床研究进展,并为后续临床实践提供数据参考。
1 资料与方法
1.1 一般资料
选取2019年3月至2021年2月于北京朝阳区妇幼保健院定期产前检查的86例孕产妇作为研究对象,采用随机数字表法将其分为中期干预组和晚期干预组各43例。纳入标准:①孕周18~20周;②年龄>18岁;③入组时SF及Hb水平正常;④孕产妇无造血功能或凝血功能异常等疾病;⑤入组时均无妊娠期高血压疾病或妊娠期糖尿病合并症;⑥所有受试者均对本研究知情并签订知情同意书。排除标准:①入组前存在自发间断性补铁;②日常饮食及作息不规律;③未定期进行产前体检或依从性较差者;④血液中铁含量过载;⑤合并肺结核、慢性阻塞性肺疾病等呼吸系统传染病者;⑥严重酗酒、吸烟;⑦心脏、肝、肾等重要器官功能异常者。中期干预组年龄21~33岁,平均(27.81±2.04)岁;孕周18~20周,平均(18.97±0.34)周;产次0~3次,平均(1.05±0.45)次。晚期干预组年龄22~33岁,平均(27.93±2.16)岁;孕周18~20周,平均(19.22±0.37)周;产次1~3次,平均(1.08±0.55)次;两组受试者的一般资料比较差异无统计学意义(P>0.05)。此研究经本院医学伦理委员会批准。
1.2 研究方法
两组妊娠期女性均完成产前定期检查,并接受相应饮食指导及卫生安全护理。中期干预组妊娠期女性均于妊娠20周始口服铁剂(右旋糖酐铁片,国药准字H19993006),日剂量100~200mg,并于妊娠28周末、36周末及临产前检测Hb及SF水平;晚期干预组妊娠期女性均于妊娠28周末口服铁剂,与中期干预组相同时间点检测Hb及SF水平。
比较两组孕产妇不同妊娠期Hb及SF表达水平:于孕产妇产前检查时采集外周血样,分别通过比色法和化学发光微粒子免疫法检测Hb和SF水平,试剂盒均购自江莱生物科技有限公司;记录两组孕产妇不同妊娠期缺铁性贫血发生情况:参考《妊娠期铁缺乏和缺铁性贫血诊治指南》中缺铁性贫血的临床诊断标准判定孕产妇是否发生缺铁性贫血[6];比较两组孕产妇母婴结局及妊娠期并发症发生率。
婴儿体格/智力发育评估:两组孕产妇均于成功分娩后通过电话或走访方式,跟踪随访至婴儿6个月,末次随访时间为2021年12月25日。①体格测验:分别测量两组婴儿3个月、6个月时身长、体重;②智力测验:采用0~6岁多维度儿童智力筛查量表(developmental screening test,DST)评估婴儿6个月时的智力水平,全表包括12个维度,总分值151分,得分>110分为中上,70~110分为中等,得分<70分为中下。
1.3 统计学方法
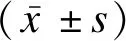
2 结果
2.1 两组不同妊娠期Hb及SF表达水平比较
中期干预组妊娠28周末、36周末、临产前的Hb及SF水平均高于晚期干预组,差异有统计学意义(t值介于2.505~11.579之间,P<0.05),见表1。
2.2 两组不同妊娠期缺铁性贫血发生率比较
中期干预组28周末贫血发生率低于晚期干预组,差异有统计学意义(χ2=6.081,P<0.05);36周末及临产前两组贫血发生率比较差异无统计学意义(P>0.05),见表2。
2.3 两组妊娠结局及妊娠期并发症发生率比较
两组妊娠结局及妊娠期并发症发生率比较,差异均无统计学意义(P>0.05),见表3。
表1 两组不同妊娠期Hb及SF表达水平比较Table 1 Comparison of Hb and SF expression levels between the two groups at different gestational
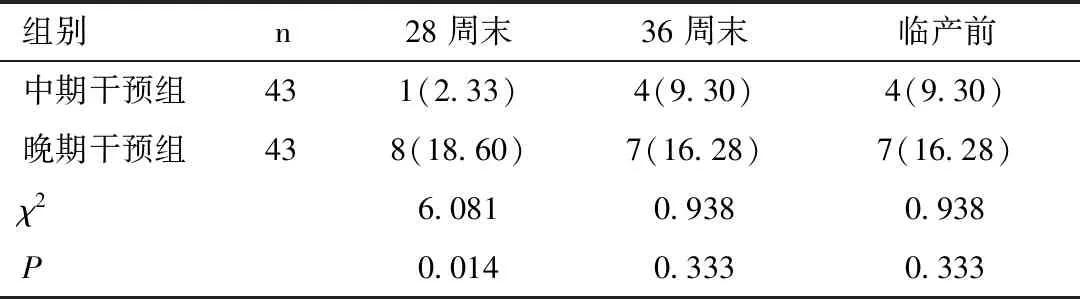
表2 两组不同妊娠期缺铁性贫血发生率[n(%)]Table 2 Incidences of iron deficiency anemia in two groups at different gestational stages[n(%)]
2.4 两组婴儿体格发育比较
中期干预组婴儿6个月身长高于晚期干预组,差异有统计学意义(t=4.679,P<0.05);两组婴儿3个月身长、体重及6个月体重比较差异均无统计学意义(P>0.05),见表4。
2.5 两组婴儿6个月时智力测验评估比较
中期干预组婴儿智力测验DST评分为(107.53±3.61)分,晚期干预组婴儿智力测验评分为(103.25±2.78)分,中期干预组婴儿智力测验DST评分高于晚期干预组,差异有统计学意义(t=6.159,P<0.05)。
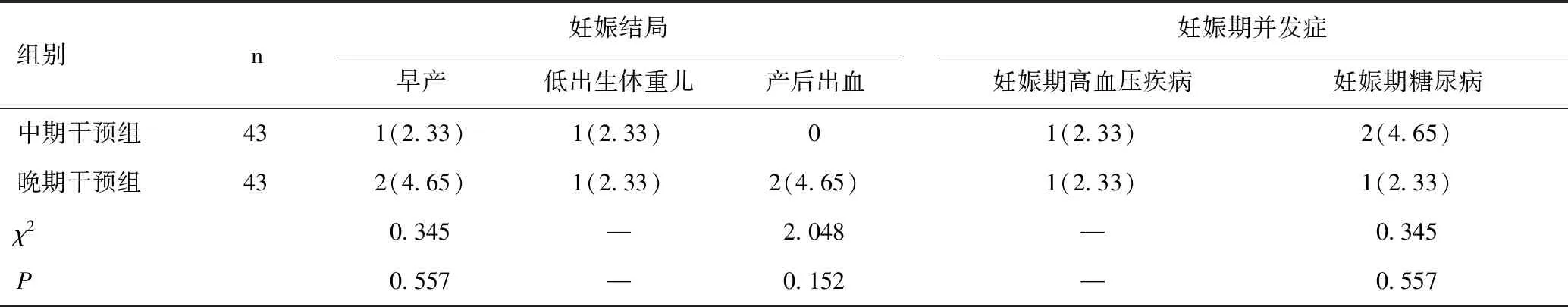
表3 两组妊娠结局及妊娠期并发症发生率比较[n(%)]Table 3 Comparison of pregnancy outcomes and incidences of pregnancy complications between the two groups[n(%)]
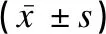
表4 两组婴儿体格发育比较Table 4 Comparison of infant physical development between the two
3 讨论
3.1 妊娠期缺铁性贫血可能会增加不良母婴结局的发生风险
妊娠期缺铁性贫血作为妇产科常见的临床病症,近些年发病率多居于20%~40%之间,而部分学者在研究妊娠合并贫血对母婴结局的近远期影响中发现,妊娠期贫血女性可能会增加胎膜早破、胎儿宫内窘迫、产褥期感染等不良结局的风险,且可影响出生42d婴儿贫血及6月龄发育筛查测试的结果[7-8]。故此多数临床学者认同预防性补充铁剂的治疗方案,然而由于目前研究阶段中对预防性补充铁剂的临床干预时机研究有限,部分医师为避免出现铁过量风险并未对妊娠期女性予以及时补铁的强烈呼吁,往往根据产前定期体检报告予以后续干预,继而造成多数妊娠期女性在妊娠期间出现间断性补铁的现状,不利于妊娠期缺铁性贫血的有效改善。
3.2 妊娠中期预防性补铁更有助于降低缺铁性贫血的发生率
结合生理学及人体发育学分析得出,妊娠20周前胚胎在母体内逐渐分化、形成器官,妊娠20周后胎儿开始表现出吞咽及排尿等基础生理功能,生长发育加速,同时既往临床实践中多数学者亦认同妊娠20周前后是妊娠期缺铁性贫血高发期[9-11]。因此本研究为证实此结论,并在此基础上进一步分析妊娠期缺铁性贫血预防性干预时机对母婴结局的影响,分别予以两组孕产妇妊娠20周末和妊娠28周末补充铁剂,结果显示中期干预组妊娠28周末、36周末、临产前的Hb及SF水平均高于晚期干预组;中期干预组28周末贫血发生率低于晚期干预组;36周末及临产前两组贫血发生率比较差异无统计学意义,提示于妊娠20周时及时补充铁剂,更有助于降低孕产妇在妊娠中后期缺铁性贫血发生风险,与既往研究结论相似[12]。
此外,研究分析由于部分孕产妇妊娠期间孕吐、食欲下降等胃肠道反应频繁,从而导致母体从食物中汲取叶酸、维生素B12及铁元素等水平下降,加之妊娠期母体代谢量高,同样可导致妊娠期贫血等并发症发生率较高[13-14]。因此笔者呼吁在予以妊娠期女性预防性补铁的同时,可指导其适量食用高含铁量食物,以维持母体铁量供给。本研究结果显示,两组妊娠结局及妊娠期并发症发生率相近,但晚期干预组存在2例产后出血病例,经医学证实为产期子宫收缩乏力所致。本研究分析产期子宫收缩乏力可能与贫血有关,但仍需病理学研究进一步证实。
3.3 妊娠中期预防性补铁更有助于促进婴儿体格及智力发育
本研究跟踪随访婴儿体格及智力发育后得出,中期干预组婴儿智力测验DST评分高于晚期干预组,且6个月身长高于晚期干预组,提示妊娠中期及时补充铁剂更有利于婴儿体格及智力发育。但本研究中同样存在不足,研究样本量受限及未对婴儿的营养状态进行评估,因此后续临床实践中仍需进一步完善大样本随机对照研究证实其结论,共同推动妊娠期缺铁性贫血的临床研究进展。
综上,相比于妊娠晚期补充铁剂,妊娠中期及时补充铁剂更有助于降低妊娠期女性缺铁性贫血的发生率,促进婴儿体格及智力发育。
