非平面回波弥散加权成像技术在岩骨胆脂瘤术前诊断及术后随访中的应用价值
2022-06-15何郡彭安全胡俊蛟汪芹张智雯黄超蒋文琪潘雪迎
何郡彭安全胡俊蛟汪芹张智雯黄超蒋文琪潘雪迎*
1中南大学湘雅二医院耳鼻咽喉头颈外科(长沙 410011)
2中南大学湘雅二医院放射科(长沙 410011)
岩骨胆脂瘤(petrous bone cholesteatoma,PBC)约占所有岩部病变的4~9%[1],具有见缝就钻的特点。由于位置深,生长缓慢、病程长,早期症状不易发现,患者通常以严重的临床症状如面神经麻痹、听力下降、头痛、眩晕等前来就诊[1]。PBC手术难度大,病灶不易彻底清除,易复发,不同于一般的中耳胆脂瘤。常规的耳镜和显微镜检查难以诊断,CT和常规MRI对于胆脂瘤的敏感性和特异性均不高,尤其难以区分胆脂瘤和术后形成的疤痕、肉芽组织及积液[2,3],对怀疑残留或复发的PBC常需要通过二次手术探查来明确诊断。而non-EPI DWI近年来在胆脂瘤的早期诊断和术后监测中显示出了巨大优势[4-6],具有高敏感性和特异性的特点。我们回顾性分析了22例经手术病理确诊的PBC患者的术前临床及影像学资料及术后non-EPI DWI动态随访的结果,探索non-EPI DWI在PBC患者术前诊断及术后随访中的应用价值。
1 临床资料与研究方法
1.1 研究对象
回顾性分析湘雅二医院耳鼻咽喉头颈外科2015年3月-2019年7月经手术切除且病理证实的28例PBC患者,6例失去随访。共22名患者纳入本研究(临床资料见表1),其中男性14例,女性8例;左耳10例,右耳12例;年龄范围为8-68岁,平均年龄33.8岁。所有患者均自愿接受PBC手术及相关影像学检查,并签订知情同意书,中南大学湘雅二医院医学伦理委员会批准本研究。
在纳入研究的22例患者中,依据术前CT和MRI,参照Sanna分型[7],有迷路上型6例,迷路下型3例,迷路下-岩尖型3例,广泛型5例,岩尖型5例。结合患者病变范围、听力检查及面神经功能等,我们选择手术方式有:经迷路径路10例,经颅中窝入路3例,岩骨次全切除术3例,经乳突-颅中窝联合入路6例。术中发现侵犯硬脑膜14例,内听道5例,颈静脉球3例,颈内动脉岩骨水平段3例;显微镜下或内镜辅助下完全清除病变,包括侵犯硬脑膜,颈静脉球及颈内动脉壁粘连的胆脂瘤上皮,肉眼下未见残留。术毕对出现脑脊液漏或脑膜广泛暴露,加上迷路已破坏重度感音神经性耳聋者采取术腔封闭有14例,对有残留可应用听力采取术腔开放者8例。
1.2 方法
1.2.1 颞骨non-EPI DWI检查方法
患者取仰卧位,使用1.5T超导MR检查仪(德国Siemens Symphony),12通道头线圈进行内耳扫描,扫描范围从岩骨上缘到乳突下缘,嘱平静呼吸,避免头部运动。扫描参数:b值1000s/mm 2,TR 2000ms,TE 107ms,FOV 220mm,Voxel size 0.8mm× 0.6mm× 3.0mm,slices:15,层厚 3.0mm。术前及术后进行多次动态non-EPI DWI扫描。
1.2.2 图像分析
运用双盲法由两位经验丰富的影像科医师进行图像分析,在non-EPI DWI图像上,胆脂瘤弥散受限,相对于脑组织呈特征性白色高信号,其他软组织病变如瘢痕,肉芽组织,积液和黏膜水肿等表现为低信号或等信号。DWI诊断时可以参考常规MRI序列以帮助判断病灶的空间位置等。
2 结果分析
22例患者术前non-EPI DWI均显示岩骨部有明显高信号区(图1 A,图2 A1),经手术病理证实为胆脂瘤,术前诊断的敏感性为100%。术后行non-EPI DWI随访3-48个月,平均28.8个月。22例患者在12个月内均行颞骨DWI,2例出现高信号病变;24个月内有16例行DWI,3例有高信号病灶;术后48个月内有9例行DWI,2例被检测出高信号。所有DWI显示有白色高信号区的7例(31.8%)患者均经二次修正手术发现了残留复发胆脂瘤(图1 E)。1例患者术后伤口反复感染,术后6个月行DWI显示术腔为等信号(图2 A2),行二次手术探查见术腔填塞脂肪感染液化,未见胆脂瘤(图2)。因此,non-EPI DWI在术后随访检查残留或复发病变的敏感性和特异性均为100%。
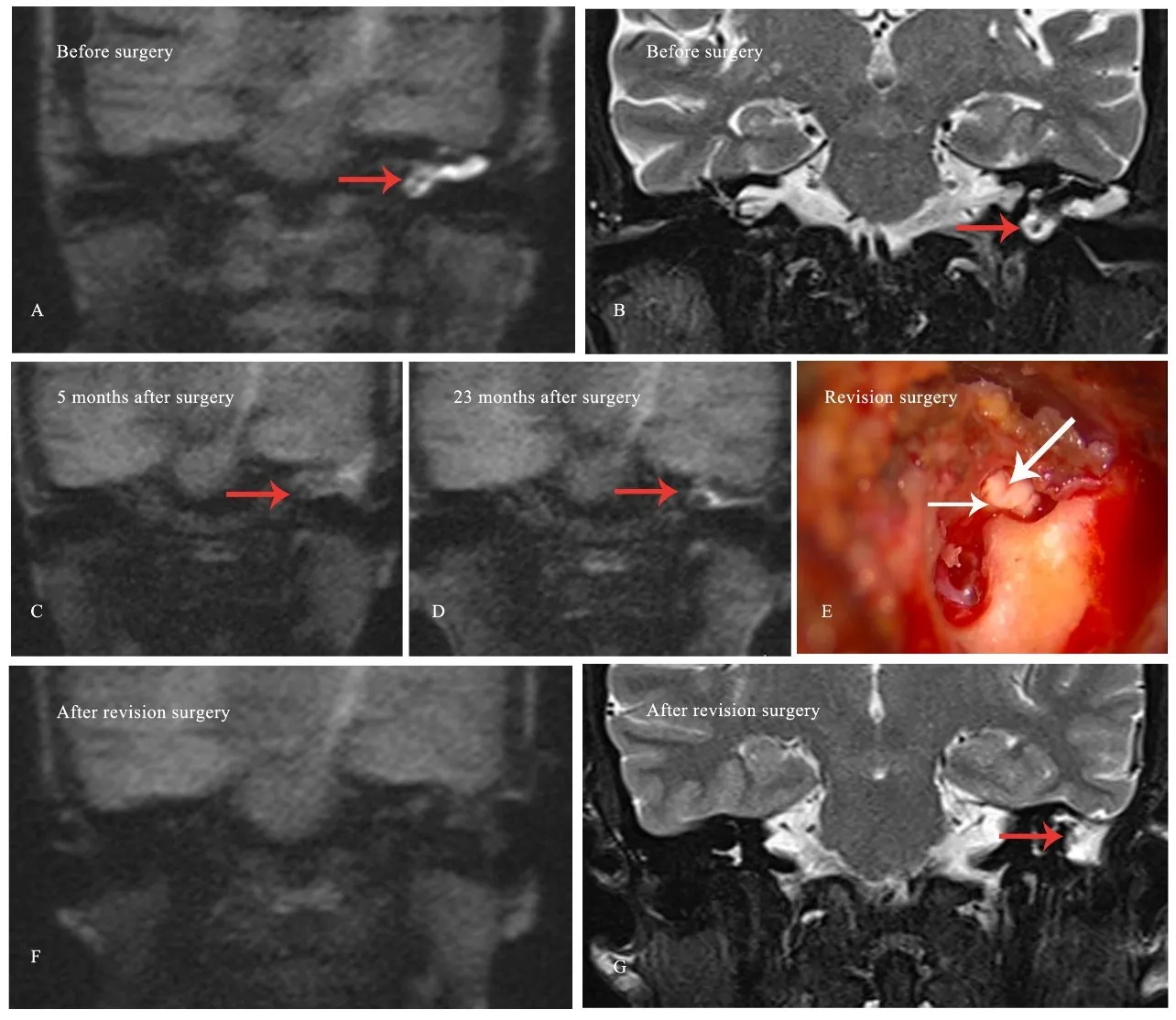
图1 1号左侧岩骨胆脂瘤患者(表1)术前与术后多次影像学资料。A:术前冠状位non-EPI DWI示左耳高信号。B:与图A相同层面,冠状位T2WI示明显高信号。C:术后5个月第一次复查DWI未见明显高信号。D:术后第23个月再次行DWI发现左耳呈小片状高信号,提示胆脂瘤可能复发。E:二次手术证实复发的胆脂瘤(长箭头)位于膝状神经节(短箭头)。F:二次手术后6个月复查non-EPI DWI示低信号,提示无复发胆脂瘤。G:二次手术后6个月复查冠状位T2WI示左耳高信号,提示可能为疤痕、液体或肉芽组织。Fig.1 The multiple imaging of patient No.1(Table 1)with left PBC before and after surgery.A.The preoperative coronal non-EPI DWI showed a high signal intensity in the left ear.B.The preoperative coronal T2WI showed a hyperintensity in the same section plane as in figure A.C.No obvious hyperintensity was detected on the first follow-up DWI 5 months after surgery.D.Second follow-up DWI showed a small patch high signal intensity in the left ear 23 months following surgery,indicating a potential existence of recurrent lesion.E.revision surgery confirmed a recurrent cholesteatoma(long arrow)locating on the geniculate ganglion(short arrow).Six months following the second surgery,the fourth non-EPI DWI(F)showed a low signal intensity,indicating no recurrent disease,whereas the coronal T2WI(G)showed high signal intensity in the left ear,indicating a potential existence of scar,fluid or granulation tissue.
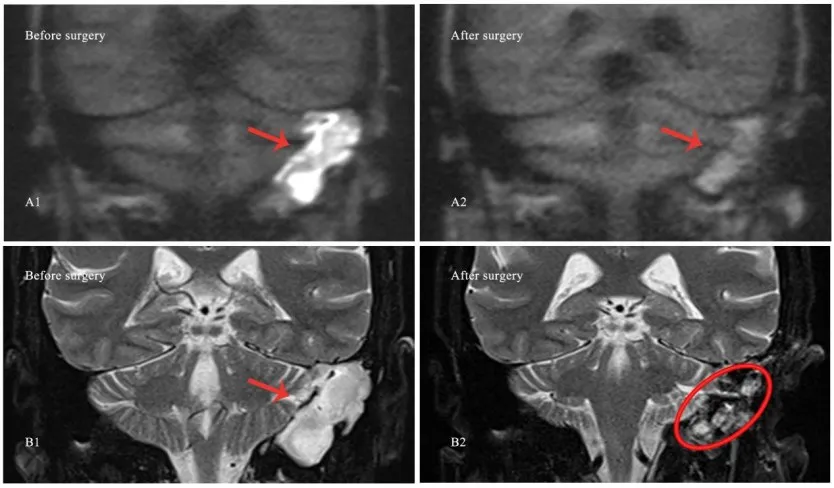
图2 2号左侧岩骨胆脂瘤患者(表1)术前和术后影像学资料。术前non-EPI DWI示左耳广泛高信号(A1)。术后6个月复查DWI未见明显高信号,图中显示的等信号可能为填塞的脂肪(A2)。术前左耳PBC在冠状位T2WI显示大范围高信号影(B1),术后在相同层面,左耳填塞脂肪在冠状位T2WI也显示多个片状高信号影(B2),与术前PBC显示的信号强度无明显区别。Fig.2 The imaging of patient No.2(Table 1)with left PBC before and after surgery.Preoperative non-EPI DWI showed an extensive hyperintensity in left petrous bone(A1).No obvious high signal intensity was detected in second DWI six months following surgery,whereas the existence of the isointensity indicated a potential fatty tissue obliterated(A2).Preoperative coronal T2WI showed a large high signal in left ear(B1),whereas postoperative coronal T2WI showed multiple patchy hyperintensity in the same section plane(B2),indicating no difference in the signal intensity between the preoperative PBC and postoperative fatty tissue obliterated on T2WI.
3 讨论
PBC可导致耳聋、面瘫、脑膜炎甚至颅内并发症,手术以彻底清除胆脂瘤上皮为目标,尽量避免脑脊液耳漏、颈内动脉大出血、术腔及颅内感染、脑及颅神经损伤等严重并发症的发生。尽管现代显微技术和内镜辅助技术的进步有助于清除病变[8,9],但由于术野受限,而病变又常常累及硬脑膜、面神经及颈内动静脉等重要结构,手术难度大,容易出现胆脂瘤残留或复发,文献报道PBC术后残留或复发率达5%-29%[8-10]。然而,与中耳胆脂瘤根治开放术腔应用耳镜检查不同,岩骨位置深邃隐匿,PBC术后开放的术腔容易狭窄甚至闭锁,耳镜难以检查;且部分病人因脑脊液漏或重要血管神经暴露需要外耳道封闭及颞肌筋膜瓣或脂肪填塞术腔,将难以术后观察。鉴于胆脂瘤的高复发性,探索一种非侵袭性,可准确诊断并及时发现残留或复发病变的可靠方法,防止病变引起致命并发症至关重要。
高分辨CT虽能帮助我们评估病变的范围及颞骨侵犯程度,但由于液体积聚和炎症反应,其诊断胆脂瘤的敏感性和特异性不高[11]。常规及增强MRI在PBC的鉴别诊断中有一定的价值,但因信号混杂,难以区分胆脂瘤和疤痕、肉芽组织、炎症以及积液(图1G、图2 B2),对随访检测残留或复发胆脂瘤的意义不大[3],2006年有学者报道non-EPI DWI对胆脂瘤诊断有高特异性和敏感性[12,13],且大多数报道的敏感性和特异性在90%-100%之间[14-16]。DWI技术是通过检测组织内水分子扩散运动的情况来了解组织内病理生理的微观改变,大部分学者认为水扩散受限和T2光透效应是使胆脂瘤在DWI图像中呈现特征性高信号的原因[17]。平面回波扩散加权成像序列(EPI DWI)也是一种常用的诊断胆脂瘤的影像学技术,该序列成像时间短、信噪比相对较高,它对于直径>5mm的胆脂瘤有较高的敏感性,但该序列层厚较厚、空间分辨率低,特别是当PBC术后复查时,由于岩骨骨壁及软组织结构发生了变化,骨-空气交界面伪影更明显,易造成假阳性或假阴性的结果。而non-EPI DWI更具有优越性,它层厚薄,通常为2-4mm,最薄层厚可达1.5mm[18],对微小病灶(直径>2mm)敏感性高,空间分辨率高,并且没有骨-空气伪影,更易区分胆脂瘤与其他岩骨病变。PBC因角蛋白含量高,在b值为1000 s/mm2时呈现特征性高信号,而蛛网膜囊肿、岩骨脑膜脑膨出、组织瘢痕及胆固醇肉芽肿等其他岩骨病变无类似高信号。下表为PBC常见的鉴别诊断(见表2)。

表2 岩骨胆脂瘤的常见鉴别诊断Table 2 The differential diagnosis of petrous bone cholesteatoma
本研究中22例病人术前non-EPI DWI均检查出胆脂瘤特有的高信号,全部手术证实为PBC;随访中先后有7例病人在DWI检查中发现高信号,均在二次手术中确定为复发胆脂瘤;1例术后6个月伤口感染再次DWI未显示高信号,手术探查确定为术腔感染,无残留或复发胆脂瘤;表明non-EPI DWI诊断PBC和检测复发胆脂瘤有高敏感性和特异性,避免了病变进一步扩大损害及不必要的手术探查。然而,non-EPI DWI扫描可能会忽略小于2mm的病灶,如图1C中术后5个月DWI未见高信号,可能是病灶小于2mm而未被发现,而随后因胆脂瘤逐渐增大,在术后23月再次扫描时发现了病灶(图1 D)。本研究发现PBC的复发率高达31.8%,高于大部分文献报道的复发率[8-10],由于其他检查手段如耳镜,CT和常规MRI在PBC术后复查中存在局限性,缺乏高敏感性和特异性,残留或复发胆脂瘤可能被低估了;而non-EPI DWI可检查出相对小(大于2mm)和早期病变,客观反映了PBC术后可能出现的高残留率和复发率。随着随访时间延长,可检测出的复发胆脂瘤可能更高。对于目前无临床症状且DWI阴性的PBC术后患者,我们仍建议术后多次行DWI,以排除初次扫描时残留的胆脂瘤因小于2mm出现的假阴性。此外,研究表明残留胆脂瘤的生长速率从三年的静止到估计的29mm/年不等[16],对于PBC术后患者,应考虑半年至一年行1次DWI检查,至少持续五年,及早发现胆脂瘤复发[19]。因岩骨胆脂瘤并不常见,本研究中纳入的病例数相对较少,未来将继续收集PBC病例。最后,部分病例随访时间较短,我们将继续随访,尽可能延长随访时间。
4 结论
PBC位置隐匿,残留和复发率高,常规耳镜、CT和MRI检查难以准确诊断。non-EPI DWI诊断胆脂瘤具有高敏感性和特异性,术后动态随访能及时检查出残留或复发的PBC,可避免不必要的二次手术探查。
