结直肠侧向发育型肿瘤包括15例多发性病变的临床病理特征及癌变风险因素分析
2022-04-25吉晓凤金多晨党旖旎张国新
吉晓凤,金多晨,党旖旎,张国新
南京医科大学第一附属医院消化科,江苏 南京 210029
结直肠侧向发育型肿瘤(laterally spreading tumor,LST)是肠镜检查中一类特殊的肿瘤性病变,日本学者Kudo[1]将其定义为直径10 mm 以上,沿肠壁侧向生长而非垂直侵犯的一类结直肠平坦型病变。根据内镜下形态分型可以分为颗粒型LST(granular type,LST-G)和非颗粒型LST(non-granular type,LST-NG)两大类[2],LST-G 又可分为颗粒均一型LST(LST-G-homogenous type,LST-G-H)和结节混合型LST(LST-G-mixed type,LST-G-M),LST-NG 又可分为扁平隆起型LST(LST-NG-flat elevated type,LST-NG-F)和假凹陷型LST(LST-NG-peseudodepressed,LST-NG-PD)。国内大样本回顾性研究表明近年来结直肠LST 的临床特征有所变化,2011—2015 年近端结肠LST 构成比较2001—2005 年增高了19.8%,LST-G比例下降了4.2%,术后黏膜高级别上皮内瘤变和浸润癌的病理诊断比例分别增高了34.9%和6.3%[3]。结直肠LST 的癌变率高达8.4%~52.5%,未经治疗的LST可在3年内进展为结直肠腺癌[4]。目前常用的治疗手段包括内镜下黏膜切除术(endoscopic mucosal resection,EMR)、内镜下分片黏膜切除术(endoscopic piecemeal mucosal resection,EPMR)、内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)及外科手术治疗。本研究旨在探讨结直肠侧向发育型肿瘤包括多发性病变的临床病理特征及癌变风险因素,帮助内镜医师更好地认识LST,从而有助于LST的早发现、早治疗。
1 对象和方法
1.1 对象
调取2010 年1 月—2020 年12 月在南京医科大学第一附属医院消化内科经结肠镜检查确诊为LST的患者209 例,病灶共222 处纳入研究,纳入标准:肠镜下形态表现为①病变直径>10 mm;②生长方式为侧向生长而非垂直侵犯;③形态特征包括颗粒型及非颗粒型。排除标准:①未进行内镜或手术治疗;②临床及病理等资料不全。本研究已通过南京医科大学第一附属医院伦理委员会审批(伦审号:2021-SR-155)。
1.2 方法
从电子病历系统及影像系统中收集患者的就诊卡号、姓名、性别、年龄、吸烟史、饮酒史、肠息肉病史、结直肠癌病史、肠镜报告、内镜分型、巴黎分型、手术方式、内镜医师、病灶部位、长径大小及数目、病理报告、电话号码等信息。
1.3 统计学方法
采用SPSS 23.0进行数据处理与分析,计数资料采用例数(百分率)[n(%)]表示,计量资料以均数±标准差()表示,组间率的比较采用χ2检验,多因素相关性分析应用Logistic 回归分析,P<0.05 为差异有统计学意义。
2 结果
2.1 LST临床病理特征比较
本研究共纳入209 例患者,男116 例(55.5%),女93 例(44.5%),平均年龄(64.45±10.06)岁,共有222 处LST 病灶纳入研究,颗粒均一型30 处(13.5%),结节混合型64 处(28.8%),扁平隆起型118处(53.2%),假凹陷型10处(4.5%)(图1)。
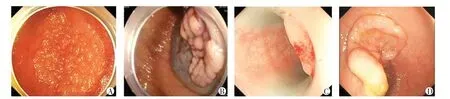
图1 内镜下LST形态分型Figure 1 Endoscopic morphologic typing of LST
纳入研究的多发性LST 病灶共15 处,多发性LST好发于右半结肠(80.0%,12/15),病理以低级别上皮内瘤变为主(66.7%,10/15),以ESD为主要的治疗手段(60.0%,9/15),有肠息肉病史的患者更易出现多发性LST,多发性LST 内镜分型以LST-G-H 型多见(46.7%,7/15),巴黎分型以0~Ⅱa为主(46.7%,7/15),单发性LST 内镜分型以LST-NG-F 型多见(55.1%,114/207),巴黎分型以0~Ⅰs 为主(54.6%,113/207),差异有统计学意义(P<0.05)。从病灶大小来看,单发性LST 和多发性LST 病灶大小都以≤20 mm 为主,其中多发性LST(86.7%,13/15)较单发性LST(54.6%,113/207)更多见。多发性LST 的主要治疗方式包括ESD(60.0%,9/15)和EMR(26.7%,4/15),单发性LST 的主要治疗方式包括ESD(78.7%,163/207)和外科手术(9.2%,19/207),差异有统计学意义(P<0.05,表1)。
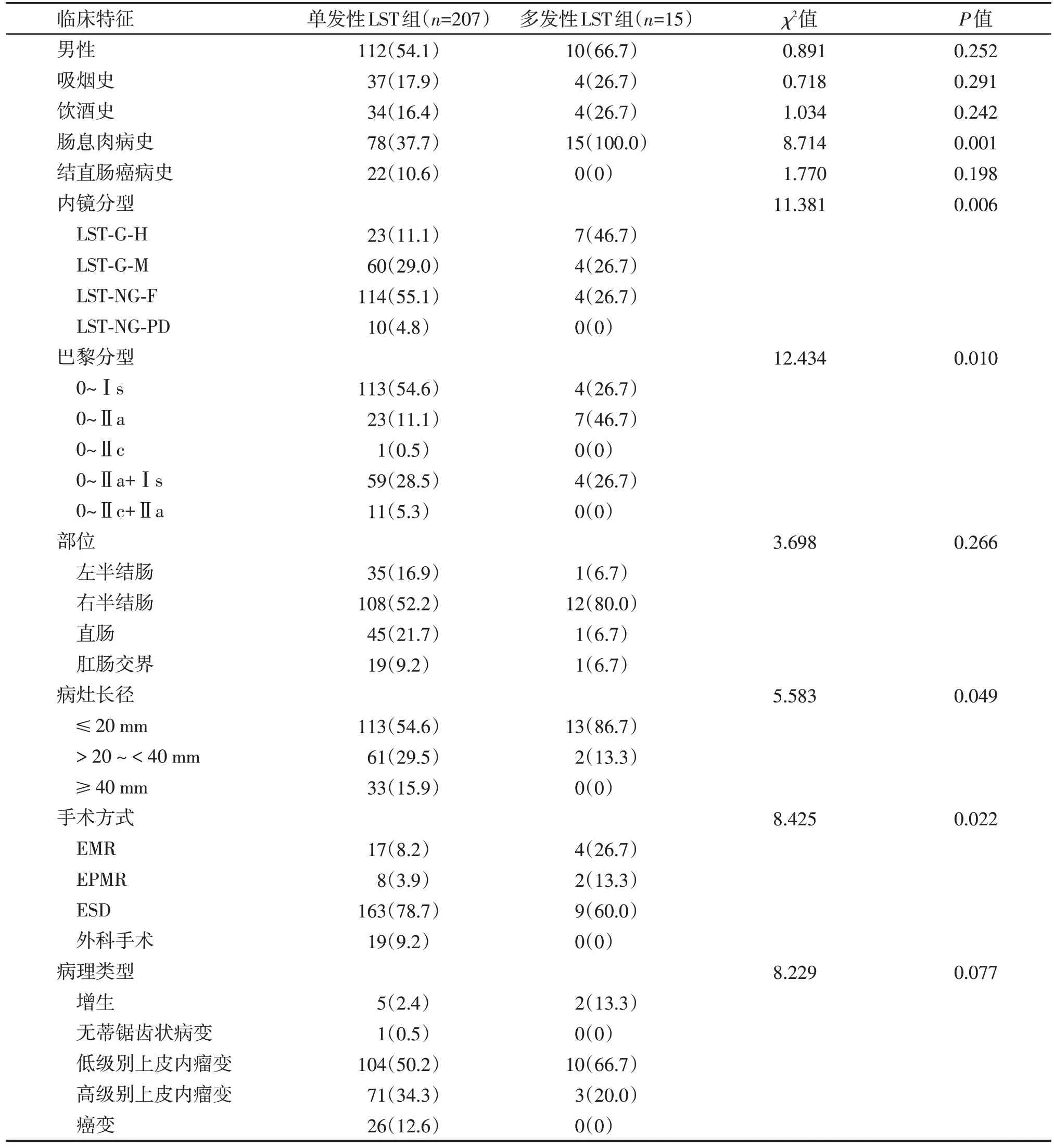
表1 单发性LST和多发性LST组的临床病理特征比较Table 1 Comparison of clinicopathological features between single LST and multiple LST groups[n(%)]
2.2 LST治疗方式的差异性分析
相较于其他治疗方式,左半结肠的LST 病灶以外科手术为主(42.1%,8/19),右半结肠的LST 病灶主要治疗手段为以EMR为主的内镜下治疗(85.7%,18/21),差异有统计学意义(P<0.05)。EMR治疗病灶长径≤20 mm的LST较ESD及外科手术更多见,外科手术治疗病灶长径≥40 mm的LST较EMR及ESD更为常见,差异有统计学意义(P<0.05,表2)。

表2 LST治疗方式的差异性分析Table 2 Difference analysis of LST treatment [n(%)]
2.3 LST癌变的风险因素
对性别、吸烟史、饮酒史、息肉病史、结直肠癌病史、内镜医师年资、退镜时间、巴黎分型、部位、病灶长径、数目进行单因素分析,寻找LST发生癌变的风险因素(表3)。其中,胃镜操作超过5 000 例、肠镜操作超过3 000例、可独立行ESD的医师视为高年资医师,尚未达到以上条件的视为低年资医师[5]。对于其中差异有统计学意义的因素再纳入多因素Logistic回归分析发现,病灶长径>20 mm和内镜医师年资低(OR=5.074,95%CI:2.011~12.801,P<0.05)是LST 癌变的独立风险因素,其中病灶长径≥40 mm(OR=5.468,95%CI:1.792~16.684,P<0.05)癌变风险更高(表4)。
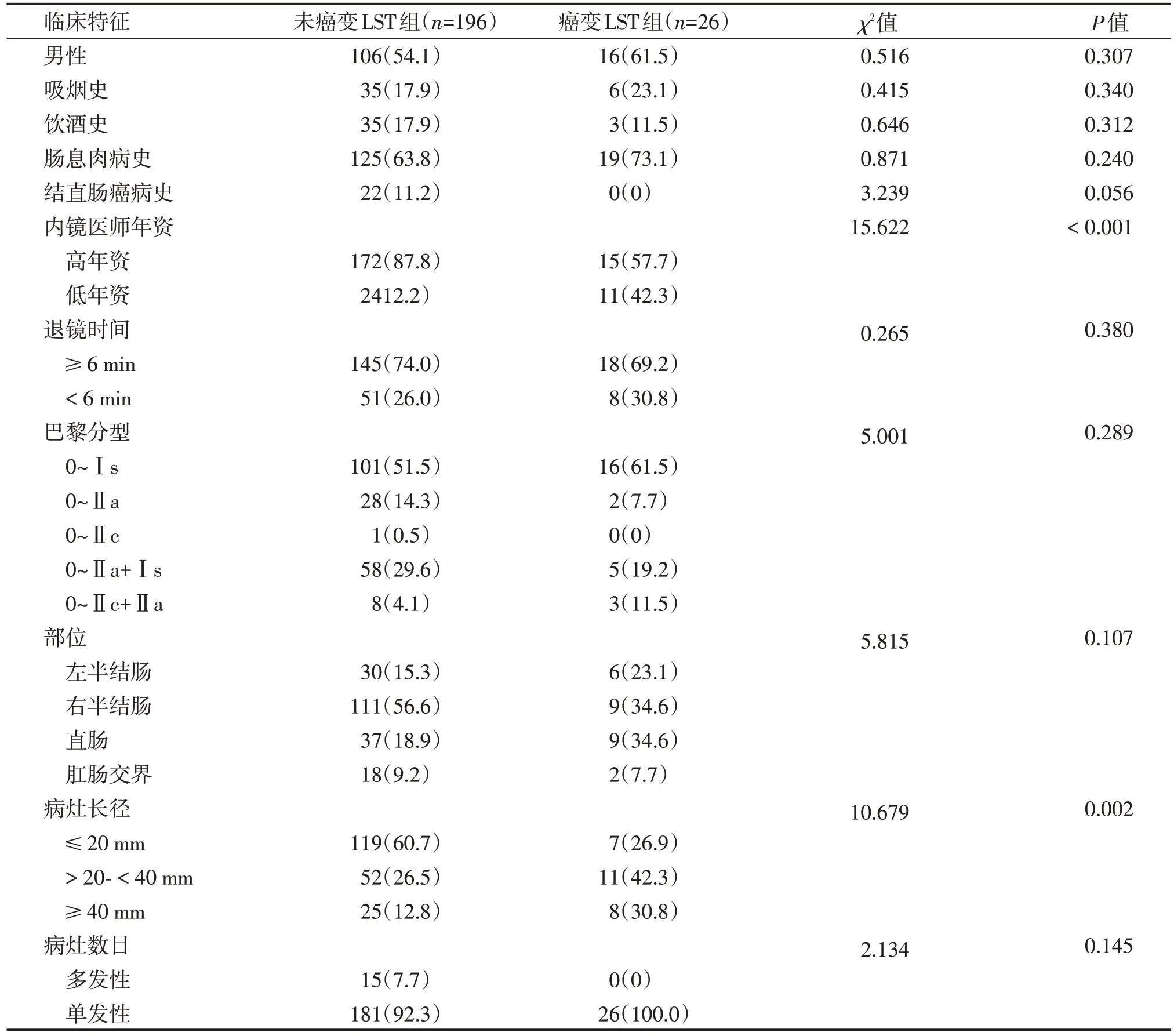
表3 LST癌变的单因素分析Table 3 Univariate analysis of LST carcinogenesis [n(%)]
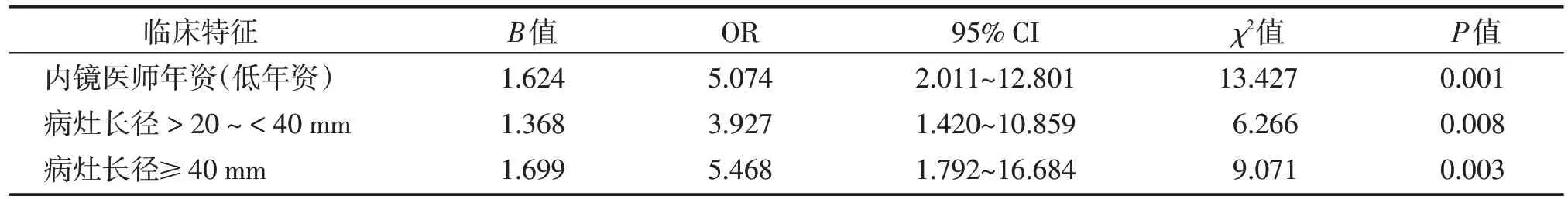
表4 LST癌变的多因素Logistic回归分析Table 4 Multivariate Logistic regression analysis of LST carcinogenesis
2.4 LST随访结果
入组的209 例患者,失访14 例,中位随访时间2.05(1.20,3.90)年,其中,5 例患者术后再次检出LST,其临床病理特征如表5所示。病例1、2、3再次检出LST间隔时间较长,且位于对侧结肠,考虑异位再发LST可能性大,病例4再次检出的病灶仍在右半结肠,右半结肠因其褶皱深,不排除漏诊可能,病例5行EPMR术后于同一部位(回盲部)再次检出LST,不排除术后病灶残留及原位复发可能。
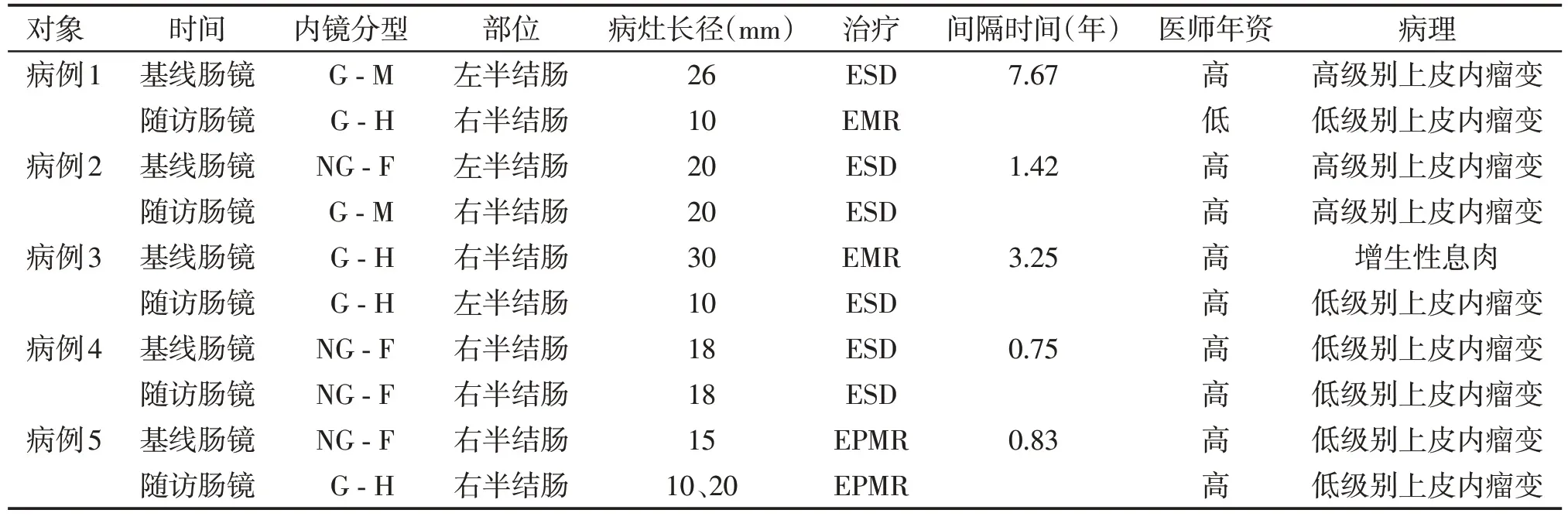
表5 随访再次检出LST的内镜病理特征Table 5 The endoscopic and pathological features of LST were again detected during follow⁃up
3 讨论
LST作为一种特殊的肠道病变,因其易漏诊,且癌变潜能高而备受关注[6]。近年来,随着内镜诊疗技术的不断进步,LST 的检出率日益增高,充分了解其临床内镜病理特征,对于制定合适的治疗方式尤为重要[7-8]。
本研究结果显示,LST多见于中老年男性,与国内文献报道的结果一致[9],扁平隆起型最多见,其次为结节混合型,多发性LST好发于右半结肠,内镜分型以LST-G-H 型多见,病理以低级别上皮内瘤变为主,以ESD 为主要的治疗手段,且有肠息肉病史的患者更易出现多发性LST。多项研究显示LST好发于近端右侧结肠,右侧结肠褶皱深,容易出现粪便、黏液等残留问题,肠镜检查受视野影响容易发生漏诊,应引起高度重视。另外,本研究中有1例LST病理为无蒂锯齿状病变,有关研究表明,超过15%的结直肠癌由“锯齿状途径”发生[10],因其特殊的癌变途径及更高的侵袭性,近年来无蒂锯齿状腺瘤/息肉(sessile serrated adenoma/polyp,SSA/P)越来越受到重视。
根据LST 特有的生长方式及特点,可选择EMR、EPMR、ESD或外科手术进行治疗[11-12],研究发现,相较于其他治疗方式,左半结肠及直肠部位的LST 病灶以外科手术为主,右半结肠的LST 病灶主要治疗手段为以EMR 为主的内镜下治疗。直径<20 mm 的LST 病灶多选用EMR 治疗[13-15],EMR在治疗直径>20 mm 的LST 往往不能获取完整的病灶,无法准确评估病灶性质及深度,会直接影响患者的预后情况,因此确定LST 的病灶大小是选择合适治疗方式的关键[16]。受圈套器限制,较大病灶的LST 无法一次性整块切除,可行EPMR 分次切除,但EPMR 治疗LST 有较高的局部复发与术后穿孔风险[17-18],目前ESD 作为较大病灶的LST 治疗手段,其有效性和安全性已获得广泛认可[19-20],与外科手术相比,其术后并发症少,手术时间及住院天数短,且能保留肠道的生理解剖结构[21],对直径≥40 mm的更大LST病灶可以考虑外科手术治疗。
在本研究的26处癌变病灶中,发病部位以直肠最多见,其中2例位于肛肠交界处,肛肠交界处的侧向发育型病变(aterally spreading lesions at the anorectal junction,ARJ-LSL)是指病灶位于肛门齿状线20 mm以内[22],因其部位的特殊性,此处LST容易漏诊,且手术难度大,易发生病灶残留,虽然国外有研究表明,EMR 为ARJ-LSL 的首选治疗方式,但本文中癌变的2 处肛肠交界区LST 因病灶>20 mm 均采用了ESD治疗方式,手术过程顺利。
国外有研究表明退镜时间在6 min 以下的患者癌症发生率为退镜时间超过6 min 的患者的2 倍以上[23],因此,本文将退镜时间连同性别、吸烟史、饮酒史、息肉病史、直肠癌病史、内镜医师年资、巴黎分型、部位、病灶长径、数目均纳入单因素分析,对于其中差异有统计学意义的因素再纳入多因素Logistic回归分析发现,病灶长径>20 mm 和内镜医师年资低是LST 癌变的独立风险因素,其中病灶长径≥40 mm 癌变风险更高,LST 病灶越大,癌变风险越高,这与大部分的研究结果一致[24-26]。在既往有关LST 的风险因素相关研究中,未有研究将内镜医师年资这一因素纳入分析,本研究发现内镜医师年资低是LST 癌变的独立风险因素,这可能与低年资内镜医师诊疗经验的缺乏有关,这意味着提高内镜医师的诊疗水平和经验有助于LST的早诊早治。
随访中发现5例患者分别于术后7.67年、1.42年、3.25 年、0.75 年、0.83 年再次肠镜检出LST,其中,病例1、2、3 再次检出LST 间隔时间较长,且病灶位于对侧结肠,考虑异位再发LST可能性大,LST患者应定期进行内镜随访;病例4 再次检出的病灶仍位于右半结肠,右半结肠因其褶皱深,不排除漏诊可能,这提示内镜医师操作过程中应仔细观察,适当延长退镜时间,避免漏诊,患者术前充分洗肠,避免粪便、黏液残留影响内镜视野;病例5行EPMR术后于同一部位(回盲部)再次检出LST,不排除术后病灶残留及原位复发可能,内镜医师应根据病灶特征选择合适的术式,部分患者术后应加强内镜随访。
综上所述,LST 作为一种特殊的结直肠肿瘤,因其独特的生长方式,易漏诊且癌变风险高,对内镜医师有较高的要求。在本研究中,LST 中老年男性多见,多发性LST 好发于右半结肠,内镜分型以LST-G-H型多见,病理以低级别上皮内瘤变为主,以ESD 为主要的治疗手段,且有肠息肉病史的患者更易出现多发性LST。病灶长径>20 mm和内镜医师年资低是LST 癌变的独立风险因素,尤其是病灶长径≥40 mm的LST癌变风险更高。
