静息心率预测结缔组织疾病相关肺动脉高压患者远期预后的价值
2022-04-25武倩文孙晓萱叶黄戍
武倩文,孙晓萱,叶黄戍,王 嫱
南京医科大学第一附属医院风湿免疫科,江苏 南京 210029
肺动脉高压(pulmonary arterial hypertension,PAH)是肺小动脉血管痉挛、血管重塑等病理改变导致肺血管阻力进行性增加,最终引起右心衰竭和死亡的一种临床综合征[1]。PAH 是结缔组织病(connective tissue disease,CTD)的严重并发症,也是患者死亡的主要原因之一[2]。因此早期筛查影响PAH 预后的潜在危险因素并及时干预具有重要临床意义[3]。
心率增快是心血管疾病的独立危险因素,静息心率增快与冠心病、心力衰竭等心血管事件死亡率明显相关[4-5]。心力衰竭患者心率增快多与交感神经系统和肾素-血管紧张素-醛固酮系统激活相关,静息心率增高,进而引发心脏舒张期缩短,心肌耗氧量增加,组织器官血流灌注不足,使得病情进一步恶化[6-8]。静息心率是心力衰竭预后的重要预测指标,但在肺动脉高压中尚未得到重视。为研究静息心率对肺动脉高压患者预后的价值,我们对89例结缔组织病相关肺动脉高压(connective tissue disease associated with pulmonary hypertension,CTD-PAH)患者进行了回顾性分析,评估静息心率对CTD-PAH患者远期预后的预测作用。
1 对象和方法
1.1 对象
回顾性分析2009—2021 年南京医科大学第一附属医院风湿免疫科收治的所有经右心导管(right heart catheterization,RHC)确诊的CTD-PAH 患者。纳入标准:①确诊CTD;②RHC 确诊PAH;③年龄≥18 岁。排除标准:①严重的肺间质病变或慢性阻塞性肺疾病;②慢性血栓栓塞性肺高压;③有导致PAH 的药物使用史;④人类免疫缺陷病毒感染;⑤肝硬化门静脉高压;⑥左心疾病或先天性心脏病导致的肺高压;⑦合并甲状腺功能亢进疾病。
PAH 的诊断标准如下:海平面静息状态下,右心导管测量肺动脉平均压力(mean pulmonary arterial pressure,mPAP)≥25 mmHg,肺毛细血管楔压≤15 mmHg并且肺血管阻力(pulmonary vascular resistance,PVR)≥3 WU,心输出量可正常或者下降。CTD 的诊断标准如下:系统性红斑狼疮(systemic lupus erythematosus,SLE)的诊断沿用1997年美国风湿病学会的分类标准;原发性干燥综合征(primary Sjogren’s syndrome,PSS)的诊断沿用2002年国际分类标准;系统性硬化症(systemic sclerosis,SSc)的诊断沿用1980年美国风湿病学会的分类标准;混合性结缔组织病(mixed connective tissue disease,MCTD)的诊断沿用Sharp 标准。患者同时满足2 个或2 个以上CTD 的诊断标准则定义为重叠综合征。若患者有系统性自身免疫疾病的临床和血清学表现,但不能满足任何一个已知的结缔组织病分类标准的则定义为未分化结缔组织病。
本研究获得南京医科大学第一附属医院医学伦理委员会批准(编号2018-SR-333),所有入组患者均知情同意。
1.2 方法
1.2.1 临床资料收集
回顾性记录患者就诊时的人口学信息、临床特征、WHO 心功能分级、6 min 步行距离、实验室检测指标、二维超声心动图参数和右心导管参数。
静息心率测量方法:患者取平卧位,安静状态下休息15 min,行右心导管操作前由心电监护测得患者瞬时静息心率。
1.2.2 临床结局评估
研究终点是全因死亡,通过电话随访患者本人和/或其直系亲属获得患者生存状态。生存期计算是从右心导管确诊PAH 到本研究随访截止日期(2021年10月1日)的时间间隔;若患者在研究截止期之前已经死亡,则计算至患者死亡的时间间隔。
1.3 统计学方法
使用的统计分析软件为SPSS 20.0 和GraphPad prism 8.0。符合正态分布的连续变量用均数±标准差()表示,非正态分布的连续变量用中位数(四分位数)[M(P25,P75)]表示,分类变量用例数和百分率表示。独立样本t检验和Wilcoxon 秩和检验分别用于比较正态分布和非正态分布连续变量的组间差异,使用卡方检验或Fisher 精确检验比较分类变量的组间差异。Kaplan-Meier 方法用于评估患者总体生存率,Cox 回归分析与预后相关的危险因素。双尾P <0.05为差异有统计学意义。
2 结果
2.1 CTD-PAH患者基线资料
本研究共纳入89例由RHC诊断的CTD-PAH患者,其中SLE-PAH最常见,占48.3%,其次为PSS-PAH(23.6%)、SSc-PAH(10.1%)、MCTD-PAH(7.9%),类风湿关节炎、多发性肌炎或皮肌炎相关PAH相对少见。
本研究中将静息心率≥100 次/min 定义为心率增快[9],89例CTD-PAH患者亚组临床特征见表1,所有患者均未使用降低心率的药物。两组患者性别、年龄、WHO心功能分级、6 min步行距离、末端脑钠肽前体(NT-pro BNP)、右心房内径、右心室内径、左心室射血分数、肺动脉收缩压、mPAP、心指数(cardiac index,CI)、PVR、右房压、经皮血氧饱和度比较差异均无统计学意义(P>0.05)。与静息心率<100次/min的CTD-PAH 患者相比,静息心率≥100 次/min 的患者病死率更高(P<0.01)。
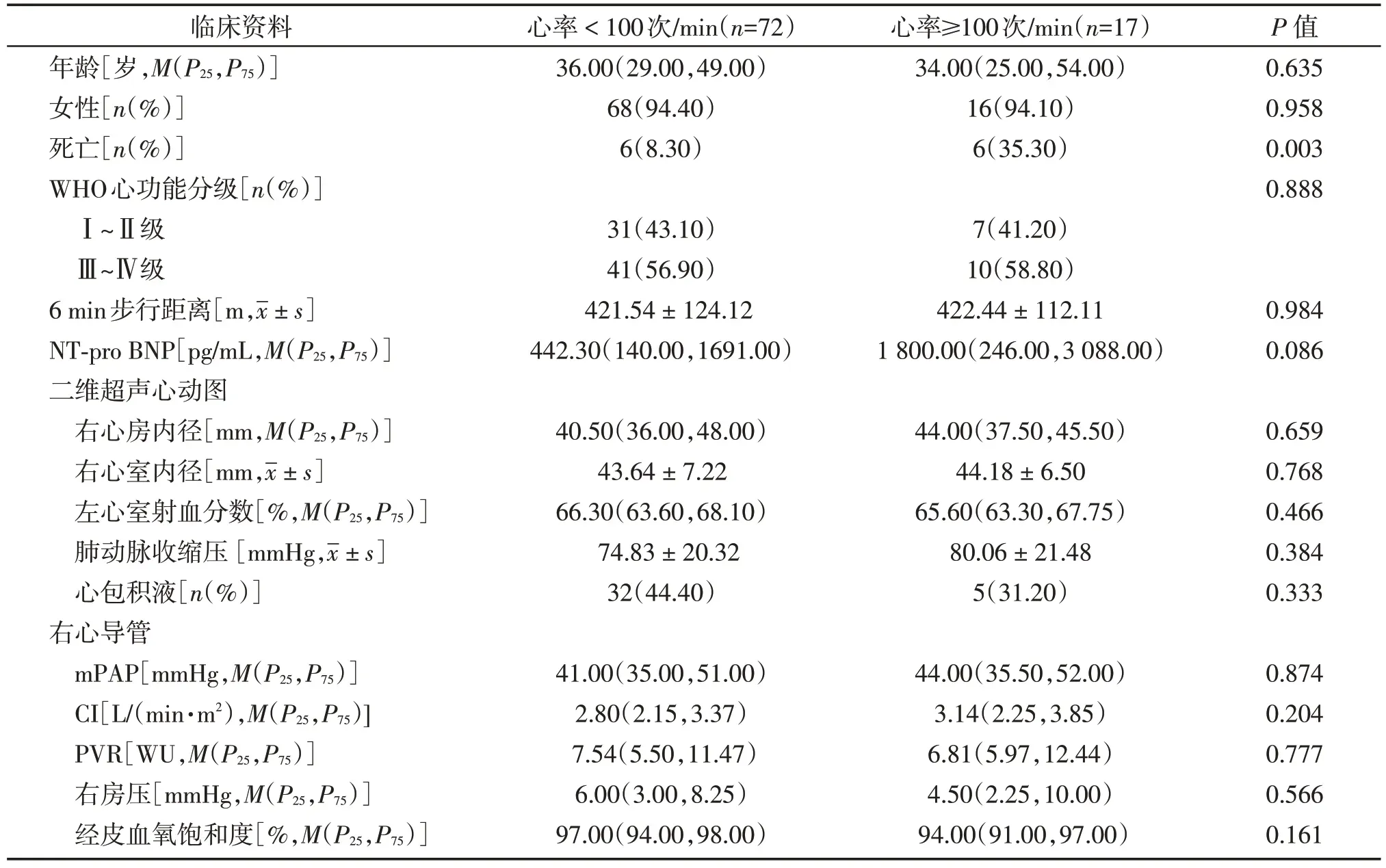
表1 CTD⁃PAH患者临床基线资料Table 1 Clinical data of CTD⁃PAH patients at baseline
2.2 CTD-PAH患者总体生存率
CTD-PAH 患者平均随访时间为(42.3±31.3)个月,12 例患者死亡。1 年、3 年及5 年总体生存率分别为97.6%、86.3%及81.9%(图1)。
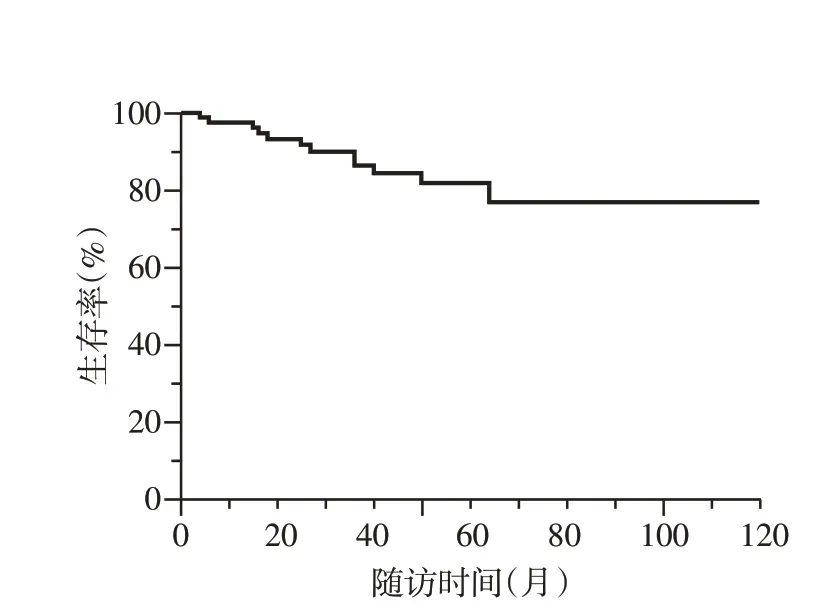
图1 89例CTD⁃PAH患者生存曲线Figure 1 Survival curve of 89 CTD⁃PAH patients
2.3 静息心率对CTD-PAH患者预后的影响
静息心率<100 次/min的CTD-PAH患者5年生存率明显高于心率≥100 次/min的患者(P<0.01)。静息心率<100 次/min 的CTD-PAH 患者,1 年、3 年及5年总体生存率分别为98.6%、90.7%及87.6%;静息心率≥100 次/min 的CTD-PAH 患者1 年、3 年及5年总体生存率分别为93.8%、66.8%及55.6%(图2)。校正年龄和性别因素后,静息心率≥100 次/min 仍是CTD-PAH患者预后不良的独立危险因素(表2)。

表2 CTD⁃PAH患者预后危险因素分析Table 2 Analysis of prognostic risk factors in CTD⁃PAH patients
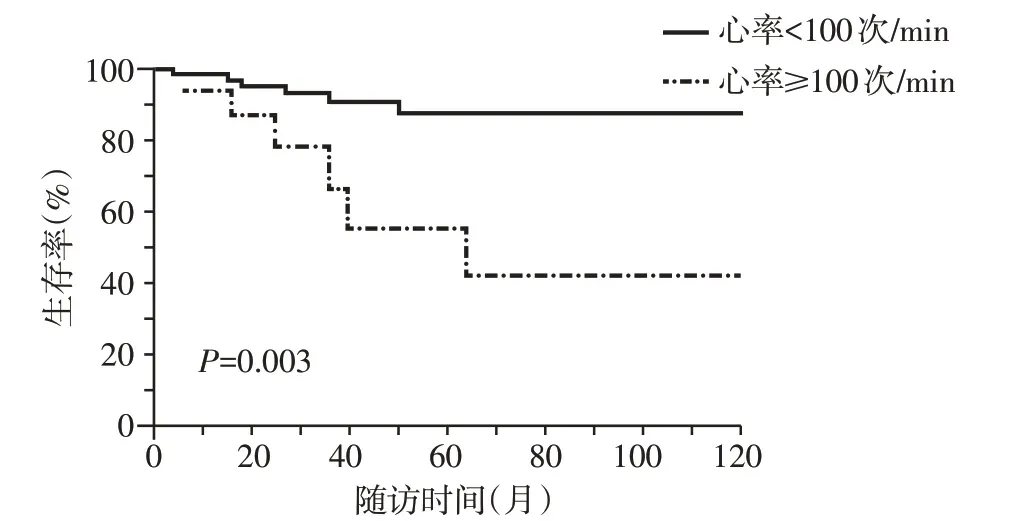
图2 静息心率<100 次/min与≥100 次/min的CTD⁃PAH患者总体生存率比较Figure 2 Comparison of overall survival rates between CTD⁃PAH patients with resting heart rate <100 beats/min and ≥100 beats/min
3 讨论
本研究发现,静息心率≥100 次/min 的CTDPAH 患者病死率较高;Kaplan-Meier 曲线提示静息心率≥100 次/min 的患者远期生存率显著低于静息心率<100 次/min的患者,校正年龄和性别后的Cox回归分析显示静息心率≥100 次/min是CTD-PAH预后的独立危险因素,表明静息心率可能是预测CTDPAH患者远期不良预后的一个潜在指标。
在PAH患者中,右心室舒张功能障碍与疾病严重程度和预后不良密切相关[10]。随着肺血管阻力的增加,右心室每搏做功指数不断增加,进而导致右心室心肌肥厚和心肌耗氧量增加,每搏输出量减少,此时心输出量的维持依赖于心率代偿性的增加,而心率增加反映了交感神经张力的增加,主要依靠去甲肾上腺素能驱动。长期去甲肾上腺素能过度驱动导致右心室β-肾上腺素能受体下调,右心室功能受损,右心室舒张末期压力升高,舒张期充盈时间缩短,心肌供养不足,进一步损害冠脉系统灌注,最终导致右心室心肌缺血,右心室后负荷增加,右心室功能进一步恶化[11-12],进而导致PAH 预后不良。
PAH患者基础交感神经活性增加,导致静息心率增加[13]。有研究表明PAH 患者平均心率高于健康对照组[14],交感神经系统激活是PAH患者发生临床恶化的独立预测因子[15-16]。研究表明随着心率的增加,右心室舒张期缩短,右心室收缩期与舒张期比值(S/D)呈指数增加,反映了室间隔向左移位及左心室充盈减少,最终左心室及右心室功能受损[17-18]。Wong等[15]同样证明心率增加是PAH患者右室心肌肥厚和心肌耗氧量增加的主要决定因素之一。降低心率后,通过减少肌动蛋白-肌球蛋白交叉桥以改善右心室的早期舒张,从而使收缩末期心肌顺应性增加,进而改善右心室收缩和舒张功能,改善心输出量和血流动力学指标[17-18]。Minai 等[19]认为运动实验后心率恢复异常与充血性心力衰竭患者、PAH患者临床恶化事件、生存率及住院率密切相关,可能与内皮细胞功能失调、运动后交感神经的持续兴奋及副交感神经再激活障碍相关[4]。值得注意的是,Bersohn等[20]研究表明在任何时候出现较高的心率都可能提示预后不良。
本研究发现静息心率可能是预测CTD-PAH 远期不良预后的指标,心率较低的患者往往远期预后更好。近期一项动物模型研究表明,尽管存在持续性肺动脉高压和右心室压力负荷,伊伐布雷定降低大鼠心率的同时还能减少右心室TGF-β促纤维化信号和胶原纤维化,从而改善心肌细胞肥大,进而改善心肌收缩和舒张功能[21]。同样另一项临床研究也表明,对于服用伊伐布雷定3 个月的10 例心率>100 次/min的PAH患者,随着心率的显著降低,其运动耐量和心功能分级得到显著改善[22]。
因此,静息时心率的降低可能改善右心室整体功能,进而改善PAH患者预后。主要表现为以下两点:第一,心率降低可能通过延长右心室舒张期充盈时间而改善PAH 患者右室舒张功能;第二,延长舒张期充盈时间可以增加冠状动脉的灌注,提高右心室心肌供氧,进而改善右心室收缩功能[12]。
本研究存在一定局限性:①为回顾性单中心研究,研究样本量较少,可能存在部分研究偏倚。②本研究中静息心率为瞬时静息心率,可能存在测量偏倚,未来将进行24 h 平均心率、住院期间心率监测及分层的进一步研究。
综上所述,静息心率可能是预测CTD-PAH患者远期不良预后的指标之一。本研究数据显示静息心率≥100 次/min的CTD-PAH患者远期生存率显著低于静息心率<100次/min的患者。静息心率可能反映右心室整体功能情况。因此,与降低静息心率相关的治疗可能会改善右心室功能,进而改善PAH患者预后,提高生存率[11,22]。然而截至目前对于在PAH 患者中使用降低心率药物的效果尚未得到充分研究,未来还需更多大样本、高质量的研究加以证实,从而改善PAH患者的预后。
