3D打印输尿管通道鞘鞘后装置在≥2.0cm肾结石手术中的应用研究*
2022-02-17倪颖倪家璇张铁龙王启明姜大业高玉龙王岗
倪颖,倪家璇,张铁龙,王启明,姜大业,高玉龙,王岗
(1.建湖县人民医院泌尿外科,江苏盐城 224700;2. 东南大学医学院研究生院,江苏南京 210009)
输尿管软镜手术过程中存在肾盂内高压状态,压力导致灌注液、细菌和毒素等在肾实质内反流,其持续时间与术后发热、脓毒血症、肾包膜下血肿等密切相关[1]。输尿管通道鞘(ureteral access sheath,UAS)的使用,能降低软镜术中肾盂内压力、延长软镜使用寿命,中国专家共识推荐软镜手术应常规使用UAS[2]。常规软镜手术过程中UAS 尾端自然出水。本研究采用3D 打印技术制作了一款UAS 鞘后装置,能将负压吸力传导到UAS 前端,术者可主动调节负压大小,在≥2 cm 肾结石手术中应用该装置,效果良好。现报道如下:
1 资料与方法
1.1 一般资料
选择2019年1月-2020年12月本院使用输尿管软镜治疗最大径≥2.0 cm 肾结石的72 例患者,采用随机数表法分成A 组(n=34)和B 组(n=38)。A组为常规手术组,术中UAS鞘后方自然出水;B组手术中UAS 鞘后连接3D 打印装置,手术者按需调节负压大小。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院伦理委员会审议并通过,患者签署由医院伦理会批准的知情同意书。
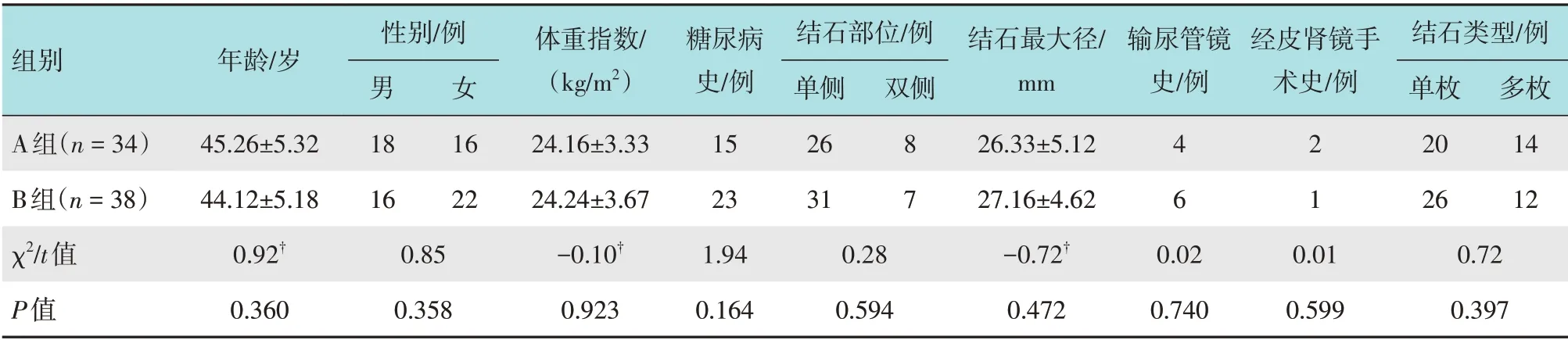
表1 两组患者一般资料比较Table 1 Comparison of general data between the two groups
入选标准:①经B 超、CT 确诊,肾内结石最大径≥2.0 cm,合并轻、中度肾积水;②同一手术者主刀,手术方式是输尿管软镜下钬激光碎石术;③患者签署知情同意书;④临床资料及随访资料完整。排除标准:①重度肾积水者;②结石最大径≥3.5 cm 者;③术中行输尿管狭窄扩张、息肉活检、肾盏憩室切开者。
1.2 UAS鞘后装置
UAS 鞘后装置(图1)可拆解为前体、后体、调节栓、调节螺母、止旋管、封帽1 和封帽2。前体中间有孔,刚好可通过F12/14 的UAS,孔后有卡扣固定,能兼容常用的两种UAS。后体上有3个通道,主通道为软镜通道,主通道后方有封帽1,取自手术室内常见的金属腹腔镜鞘上的封帽,有中间孔;主通道右侧为导丝通道,导丝通道后方有封帽2,取自膀胱镜上的“工”字帽,没有中间孔;主通道下方为负压吸引通道,下端连接吸引器,中部有“十”字形套管样结构,内置调节栓;调节栓为半管半螺纹结构,在套管内紧密型滑动,栓上有a、b、c 三孔(图2),a孔为贯穿孔,b 孔连通c 孔。调节原理:当b 孔与纵向的负压通道重叠时,灌注液被引向c孔;当调节栓在套管内由左向右滑动时,b 孔逐步关闭,a 孔逐步打开,负压吸力即被传导到UAS 前端。调节螺母一般置于止旋管左侧,旋转调节螺母能挤推调节栓使其平移,起到“精确”调节(慢调节)的作用。3D 打印材料是聚乳酸,环氧乙烷低温灭菌后未见变形,能够满足本研究的要求。全套UAS鞘后装置约25 g,材料成本2.5元。
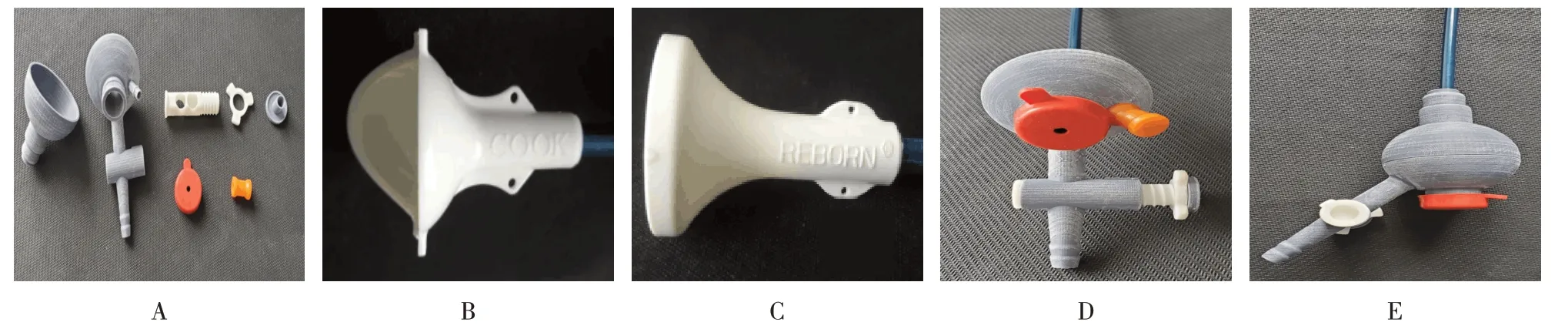
图1 3D打印的输尿管通道鞘鞘后装置实物图Fig.1 Actual picture of 3D printed posterior ureteral access sheath device

图2 调节栓特征Fig.2 Regulating device characteristic
1.3 其他设备与材料
Wolf 泌尿系统灌注泵(型号:2 224.001,限压:150 mmHg)(图3)、Wolf F8/9.8 输尿管硬镜、COOK F12/14 UAS、Olympus URF-P5 软镜、Bard 0.035 in 亲水性导丝、电子秤、计时器、Lumenis科医人60 W 钬激光、200 μm 光纤、自制血尿目测比色卡(图4)[4-5]。

图3 灌注泵Fig.3 Filling pump

图4 自制血尿目测比色卡Fig.4 Self-made hematuria visual contrast color card
1.4 术前处理
14 例重症感染者于急诊处理时置入双J 管,7 例留置经皮肾造瘘管。术前明确尿路感染的患者均予以敏感抗生素治疗,至尿白细胞(white blood cell,WBC) <30个/HP。
1.5 手术方法
1.5.1 A 组麻醉成功后,患者取截石位,常规外阴消毒铺巾,使用泵灌注,限压150 mmHg。输尿管硬镜进入膀胱,患侧置入导丝,若已有双J管先取出再置入导丝;退出硬镜,沿导丝以左右摇摆的动作推入UAS,遇阻力即止,退出鞘芯与导丝。URF-P5 软镜进入UAS,注意识别UAS前端口的状态,若状态评估为“不满意”[3],可将UAS稍退后、略旋,使端口前方可见最大化的管腔;软镜进入肾盂后寻找结石,使用200 μm钬激光光纤将结石粉尘化。碎石结束后,退出软镜与UAS,于硬镜下重置导丝,推入双J 管,退镜,留置导尿。
1.5.2 B 组先将UAS 置入前体,正确嵌入卡扣内时有轻响;再沿导丝将UAS 推入输尿管,遇阻力即止;退出鞘芯与导丝、拧上后体。装配成功后,于负压通道下端连接手术室吸引器,软镜进入UAS,调整UAS状态,进入肾盂,寻找结石与碎石过程中,手术者自主决定是否需要负压,通过调节栓向左向右的平移调节负压大小;必要时经导丝通道置入导丝,维持流出道通畅。其余操作过程同A组。
1.6 统计学方法
采用SPSS 26.0 统计学软件分析数据。计量资料以均数±标准差(±s)表示,行t检验,计数以例或百分率表示,行χ2检验;频数小于5 的行Fisher's精确概率检验法。P<0.05为差异有统计学意义。
2 结果
两组患者均顺利完成手术,未发生因肾内出血导致手术提前终止的情况,无输尿管断裂和穿孔等不良事件发生。手术次日拔导尿管并用自制血尿目测比色卡评估尿色,两组患者均无Ⅲ-级以上的肉眼血尿。B组手术过程中,术者可见负压的作用:灌注流量明显增加,碎石视野更清晰,负压瓶内有结石粉尘。B组灌注液的使用量较A组增加36.6%,差异有统计学意义(P=0.000);B 组术后24 h 发热率(T ≥37.5℃)与A 组比较,差异有统计学意义(P=0.011);两组患者手术时间、Ⅱ期手术率和结石清除率比较,差异均无统计学意义(P>0.05)。见表2。
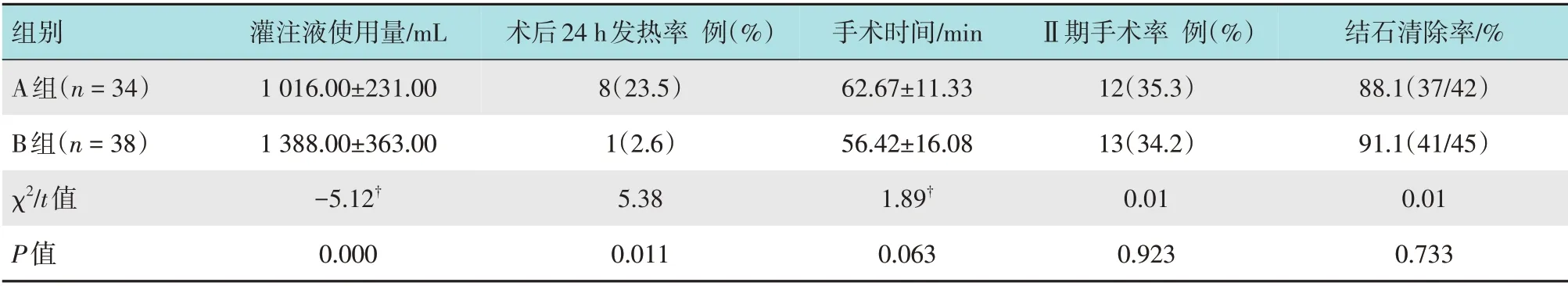
表2 两组患者手术及预后参数比较Table 2 Comparison of operative and prognostic parameters between two groups
3 讨论
3.1 技术路线
文献[6-7]报道的智能腔内灌注吸引压力监控平台及配套的可测量压力吸引鞘的技术优势是:鞘泵一体化,术者通过屏幕读取实时肾盂内压力(real pelvic pressure,RPP)并控制RPP。但由于采用液体传导的模式测压,测压膜在吸引鞘前端的侧方,若吸引鞘未能理想地置入肾盂,屏幕所显数值则为输尿管内的压力,而非真正意义上的RPP。本研究的不同之处在于:对RPP的控制路线取决于术者的融合认知(包括限制灌注压力,维持流出道通畅,使用适当的负压吸力),从而提高灌注液的流出速度。
3.1.1 限制灌注压力本研究充分利用了医院原有设备。Wolf泌尿系统灌注泵是早期购置的,使用时应设置为限压灌注模式(长按并打开右侧“High”键,关闭左侧“High”键),笔者习惯预设限压为150 mmHg,此压力比手工灌注更安全[3]。该灌注泵的测压膜在C型管的下方,当测压膜的压力达到预设值时,能自动停止灌注,即手术中的RPP 不可能超过150 mmHg。
3.1.2 维持流出道通畅由于使用的软镜和UAS直径固定,流出道的通畅决定于UAS 的位置与鞘前端口的状态。若患者既往无排石史和内镜手术史,也未预置双J管,使用F12/14的UAS能进入肾盂的情况并不多见。输尿管是一个弯曲的肌性管道,放置UAS后,两者管腔的非同轴状态导致UAS 前端的不同状态[3],术者应注意识别并调整,使UAS前端口处可见最大化的输尿管管腔;必要时可采用鞘内导丝法,以消除UAS前方的扭曲,使流出道通畅。
3.1.3 提高灌注液流出速度将负压吸力传递到肾内以提高灌注液的流出速度,可能是每位软镜术者都曾考虑过的问题。过大的负压会导致黏膜在粗糙结石表面磨擦,导致出血,视野变红,影响手术,所以传导到肾内的负压吸力应可控及可调节。有文献报道“卜”形UAS[8]和“Y”形UAS[9-11],共同点是:术者通过手指封闭装置上固定的泄压孔,负压吸力即被传导到肾内,但不能对负压吸力的大小作出调节。本研究的UAS鞘后装置与文献[8-11]报道不同:①有调节阀,术者能主动调节负压大小,不需台上、台下助手的帮助;②术者术中认为不需要负压时,不影响自然出水;③有独立的导丝通道,放置鞘内导丝方便,不易弹落;④兼容常用的两种UAS;⑤无需其他设备投入,制作成本低廉。
3.2 UAS鞘后装置的使用效果
本研究选择≥2.0 cm肾结石患者为研究对象,原因是:这些患者手术时间长、并发症多和再手术率高。建议使用CT三维重组技术正确评估结石大小[12],对于最大径≥3.5 cm的患者,若非患者强烈要求并能接受反复多次手术,笔者仍建议其做经皮肾镜碎石取石术,软镜只作为术后提高清石率的措施。本研究中可控的负压吸力被有效传导到肾内后,术者可以看到并感受到负压的作用,灌注液的平均使用量增加了36.6%。若处于极低灌注流量状态,在相当于“静水”的狭小肾盂肾盏内持续地“炒豆”式激光碎石,必然会导致局部水温急剧增高,使肾盂肾盏黏膜的渗透性发生改变,增加手术相关并发症风险;而增加灌注流量及时带走了激光产生的温度,能避免这种风险的发生。本研究中,B组术后24 h发热率明显低于A组(P=0.011),与李天等[9]的研究结果一致,表明:保持肾盂压力处于低压状态下,有利于减少术后发热等情况,还能减少全身炎症反应综合征的发生,提高手术治疗效果,保证手术安全性。由于影响软镜手术时间的因素除了结石体积,还包括结石硬度和位置等,肾下盏结石的处理常需花更多的时间。本研究中,两组患者手术时间比较,差异无统计学意义(P>0.05)。Ⅱ期软镜手术原因有:石街形成、大颗粒碎石残留、双侧结石分期处理等;两组患者Ⅱ期手术率和结石清除率比较,差异均无统计学意义(P>0.05)。
综上所述,在术者对RPP控制技术充分认知的基础上,使用限压泵灌注及3D 打印的UAS 鞘后装置,能将负压吸力传递入肾盂,实现主动调节和按需调节负压大小,提高灌注液的流出速度,增加灌注流量,带走激光产生的热量,吸出部分粉尘,降低RPP,使输尿管软镜手术更安全。
