老年糖尿病患者维生素D与骨密度的优化影响因素研究
2021-10-30李兰唐也芝袁丽游敏江涛杨丽
李兰,唐也芝,袁丽,游敏,江涛,杨丽
(德阳市第二人民医院,四川 德阳 618000)
0 引言
老年2型糖尿病(Typc 2 diabetes mellitus,T2DM)患者维生素D不足的发生率明显高于普通人群[1-2]。维生素D的不足将导致骨钙、磷代谢的异常,常伴有不同程度的骨丢失,无论血糖控制如何均会出血骨密度降低的现象[3-4]。老年2型糖尿病患者维生素D不足增加骨质疏松的发病率,给家庭、社会带来沉重复旦,因此骨质疏松的早发现、早预防及早治疗有极其重要的意义[5]。为改善老年糖尿病患者骨质疏松的情况,除了给予充足的补充钙之外,尚应注重调整钙磷代谢的药物及辅助治疗方案,以期促进钙磷的吸收从而减少骨丢失提高骨量。本研究旨在观察不同的治疗方案在合并维生素D不足的老年糖尿病患者中对骨密度的影响,分析其疗效。
1 资料与方法
1.1 一般资料
选取90例于2017年1月至2019年1月期间在我科住院的年龄大于60岁的2型糖尿病患者。记录受试者一般资料,将测定的维生素D结果在12~20ng/mL之间的90例病例随机分为A、B、C三组,每组均30例,A组患者年龄为62~85岁,平均年龄为(72.62±8.63)岁,平均病程为(9.46±2.23)年;B组年龄为63~84岁,平均年龄为(72.69±8.67)岁,平均病程为(9.51±2.31)年;C组年龄为61~86岁,平均年龄为(73.12±8.71)岁,平均病程为(9.45±2.33)年。3组一般资料差异无统计学意义(P>0.05)。全部病例符合2017年版《中国2型糖尿病防治指南》的糖尿病诊断标准[6]。所有研究对象存在以下情况时则不能纳入本研究:①精神行为异常,不能配合观察的。②甲状腺功能减退或亢进症、甲状腺功能减退或亢进症、畸形性骨炎、骨软化症、成骨发育不良等影响骨代谢疾病者。③半年内有使用过影响骨代谢药物的如:降钙素、双磷酸盐、雌激素及雌激素受体调节剂、糖皮质激素、免疫抑制剂等药物。④存在急性感染、重度贫血、恶性肿瘤、肾切除或维持透析长期服用活性维生素D的患者。⑤有慢性肾病、慢性肝病 、慢性腹泻等疾病影响骨代谢者。⑥因患有心脑血管疾病后遗症者或皮肤疾病而无法接受阳光照射者。
1.2 研究方法
A组单用钙尔奇D 600mg qd(国药准字H10950029,惠氏制药有限公司,规格:每片含钙600毫克 维生素D 125国际单位)治疗。B组在A组治疗基础上加用α骨化醇0.25ug qd(国药准字H10950135,重庆药友制药有限责任公司,规格0.25ug)治疗。C组在B组治疗方法基础上加以定期照射人工光照补钙仪治疗3个疗程。三组治疗时间均为6个月。在治疗前、治疗6个月后测定血清钙、磷指标、甲状旁腺激素、25(OH)D、骨钙素、I型胶原C肽(β-CTX)、糖化血红蛋白和L1~4及股骨颈骨密度值。
1.2.1 标本收集
所有受试者晨起取空腹血,采用法检HPLC-MS/MS(液相色谱-串联质谱)法测血清25(0H)D含量。根据25(OH)D含量不同将研究者分为维生素D充足、不足、缺乏,其意义分别为维生素充足为维生素D>=50nmo/L(20ng/mL),维生素D不足为其测值30-49.9nmoL(12~20ng/mL),维生素D缺乏为其测值<30nmoL (12ng/mL)。
1.2.2 双能X线骨密度仪
采用美国GE公司的双能X线骨密度检测仪检测所有患者治疗前后的骨密度值,检测指标包括:腰椎1~4椎体及股骨颈的骨密度。骨质疏松诊断标准:根据1994年世界卫生组织( WHO) 推荐的诊断标准[7],分为正常骨密度、骨量减少、骨质疏松,正常骨密度:T>-1(骨密度值低于同种族、同性别正常成年人峰值骨密度 1个标准差以内),骨量减少:-2.5<T<-1(骨密度低于1-2.5个标准差),骨质疏松:T<-2.5(骨密度低于2.5个标准差或以上)。
1.2.3 人工光照补钙仪
采用北京市三益源科技开发有限责任公司生产钙迪生补钙仪对C组患者四肢末端皮肤进行定期照射治疗。
1.3 统计方法
研究所有数据均采用 SPSS 17.0软件进行统计分析,计量资料以均数±标准差(±s)表示,两组间比较采用配对t检验,组内比较采用独立样本t检验。所有的统计分析中以双侧P<0.05为差异有统计学意义,双侧P<0.01为差异有显著统计学意义。
2 结果
2.1 三组治疗前后血清钙、磷代谢比较
三组治疗前后血清钙、磷水平差异无统计学意义(P>0.05);治疗前,三组的甲状旁腺激素差异无统计学意义(P>0.05),治疗后,B组和C组甲状旁腺激素水平显著降低(P<0.05)。见表1。
表1 3组治疗前后血清钙、磷比较(±s)
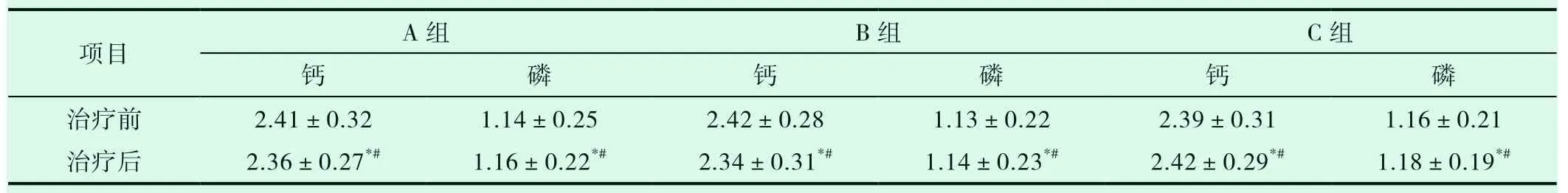
表1 3组治疗前后血清钙、磷比较(±s)
注:与治疗前比,*P>0.05;与组间比较,#P>0.05.
?
2.2 三组治疗前后25(OH)D和糖化血红蛋白比较
治疗前,三组的25(OH)D及糖化血红蛋白水平差异无统计学意义(P>0.05),治疗后,B组及C组的25(OH)D及糖化血红蛋白水平均有明显改善(P<0.05),A组变化不明显。见表2。
表2 3组治疗后25(OH)D、糖化血红蛋白比较(±s)

表2 3组治疗后25(OH)D、糖化血红蛋白比较(±s)
注:与治疗前比,aP>0.05;与治疗前比,*P<0.05;与组间比较,#P>0.05.
?
2.3 三组治疗前后骨密度比较
治疗后B组及C组的L1~4及股骨颈骨密度值水平与治疗前比较有显著升高(P<0.05);治疗后A组的L1~4及股骨颈骨密度值水平与治疗前比较无显著改变(P>0.05),但治疗后B组与C组间L1~4及股骨颈骨密度值水平差异无统计学意义(P>0.05)。见表3。

表3 3组治疗前后骨密度及骨代谢状况比较
2.4 三组骨代谢指标比较
治疗后B组及C组的骨钙素水平与治疗前比较有显著升高,I型胶原C肽(β-CTX)水平与治疗前比较也有显著降低(P<0.05),治疗后A组的骨钙素、I型胶原C肽(β-CTX)水平与治疗前比较无显著改变(P>0.05)。但治疗后B组与C组骨钙素、I型胶原C肽(β-CTX)水平组间比较差异无统计学意义(P>0.05)。见表4。
2.5 三组不良反应比较
A组出现胃痛及上腹不适各1例(6.7%)。B组食欲减退1例,上腹不适2例(10%)。C组组食欲减退1例,上腹不适各1例,无手足皮肤过敏现象(6.7%)。A组、B组、C组不良反应发生率组间进行比较,差异无统计学意义(P>0.05)。
表4 三组骨代谢指标比较(±s)

表4 三组骨代谢指标比较(±s)
注:与治疗前比,aP>0.05;与治疗前比,*P<0.05;与A组间比较,#P>0.05;与B组比较,bP>0.05.
?
3 讨论
中国是一个幅员辽阔的国家,近年来大量对维生素D的调查发现[8],中国人群中维生素D的不足或缺乏现象普遍存在。研究显示,老年糖尿病维生素D的水平明显低于非糖尿患者群[9,10],补充维生素D可以降低血糖及糖化血红蛋白水平[11]。维生素D是人体中一种不可或缺的脂溶性维生素,分为内源性维生素D和外源性维生素D,外源性维生素D从食物中摄取,大部分的维生素D是内源性维生素D,来源于皮肤中的7-α脱氢胆固醇,经特定波长的紫外线合成。维生素D在肝脏中转化为25(OH)D3,再经肾脏转化为1,25(OH)2D3,亦为活性维生素D。25(OH)D3是维生素D在人体内的主要存在形式,临床上主要通过测定血中的水平来反映维生素D的储备情况。
本研究显示,老年性糖尿病患者存在骨质疏松现象,其可能原因由以下三方面导致骨质疏松:①2型糖尿病患者出现高血糖时,渗透性利尿作用使血清中大量的钙、磷离子排出,血中钙磷浓度降低。低血磷、钙会刺激甲状旁腺分泌,甲状旁腺的溶骨作用增强,从而影响骨形成与转换,从而导致2型糖尿病患者发生骨质疏松[12,13]。②成骨细胞表面存在胰岛素受体,其具有促进骨内氨基酸聚集作用,促进核苷酸和骨胶原合成,2型糖尿病患者体内胰岛素缺乏会导致骨细胞数目减少、骨活性降低,从而影响骨形成和转换而造成骨质疏松[14]。③老年糖尿病患者病史长,多合并肾功能损害,使肾脏1-α羟化酶水平降低,1,25(OH)D生成减少,导致肠钙吸收降低进而导致骨质疏松[15-17]。
本研究显示,钙剂联合维生素D和/或联合补钙仪效果明显优于单纯补充钙剂,且不良反应无明显增加。已有的临床研究显示,单纯的补充钙剂可短期内增加骨钙水平,但并不能很好的提高成骨细胞活性、增加骨强度,故对骨密度的改善效果并不佳。因此,能长期调节患者体内钙磷代谢的药物和方法是改善老年糖尿病并发骨质疏松的关键。α-骨化醇既能增加钙、磷在肠道内吸收,降低患者甲状旁腺激素水平从而抑制骨吸收,又能增加患者体内β-CTX水平,从而促进骨基质蛋白和骨胶原的合成[18]。钙迪生补钙仪是采用模拟太阳光中对人体有益的紫外线照射人体四肢远端皮肤,其机制为模拟太阳光中特定波长的紫外线(290~315nm),照射皮肤可使皮肤上的7-脱氢胆固醇转变成维生素D3,经肝肾的羟化酶后转化为活性维生素D3,维生素D3可调节小肠对钙磷的调节,促进肠钙的主动吸收,从而调节骨转化,促进故形成与骨矿化,增加骨密度而有助于防治骨质疏松[19,20]。
综上,本研究结果显示单纯补钙治疗对于老年糖尿病合并骨质疏松的患者治疗效果不佳。钙剂联合维生素D和/或联合补钙仪可促进肠钙主动吸收,调节骨转化,促进骨形成与骨矿化,增加骨密度。通过此项研究,给我们有力的理论依据,维生素D和钙迪生补钙仪治疗对于老年糖尿病维生素D不足的患者能有效补充维生素D、增加骨密度,提高骨的稳定性,减少骨质疏松导致的跌倒、骨折发生,提高老年糖尿病患者晚年生活质量。但是,目前光照仪尚未普遍应用,仍有一些需进一步提高的技术问题。
