经皮肝穿刺胆道引流术联合腹腔镜胆囊切除术在老年急性胆囊炎患者中的应用效果及对胆囊组织中巨噬细胞的影响▲
2021-10-27张宇飞徐国栋张建国
张宇飞 何 亮 徐国栋 张建国 闫 杰
(1 首都医科大学附属北京友谊医院平谷医院普外科,北京市 101200,电子邮箱:jjt661789@163.com;2 首都医科大学附属北京地坛医院肝病科,北京市 100015)
急性胆囊炎好发于老年人群中,常由各种原因引起的胆囊管阻塞或细菌侵入胆囊所致[1]。有研究表明,95.0%的急性胆囊炎患者可合并胆囊结石,普遍认为其与胆囊管梗阻、化学因素及细菌感染等有关[2]。腹腔镜胆囊切除术是治疗急性胆囊炎患者常用的手术方法,具有手术创伤小、术后恢复快等优点,但是该手术属于侵入式操作,围术期存在一定的风险[3]。经皮肝穿刺胆道引流(percutaneous transhepatic cholangial drainage,PTCD)术是通过穿刺技术将导管支架等器材,在影像设备引导下引入体内积液部位和管道系统,对其进行疏导的一系列技术,能有效地缓解胆道阻塞,减轻胆道梗阻症状,利于肝功能的恢复[4]。巨噬细胞是一种位于组织内的白血球,可激活淋巴球及其他免疫系统[5]。本研究探讨PTCD术联合腹腔镜胆囊切除术治疗老年急性胆囊炎患者的效果及对胆囊组织中巨噬细胞的影响。
1 资料与方法
1.1 临床资料 选取2015年4月至2020年1月首都医科大学附属北京友谊医院平谷医院普外科收治的76例老年急性胆囊炎患者作为研究对象。纳入标准:(1)符合《实用外科学》[6]中急性胆囊炎诊断标准,且患者年龄≥60岁;(2)均符合腹腔镜胆囊切除术及PTCD术治疗指征,且患者均可耐受手术。排除标准:(1)合并胆囊化脓且穿孔者;(2)合并血液系统疾病、认知功能障碍或伴有自身免疫系统疾病者;(3)合并出血病症、恶性肿瘤或精神异常者。采用随机数字表法将患者分为对照组与观察组,每组38例,其中对照组男性23例、女性15例,年龄62~87(72.39±5.77)岁;病程1~7(3.41±0.54)d;胆囊壁厚度6.32~7.25(6.38±0.85)mm;2013版东京指南(Tokyo Guideline 2013,TG13)[7]严重程度:Ⅰ 级16例、Ⅱ级18例、Ⅲ级4例。观察组男性20例、女性18例,年龄61~85(72.42±5.82)岁;病程1~8(3.45±0.61)d;胆囊壁厚度6.30~7.29(6.42±0.88)mm;TG13严重程度:Ⅰ级14例、Ⅱ级19例、Ⅲ 级5例。两组患者在性别、年龄、病程等一般资料的比较,差异均无统计学意义(均P<0.05),具有可比性。本研究获得首都医科大学附属北京友谊医院平台医院伦理委员会批准,患者及家属均签署知情同意书。
1.2 方法
1.2.1 对照组:采用腹腔镜胆囊切除术治疗[8]。患者取仰卧位,采用气管插管全身麻醉,待麻醉生效后常规消毒、铺巾。采用3孔法进行腹腔镜手术,A孔位于肚脐部,采用半开放方法建立人工气腹,控制气腹压在14 mmHg;从A孔置入腹腔镜,在腹腔镜下进一步确定病灶部位、病灶大小,在腹腔镜辅助下于剑突下1 cm做一长为10 mm的手术切口并置入10 mm Trocar,将其作为主操作孔(B孔),于右上腹做一辅助孔(C孔)并置入10 mm Trocar,借助腹腔镜的放大作用分离胆囊三角;采用吸收夹钳夹胆囊管动脉及胆囊管,剪断后取出胆囊,并常规放置引流管,排空腹腔二氧化碳,缝合切口。
1.2.2 观察组:先行PTCD治疗,术后2~4个月再择期行腹腔镜胆囊切除术治疗。患者取左侧30°卧位,采用1%利多卡因进行局部麻醉,在彩色多普勒超声引导下经皮肝组织置入18 G穿刺针,深度达胆囊床,在距离胆囊中部1/3处进行穿刺,回抽无血者视为穿刺成功,并退出针芯,利用注射器抽出10 mL胆汁,常规放置导管丝,利用扩张器扩张胆囊腔并置入8F穿刺导管,撤出导管丝,保证胆囊腔内导管留置长度在3~6 cm,胆囊腔内导管远端制作成猪尾状,将引流管固定在皮肤上,连接无菌引流袋,打开三通阀进行引流,引流期间做好抗感染治疗,待患者病情好转后复查B超,评估患者胆道状况,对于胆囊组织未见粘连、胆道良好者可于术后2~4个月择期行腹腔镜胆囊切除术,方法同对照组;对于困难胆囊者(坏死性胆囊炎、胆囊周围脓肿形成或胆囊颈周围致密粘连)可行开腹手术。
1.3 观察指标 (1)围术期指标。比较两组患者手术时间(腹腔镜胆囊切除术的时间)、腹腔镜胆囊切除术术后开始进食时间(患者术后排气后到进少许流质饮食的时间)、腹腔镜胆囊切除术术后住院时间、腹腔镜胆囊切除术术后首次肛门排气时间及术中出血量(观察法评估)。(2)肝功能指标。分别于术前、腹腔镜胆囊切除术术后7 d抽取两组患者外周静脉血5 mL,采用全自动生化分析仪测定患者的AST、ALT及TBIL水平;AST正常范围为0~40 U/L,ALT正常范围为0~40 U/L,TBIL正常范围为3.4~17.1 μmol/L。(3)腹腔镜胆囊切除术术后并发症及中转开腹手术情况。比较两组患者中转开腹手术率,以及术后7 d的胆漏、切口出血、切口感染、肺部感染、肺动脉栓塞发生率。(4)胆囊组织中巨噬细胞水平。取两组患者术中病灶组织,常规石蜡包埋后制备4 μm切片,采用免疫组织化学法测定两组胆囊组织中巨噬细胞数量[9]:在400倍显微镜下观察切片,每个切片随机取5个视野,每个视野选择200个细胞进行计数,采用半定量方法进行巨噬细胞数量的测定。
1.4 统计学分析 采用SPSS 18.0软件进行统计学分析。计量资料用(x±s)表示,组间比较采独立样本t检验或t′检验,组内比较采用配对t检验;计数资料采用例数(百分比)表示,比较采用χ2检验或Fisher确切概率法。以P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者围术期指标的比较 两组患者腹腔镜胆囊切除术的手术时间比较,差异无统计意义(P>0.05),但观察组的术中出血量、术后开始进食时间、术后住院时间、术后首次肛门排气时间均少于或短于对照组(均P<0.05),见表1。
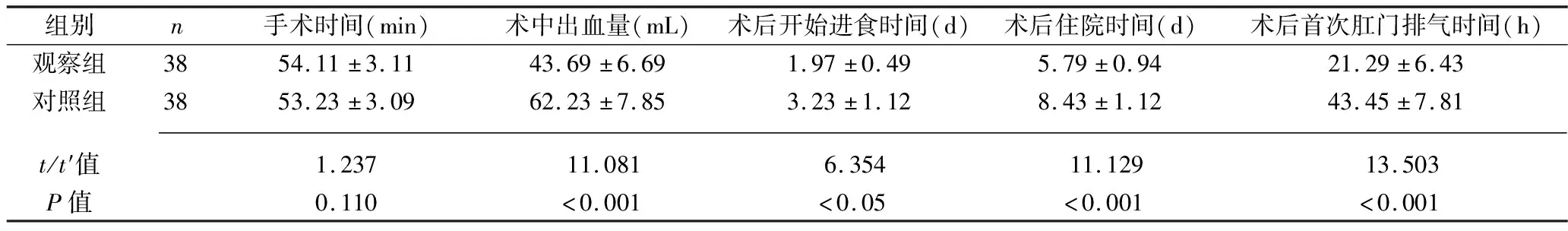
表1 两组患者围术期指标的比较(x±s)
2.2 两组患者手术前后肝功能指标的比较 两组患者术前的AST、ALT及TBIL水平比较,差异均无统计学意义(均P>0.05);术后7 d,两组患者的AST、ALT及TBIL水平均低于术前,且观察组上述指标水平均低于对照组(均P<0.05),见表2。
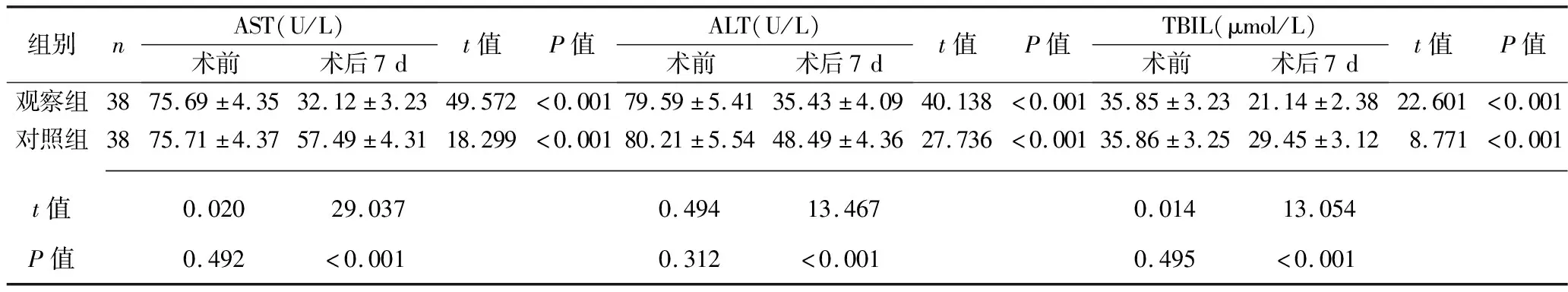
表2 两组患者手术前后肝功能指标的比较(x±s)
2.3 两组患者术后并发症发生率和中转开腹手术率的比较 两组患者术后并发症发生率比较,差异均无统计学意义(均P>0.05);而观察组中转开腹手术率低于对照组(P<0.05),见表3。
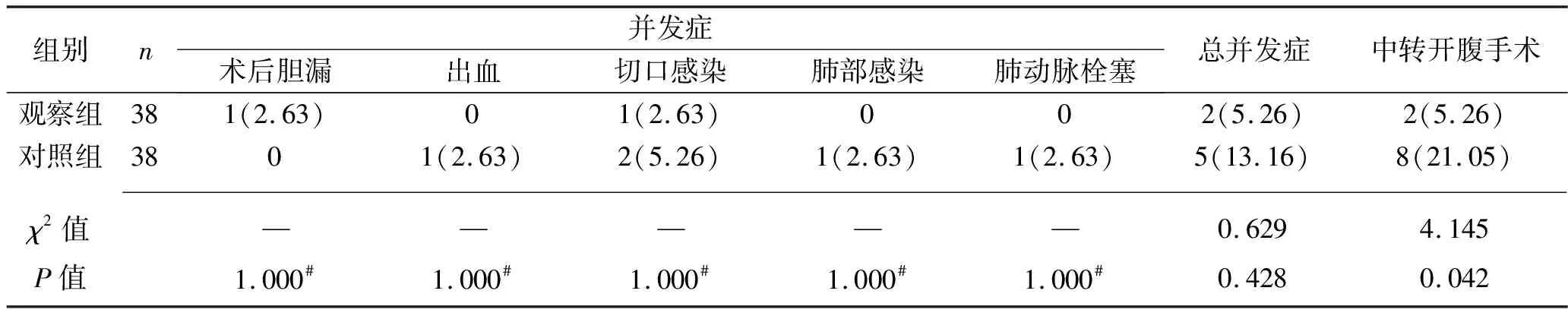
表3 两组患者术后并发症发生率和中转开腹手术率的比较[n(%)]
2.4 两组患者胆囊组织中巨噬细胞水平的比较 观察组胆囊组织中巨噬细胞计数为(45.19±6.43)个/视野,对照组为(45.43±6.47)个/视野,两组胆囊组织中巨噬细胞计数差异无统计学意义(t=0.162,P=0.872),见图1。
图1 胆囊组织中巨噬细胞(×200)
3 讨 论
老年急性胆囊炎患者早期的临床症状不明显,具有病情进展快、死亡率高等特点,临床多表现为胆囊充血、水肿等,部分患者可伴有囊壁出血、胆囊三角粘连等[10]。腹腔镜胆囊切除术是治疗老年急性胆囊炎患者常用的方法,但是其治疗后并发症的发生率较高,导致患者预后较差[11]。PTCD术是一种微创、过渡性的治疗方法,能让患者平稳地渡过危险期,待疾病得到有效的控制后再进行手术治疗,从而降低手术风险,并减少术后并发症的发生率[12]。近年来,PTCD术在老年急性胆囊炎患者中得到广泛应用,且效果良好。本研究结果显示,两组患者腹腔镜胆囊切除术的手术时间比较,差异无统计学意义(P>0.05),但观察组术中出血量、术后开始进食时间、术后住院时间、术后首次肛门排气时间均少于或短于对照组(均P<0.05),表明PTCD联合腹腔镜胆囊切除术治疗老年急性胆囊炎患者手术创伤较小,利于患者术后恢复。研究表明,PTCD术能有效地引流受到感染的胆汁,从而有助于降低胆囊内的压力,缓解患者病情,并降低中转开腹手术率[13]。本研究结果显示,两组患者腹腔镜胆囊切除术术后7 d的AST、ALT及TBIL水平均低于术前,且观察组术后7 d的AST、ALT及TBIL水平均低于对照组(均P<0.05);两组术后胆漏、出血、切口感染、肺部感染及肺动脉栓塞的发生率差异无统计学意义(P>0.05),但观察组中转开腹手术率低于对照组(P<0.05),表明PTCD联合腹腔镜胆囊切除术能有效地保护老年胆囊炎患者的肝功能,且未增加术后并发症的发生率,同时能降低中转开腹率,其原因可能为PTCD术的实施可延缓病情发展,改善患者胆道和胆囊调节功能,从而为腹腔镜手术治疗奠定基础。
胆囊炎的发生、发展是一个多因素过程,常伴有巨噬细胞的参与。既往研究表明,巨噬细胞能释放炎症因子,并清除坏死组织、细胞碎片及病原体[14]。研究发现,巨噬细胞在趋化因子的作用下能移行至老年急性胆囊炎患者的创面周围,分泌多种细胞因子,从而加快创面愈合[15]。但是巨噬细胞的激活也能释放白细胞介素1,刺激氧化酶系统释放氧化酶,导致氧自由基过度活跃,从而引起胆囊组织慢性炎症,影响患者术后恢复[16]。本研究结果显示,观察组术后胆囊组织中的巨噬细胞计数与对照组差异无统计学意义(P>0.05),表明PTCD术未对胆囊组织中的巨噬细胞产生影响,对机体的损伤较小。
综上所述,PTCD联合腹腔镜胆囊切除术治疗老年急性胆囊炎患者创伤较小,能缩短患者症状恢复时间,改善肝功能,降低术后并发症的发生率及中转开腹手术率,且未对胆囊组织中的巨噬细胞产生影响,利于患者术后恢复。
