不同剂量布托啡诺用于二次剖宫产术后镇痛的临床研究
2021-09-22唐勇潘雪琳李妮娟
唐勇,潘雪琳,李妮娟
随着“二孩”政策实施,瘢痕妊娠越来越多。二次剖宫产产妇可能存在广泛盆腹腔粘连、瘢痕痛觉过敏,术后会经历比首次剖宫产产妇更加剧烈的子宫收缩痛[1],其术后镇痛要求能更有效地管理内脏痛。目前,用于剖宫产术后镇痛的药物很多,但大部分阿片类药物禁用或慎用于产妇或哺乳期妇女,给医务人员带来潜在的责任风险。布托啡诺是一种新合成的阿片受体激动-拮抗剂,主要作用κ受体,能有效管理内脏痛,从而有针对性地管理剖宫产术后宫缩痛。其较少的μ受体激动拮抗作用,不良作用较强阿片受体激动剂少,并且布托啡诺不影响产妇泌乳,乳汁中检测到的含量极低,比其它阿片类药物更安全[2]。至今,剖宫产术后镇痛的研究多局限于首次剖宫产,对二次剖宫产产妇术后镇痛模式及剂量的研究较少。本研究通过比较不同剂量布托啡诺用于二次剖宫产术后患者静脉自控镇痛(patient controlled intravenous analgesia,PCIA)的效果,寻找其最佳的安全有效剂量,为二次剖宫产术后疼痛管理提供参考。
1 资料与方法
1.1 一般资料
本研究经四川锦欣妇女儿童医院伦理委员会批准,选择该院2018年7月至2019年6月择期于腰硬联合麻醉下行二次剖宫产手术的产妇180例,纳入标准:ASA分级Ⅰ~Ⅱ级,年龄23~36岁,体重50~90 kg,孕周>37周,无并发症。排除标准:有椎管内麻醉禁忌证,对布托啡诺或本研究中使用的其他药物成分过敏,严重的心肺、肝肾功能障碍,有慢性疼痛病史、恶心呕吐病史,阿片类药物滥用或耐受者,存在精神疾病及沟通障碍者,拒绝参加者。退出标准:麻醉过程中发生严重不良事件,术中需要更改麻醉方式、手术方式及需进一步介入手术治疗。所有产妇均签署知情同意书,根据计算机生成的随机数字表随机分3组,B1、B2、B3组,每组60例。研究人员、术后随访者及产妇自身均不知道具体分组情况。
1.2 方法
1.2.1 术后镇痛方法 所有产妇术前均严格禁饮禁食8 h以上,入室后监测心率(heart rate,HR)、血氧饱和度(oxyhemoglobin saturation,SPO2)、呼吸频率(respiratory rate,RR)、无创血压(blood pressure,BP),鼻导管吸氧2 L/min,建立静脉通道,麻醉穿刺同时给予复方氯化钠注射液10 mL/kg。采取左侧卧位,经L3~L4椎间隙行硬膜外穿刺,采用阻力消失法确定到达硬膜外腔后,缓慢置入腰麻针,用脑脊液稀释罗哌卡因至浓度0.5%,匀速注入3~3.2 mL(10~15 s注完)后,退出腰麻针,头向置入硬膜外导管,保留硬膜外腔深度3~5 cm。麻醉操作完毕,产妇改为仰卧位,将手术床向左倾斜30度,必要时用2%利多卡因调整平面,麻醉阻滞平面控制在T6左右以满足手术需要。当术中出现血压下降幅度大于基础值30%或收缩压<90 mmHg时,静脉注射麻黄碱5~10 mg;心率<50次/min时,静脉注射阿托品0.2~0.5 mg。
胎儿取出后关腹时,3组产妇均静脉给予0.5 mg布托啡诺作为负荷剂量,术毕连接电子镇痛泵,实施PCIA。镇痛泵设置:背景剂量2 mL/h,PCIA剂量2 mL/次,锁定时间30 min。镇痛泵配方:B1组(160 ug/h)布托啡诺12 mg加生理盐水至150 mL;B2组(200 ug/h)布托啡诺15 mg加生理盐水至150 mL;B3组(240 ug/h)布托啡诺18 mg加生理盐水至150 mL。若术后出现疼痛持续超过视觉模拟评分(visual analogue scale,VAS)5分,给予布托啡诺0.5 mg补救。
1.2.2 观察指标 记录产妇术后6 h、12 h、24 h、48 h的手术切口痛及宫缩痛VAS评分(0分:无痛;10分,难以忍受的剧烈疼痛),Ramsay镇静评分(1分:产妇烦躁;2分:安静合作;3分:嗜睡,听从指挥;4分:睡眠状态,可换醒;5分:呼唤反应迟钝;6分:深睡呼唤不醒);患者自控镇痛(patient-controlled analgesia,PCA)有效按压总次数;产妇哺乳情况:开奶时间(新生儿第一次吸吮母乳的时间)及开始泌乳时间(正确挤压乳头第一次出现乳汁的时间);新生儿全母乳喂养神经和适应能力评分(neurological and adaptive scores of neonatal exclusive breastfeeding,NANB)[3](基于20个标准,从5方面进行评估:适应能力;被动张力;主动张力;原始反应;警觉、哭叫及运动;总分>37被认为是神经系统正常的新生儿);并观察产后48 h内抑郁情况,采用爱丁堡产后抑郁量表(Edinburgh Postnatal Depression Scale,EPDS)[4]评估(得分范围 0~30 分,9~13分作为诊断标准,总分相加≥13分可诊断为产后抑郁症,若≥13分,建议及时进行综合干预);术后恶心、呕吐、嗜睡、呼吸抑制、皮肤瘙痒等不良反应发生情况及产妇对术后镇痛满意度评分(0~100分)。
1.3 统计学分析
2 结果
2.1 3组产妇一般资料比较
本研究纳入的180例产妇无一例退出研究。3组产妇的一般情况比较差异均无统计学意义(P>0.05),详见表1。
2.2 术后切口痛视觉模拟评分比较
各组产妇切口痛VAS评分随着时间延长呈下降趋势,术后6 h、12 h、24 h各时点B2、B3组的静息痛及运动痛VAS评分低于B1组,差异有统计学意义(P<0.05)。术后6 h切口静息痛评分B3组低于B2组,术后6 h、12 h切口运动痛评分B3组均低于B2组,差异有统计学意义(P<0.05),详见表2、表3。
2.3 术后宫缩痛视觉模拟评分比较
术后6 h、12 h时B3组的宫缩痛评分明显低于B1、B2组,差异有统计学意义(P<0.05)。术后24 h时B1组的宫缩痛评分明显高于B3组,且术后48 h时B1组的宫缩痛评分明显高于B2、B3组,差异有统计学意义(P<0.05),详见表4。
2.4 术后Ramsay镇静评分比较
3组产妇镇痛后,都取得良好的镇静效果,Ramsay镇静评分比较差异无统计学意义(P>0.05),详见下页表5。
2.5 3组产妇母婴情况比较
3组产妇开奶时间、泌乳时间以及新生儿48 h内的呼吸频率、心率比较差异均无统计学意义(P>0.05)。B3组48 h内EPDS评分高于B1、B2,NANB评分低于B1、B2组,差异有统计学意义(P<0.05),详见下页表6。
2.6 不良反应发生率比较
3组不良反应嗜睡、头晕、恶心发生率差异无统计学意义(P>0.05),无呼吸抑制、皮肤瘙痒等不良反应发生。B2、B3组的满意度评分高于B1组,差异有统计学意义(P<0.05),详见下页表7。
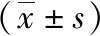
表1 3组产妇一般情况比较
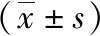
表2 3组产妇术后手术切口静息痛VAS评分比较
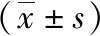
表3 3组产妇术后手术切口运动痛VAS评分比较
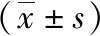
表4 3组产妇术后宫缩痛VAS评分比较
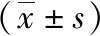
表5 3组产妇术后Ramsay镇静评分比较
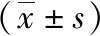
表6 3组产妇产后哺乳情况及对新生儿影响比较
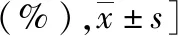
表7 3组产妇不良反应及满意度比较[例
3 讨论
剖宫产术后疼痛不仅耽误早接触、早吸吮,影响母乳喂养,还会影响产后恢复。术后急性疼痛得不到及时有效控制会发展为慢性疼痛,且与产后抑郁症密切相关,它是产后慢性疼痛、产后抑郁症重要且独立的危险因素[5]。研究发现,二胎产妇焦虑、抑郁的发生率明显高于一胎产妇[6];并且二次剖宫产术后疼痛强度明显比首次剖宫产术后疼痛强烈[7]。剖宫产术后存在切口痛和宫缩痛,二次剖宫产产妇由于初次子宫切口形成瘢痕组织,缺乏弹性,其术后宫缩痛更为明显,而宫缩痛是内脏痛的一种。所以,对于二次剖宫产产妇,术后疼痛的管理重点是有效抑制内脏痛。研究表明,激活外周κ受体能有效缓解内脏痛[8]。布托啡诺主要通过激动κ受体及激动拮抗μ受体起到镇痛作用,能有效抑制内脏痛,减轻剖宫产术后宫缩痛[9],是二次剖宫产术后镇痛的良好选择。并且布托啡诺说明书中明确指出哺乳期妇女使用时,在乳汁仅检测到少量布托啡诺,临床上可能对婴儿无关紧要。本研究对比不同剂量布托啡诺PCIA用于二次剖宫产术后镇痛的效果以及对母婴的影响,寻找其最佳适宜剂量。
本研究结果显示,剖宫产术后24 h内B2、B3组的切口痛静息和活动VAS评分均明显低于B1组,而术后6 h椎管内麻醉作用已消失殆尽,几乎是临床上最痛的时点,B3组的静息痛与运动痛VAS评分明显低于B2组,镇痛效果最好。术后48 h时,3组对切口痛效果无明显差别。对于宫缩痛,B3组在术后6 h、12 h明显低于B1、B2组,B1、B2组比较差异无统计学意义,而B1组在术后24 h、48 h的VAS评分最高,效果相对较差。可见,B2、B3组镇痛方案均能有效抑制术后切口痛,而要有效抑制宫缩痛,需要更大剂量的B3组镇痛方案。但对于初次剖宫产,有研究报道术后镇痛布托啡诺的适宜剂量是3.5 ug/kg·h和 4.0 ug/kg·h,且切口痛与宫缩痛对药物的需求量无差异[10]。而对于二次剖宫产手术患者,本研究发现,要有效抑制宫缩痛需要更大剂量的布托啡诺,这也证实了二次剖宫产术后宫缩痛更强烈,是术后镇痛管理的重点。原因可能是初次手术后子宫切口处缺乏弹性的瘢痕挛缩所致。本研究中,48 h内PCA按压总有效次数B1组明显高于B2、B3组,且对术后镇痛满意度评分,B1组明显低于B2、B3组。所以,布托啡诺B2组(200 ug/h)、B3组(240 ug/h)的镇痛方案明显优于B1组(160 ug/h)的镇痛方案,而对于有效管理宫缩痛,B3组(240 ug/h)的镇痛方案效果最佳。
产妇术后Ramsay镇静评分都在2分左右,镇静效果好,3组比较差异无统计学意义。术后无高血压、低血压、心动过速、心动过缓、呼吸抑制等发生,说明布托啡诺对循环影响小,无明显呼吸抑制。术后有几例患者出现恶心反应,但无呕吐症状,胃肠道反应小,3组比较差异无统计学意义。术后出现嗜睡的产妇相对较多,但组间比较差异无统计学意义。产后轻度镇静和嗜睡,对产妇是有利的,使产妇更好的休息,从而加快机体恢复。
早吸吮有利于乳汁分泌,吸吮动作能反射性促进泌乳素的释放,进而加强乳腺腺泡的周围细胞收缩,促使乳汁排出[11]。而良好的疼痛控制又可以使产妇的开始泌乳时间提前[12]。本研究中3组产妇镇痛效果有区别,但开奶时间、泌乳时间比较差异均无统计学意义,可能系泌乳是多因素参与的复杂生理过程,还受情绪、环境、刺激等因素影响。本研究中新生儿的呼吸频率、心率都在正常范围内,组间比较差异均无统计学意义。而NANB评分,B3组低于B1、B2组,但都在正常范围内,再次证实布托啡诺经乳汁分泌量少,不会对新生儿造成影响。
良好的镇痛可以减轻机体的应激反应,消除疼痛及其伴随的紧张、焦虑等不适,从而减少产后抑郁的发生。本研究中产后48 h内抑郁情况,B3组EPDS评分高于B1、B2,但其值都在正常范围内,说明三种镇痛方案都能有效防止产后抑郁症的发生。
综上所述,布托啡诺可以安全、有效地用于二次剖宫产术后PCIA镇痛,推荐剂量200 ug/h和240 ug/h,产妇镇痛效果好,满意度高。对于有效管理宫缩痛,240 ug/h的镇痛方案效果更佳。
