眼前节异物的超声生物显微镜检查诊断
2021-07-09路璐张驰张丹付天英许建锋郭金喜
路璐 张驰 张丹 付天英 许建锋 郭金喜
眼内异物是常见的眼科急症之一,通常合并眼部组织结构的多种机械、化学损伤和感染性眼内炎,从而导致患者视力丧失、失明,甚至摘除眼球。因此,在临床上眼内异物的早期诊断意义重大。目前X线、CT、MRI、B型超声、眼前节异物超声生物显微镜(ultrasound biomicroscopy,UBM)等是临床上常见的影像学检查及定位方法。而本文分析的侧重点为UBM在眼前节异物检查中的应用特点和定位优势。报告如下.
资料与方法
一、一般资料
收集并分析2016年6月至2018年6月期间来我院治疗且有完整病历记录的眼前节异物患者,这些患者均行UBM检查。本组共36例(36只眼),其中35例为男性,1例为女性,均为单眼,年龄6~76岁,平均(44.7±16.5)岁,均有明确外伤病史,其中8例为烟花爆炸伤。所有患者都通过手术取出异物以证实UBM诊断。
二、检查方法
在进行UBM(MD-300 L型,天津迈达公司)检查之前,所有患者常规使用裂隙灯显微镜检查,以排除如大面积的角巩膜创口及眼内容物脱出等UBM检查禁忌证。患者取平卧位,使用爱尔凯因滴眼液进行表面麻醉,根据患者眼睑裂隙的大小选择相应大小的眼杯,杯内盛入适量的生理盐水或隐形眼镜护理液。探头垂直于角膜缘,按顺时针方向旋转检查,以获得各钟点的眼前节二维图像。将清晰的图像存储在计算机上以供参考。检查后使用氯霉素滴眼液滴眼以防感染。
结 果
36例(36只眼)术后均证实眼前节有异物。按其所在的部位分类:角结膜异物14只眼,占38.9%;前房异物4只眼,占11.1%;虹膜异物1只眼,占2.8%;房角异物4只眼,占11.1%;晶状体异物4只眼,占11.1%;睫状体异物3只眼,占8.3%;巩膜内异物6只眼,占16.7%。按异物性质分类:金属异物12只眼,占33.3%;植物异物8只眼,占22.2%;石屑4只眼,占11.1%;水泥片1只眼,占2.8%;其他不明非金属异物11只眼,占30.6%。(图1~4)。
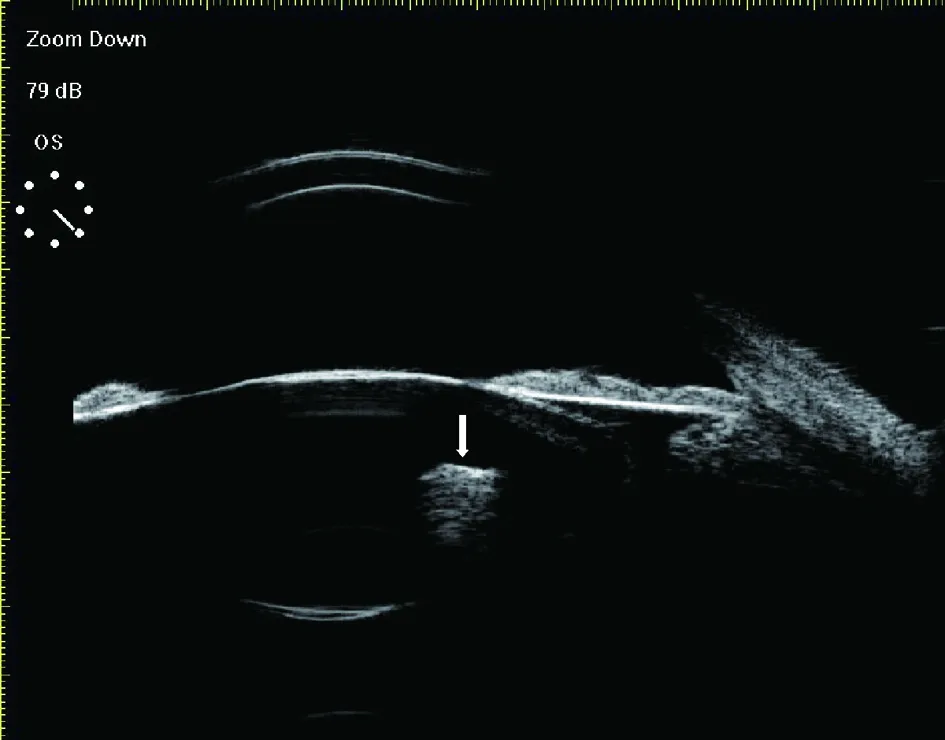
图1 患者1,左眼内溅入合金,视物不清8 d;手术证实为金属异物;UBM见强回声异物位于晶状体内,可见较强的超声伪影(慧尾征)
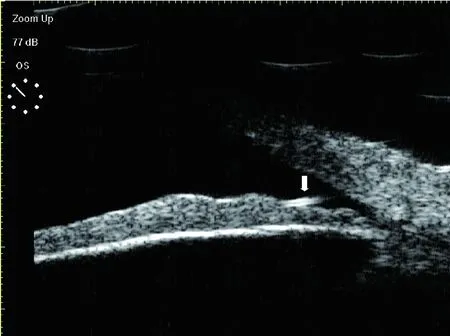
图2 患者2,左眼被玉米秸扎伤视物不清、眼疼2 d;手术证实为植物异物;UBM见中强回声异物位于前房虹膜前表面,无伪影
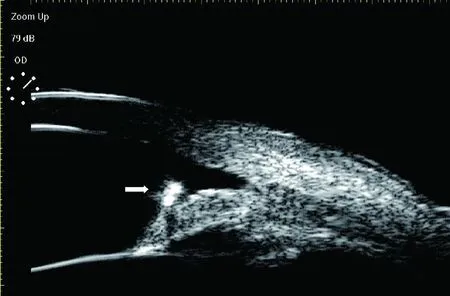
图3 患者3,右眼溅入不明异物,视力下降6 d;手术证实为木质异物;UBM见异物位于前房,附着于虹膜前表面,可见明显超声伪影(声影)
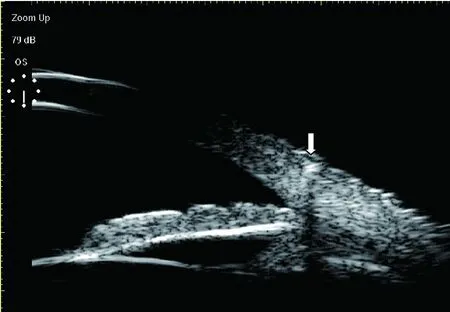
图4 患者4,左眼被栗子刺扎伤15年,视力下降1年;手术证实为植物刺;UBM见异物强回声位于角巩膜缘,有较明显超声伪影(声影)
其中30例(30只眼)病例同时行眼眶薄层(1 mm)CT扫描,有26只眼呈高密度异物影,6只眼无明显异物显影,阳性率为86.7%。其中显影病例中有11只眼为金属异物,阴性病例中2只眼为植物花刺、1只眼为水泥片、3只眼为其他不明非金属微小异物。
讨 论
一、眼内异物的诊疗趋向
目前眼内异物的治疗要求:以最小的切口取出眼内异物,最大程度上确保患者的视觉功能不受影响,并有效地治疗和预防并发症。以尽可能少的手术次数,使患者视力在尽可能早和最大程度上得到恢复。目前,角膜移植、白内障摘出、人工晶状体植入、玻璃体切除、视网膜复位等三联、四联、五联手术已成为国内外治疗眼内异物及其并发症的常规手术方法[1-3]。在这种复杂的手术设计过程中,术前应确定眼内异物的大小、形状、性质、位置及并发症。
二、眼内异物的影像诊断
眼内异物占眼外伤的2%~6%。眼前节异物约占眼内异物的15%,这里眼前节异物是指位于角膜、巩膜、前房及前房角、后房、晶状体、睫状体及周边视网膜的异物,除了前房角异物是临床上常规检眼镜及裂隙灯显微镜检查的盲区外,其他部位的异物小、密度低时也很难被发现。此外,诸如屈光间质混浊、出血和炎性物质包裹等因素使得对眼外伤患者进行常规诊断更加困难[4]。而通过影像学检查不仅可以发现眼内异物,还可以发现相关的并发症。因此,临床上确诊眼内异物并确定异物位置的主要方法依然是影像学检查。
1. UBM检查:UBM是20世纪90年代初发展起来的一种新的眼科超声成像方法,其中轴及侧向分辨率为50 μm,扫描范围为5 mm×5 mm,可得到眼前节任意经线上的二维切面图像,并利用数字转换技术,快速完成距离和角度的测量,因此具有分辨率高、非干扰、实时、定量等优点,可在活体状态下清晰显示常规眼科检查无法显示的“盲区”,如后房、晶状体周边部、睫状体等眼前节组织[5],能准确的定位和测量眼前节异物,从而指导手术入路及手术方法。何雷等[6]认为,进行UBM检查的最佳指征是经由其他检查结果为阴性但依然怀疑眼前节微小异物的病例。
巩膜在正常情况下是眼前节组织中回声最强的,而不论何种异物都比巩膜的反射更强。金属异物表现为强回声的光点或光斑,其后可见声影和彗尾征,并且光斑的大小会随着异物的大小而变化,当增益降低到60 dB时,光斑依然清晰可见。非金属异物表现为强回声光点或光斑,其后组织呈阴影状,不显影。正确认识其UBM图像特征,对于判断眼前节是否存在异物具有重要价值,对于异物损伤并发症的及时治疗具有积极的临床意义。
本研究中,UBM能清楚地显示异物具有高强回声的图像特点,这里面17例有声影,7例有明显的“慧尾征”,使异物容易被发现和定位。12例细小异物,包含石屑、植物花刺、铁屑等均无明显的超声伪影,但大多数病例仍显示出较高的回声反射。其中有些异物被机化物包裹,形态不规则、边界不整齐,与周围组织有明显的区别。
2. CT扫描:CT扫描的分辨率远高于X线,这不仅可以识别密度与眼组织非常相似的异物,也可以识别异物与眼球壁的关系。因此,在定位眼内异物时具有一定的优势,尤其是当眼内有明显伤口时。但是,在判断异物和周围组织之间的关系时,CT扫描也有一定的局限性。例如,当密度低的木质和植物类异物周围被出血、炎症渗出包裹时,CT扫描通常难以诊断,而金属异物显示为高密度影,它与软组织有很大差异,并伴有放射状伪影,这会影响到异物测量及定位的准确性[7]。另外在微小异物的诊断时,需减小层厚,增加扫描层次,这样就增加了眼部的辐射剂量,并且由于扫描层面的限制, 即便是最小层厚1 mm的薄层扫描,也容易忽略位于断面之间的微小异物而漏诊。在本研究中有6例CT扫描为阴性,均是非金属且由于异物过小而漏诊。
3.其他影像学方法:在影像学检查中,X线检查是眼内异物成像的传统方法,成本低、操作简便、适用范围广,但其密度分辨力较低,使得透过X射线的异物或不透过X射线的小异物不能被显示。而通常的X线定位检查是在眼球外放置一个定位器,用角膜边缘标记定位,以眼球标准数值测量,但因患者个体差异、屈光不正、摄片时眼位不正、低眼压等因素改变了眼球的大小,因而很难对位于边界的眼内异物进行准确定位[8]。此外,定位器的放置和移动将直接影响异物尤其是微小异物的定位精度,有时异物影会和定位点重叠而显示不清,因此使用起来非常不方便。
与CT相比,MRI可以更清晰地显示晶状体、眼外肌、视网膜和其他结构。但是,在强磁场中,磁性物质会旋转并移动,即使直径0.56 mm以下的异物只发生旋转而不移动位置,依旧可能会对眼内结构造成损害。此外,无论磁性异物有多小,都会扭曲磁力线,造成明显的磁性金属伪影[9]。因此,禁止将MRI用于磁性眼内异物检查,并且当不清楚异物的性质时,禁止使用MRI进行眼内异物检查[10]。另外MRI检查的费用更高,这会增加患者的负担。
总之,UBM的特点是无损伤、成本低且无疼痛,最重要的是可以验证眼前部组织中是否存在异物,并进行准确的定位及测量,无论异物的性质和大小如何,它和周围组织的关系都可以通过不同的回声来区分和确定。在本研究中,36例疑似眼内异物的患者均经UBM检查确定异物的准确位置后经手术摘除确认。由此可见,UBM在提高眼前节异物的诊断和提供手术切除异物方面具有独特的优势,极大地弥补了该领域其他影像学检查的局限性。当然,由于UBM是通过水浴法检查的,所以为了避免眼内感染或眼部组织的进一步损伤,UBM只能在闭合或未穿孔的角巩膜损伤时使用,此外,UBM检查需要较长时间,而且由于检查者技术的影响,而存在漏诊、误诊的可能性。因此,必须根据患者术前的不同眼部状况选择不同的检查方法,或者必须结合多种检查方法为眼内异物手术提供可靠的依据。
