嗅神经母细胞瘤伴发神经内分泌副瘤综合征的诊疗分析
2021-06-29崔顺九王明婕张树荣杨本涛
孙 炎,黄 谦,崔顺九,王明婕,张树荣,杨本涛,邱 锷,曲 静,周 兵

1 资料与方法
1.1 临床资料 收集2010-08至2020-08于北京同仁医院鼻科诊治的4例伴有神经内分泌副瘤综合征的ONB患者资料。其中男2例,女2例,年龄22~48岁,平均39.5岁。出现症状到就诊1~12个月,平均5个月。初次在我院手术者3例,外院术后复发者1例。影像学检查包括鼻窦CT、鼻窦增强MRI、肺CT和颈部淋巴结超声及PET/CT检查。4例患者就诊时均未发现区域及远处淋巴结转移,所有患者行术前活检并经我院病理科确诊为ONB,术后切除标本行组织病理学检查,常规苏木精-伊红(hematoxylin eosin,HE) 染色及免疫组化检查。患者临床资料见表1。

表1 4例嗅神经母细胞瘤患者临床资料
1.2 治疗方案 所有患者入院后均行常规术前检查,包括血尿常规、生化全项、凝血功能、心电图等。经鼻颅底(鼻科、神经外科、肿瘤科及影像科)多学科病例讨论后,2例ONB患者于肿瘤科先行新辅助化疗,以期缩小肿瘤范围。化疗方案主要为TEP方案,即紫杉醇、顺铂和依托泊苷。4例均采用了导航引导下鼻内镜手术切除+前颅底重建术[6]。
1例外院术后复发的患者在本次术前已经行放疗。2例初诊患者在术后1个月左右行辅助性放疗,1例初诊患者在术后2个月左右行辅助性放疗。放疗剂量为55~65 Gy。
2 结 果
2.1 临床转归 4例均行内镜下肿瘤完整切除,并获得阴性切缘(图1)。其中2例行硬脑膜及双侧嗅球切除,1例行硬脑膜及单侧嗅球切除,1例行硬脑膜切除。术中1例ESA患者全麻后即出现尿崩,术中出血明显增多。围术期3例出现尿崩和电解质紊乱。2例SIADH患者出现反复低钠,1例ESA患者出现顽固性低钾。术后无一例出现脑脊液漏、脑膜炎等并发症,但1例ESA患者出现术腔渗血,颅内积血,予对症处理后症状好转。术后两周内患者尿崩、钠钾离子紊乱及激素改变大致恢复正常(图2)。术后随访5~124个月,未见肿瘤复发及转移征象。监测离子及激素水平均未见明显异常,未行激素替代治疗。
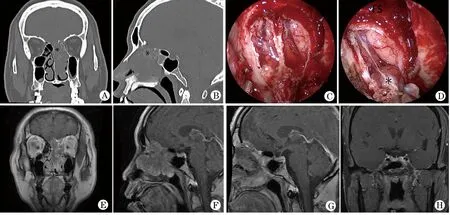
图1 病例1术前和术后影像及术中内镜图像

图2 病例1术后尿量及钠钾离子变化
2.2 病理结果 光镜下可见肿瘤组织由形态一致的小圆形、小梭形细胞组成,间质血管和纤维组织丰富,将肿瘤细胞分成不规则的小叶。HE和免疫组织化学染色见图3。肿瘤细胞中突触素(Syn)、嗜铬素A(ChgA)等多呈阳性,Ki-67染色显示细胞增殖指数为1%~50%,统计结果见表2。

图3 病例1病理结果
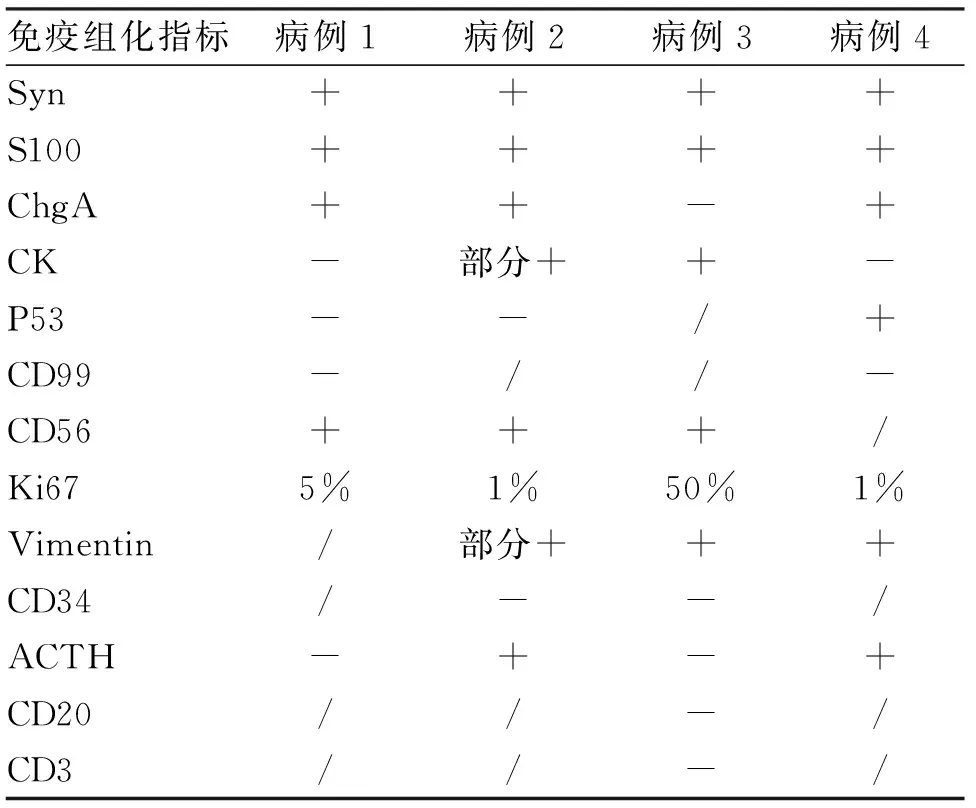
表2 4例嗅神经母细胞瘤患者相关免疫组化标志物表达情况
3 讨 论
ONB是一种易累及前颅底区域的鼻部肿瘤,目前国内外见于报道的不超过2000例[7]。因为ONB常发生于鼻穹窿上部,大多数学者认为它起源于神经外胚层的嗅上皮基底细胞[8]。ONB起病隐匿,生物学行为多样,通常表现为生长缓慢、病程较长的惰性肿瘤,但也有疾病迅速进展,早期即发生远处转移的病例[9, 10]。ONB多为无功能性肿瘤,主要临床表现为鼻塞、鼻出血、嗅觉下降等非特异性症状,然而也有些肿瘤表现出神经内分泌活性, 继而产生各种副瘤综合征。国内外报道与ONB相关的副瘤综合征很少,几乎均为个案报道,其中报道相对较多的为SIADH和EAS。ONB伴发的副瘤综合征往往具有非典型特征,通常难以诊断。这类患者可伴发电解质和激素紊乱,围术期风险高。本文总结了4例伴有神经内分泌副瘤综合征的ONB患者资料,其中2例为SIADH,2例为EAS,旨在总结该类患者的诊疗经验与教训。
ONB以病理诊断为准。目前通常使用的仍为Hyams病理分级系统,将ONB按照病理组织学分化程度从高(1级)到低(4级)分为4级。既往研究发现,Hyams分级与预后相关,我们观察到的4例患者,Hyams分级为1~3级,Ki67为1%~50%,可见各例肿瘤细胞的分化程度不同。与神经内分泌肿瘤类似,ONB免疫组化染色中NSE、Syn、ChgA等神经内分泌标志物通常为阳性。本文中的4例Syn和S100均呈阳性表达。

EAS是指由垂体以外的肿瘤分泌过量的ACTH,继而刺激肾上腺皮质增生引起皮质醇过量分泌所导致的临床综合征。其临床表现为Cushing综合征,即向心性肥胖、满月脸;不同程度的精神、情绪变化;皮肤瘀斑以及高血压、凝血功能异常、脂代谢紊乱等以及肺部感染等。EAS多见于小细胞支气管肺癌(约50%)、胰岛癌、甲状腺髓样癌、嗜铬细胞瘤等。ONB引起EAS十分罕见,自1987年首次报道以来,国内外报道仅20余例。Yu等[15]报道了1例伴有EAS的ONB患者,表现肥胖、高血压、伤口愈合不良,多饮多尿,精神改变等典型Cushing综合征症状,术前有低钾性碱中毒,血ACTH及皮质醇增高。行鼻窦ONB切除术,组织病理ACTH染色为阳性。术后4周激素水平恢复正常。国内学者也报道了1例伴有EAS的ONB[16]。患者因出现Cushing症状于内分泌科就诊,发现筛窦占位,术后病理确诊ONB,术后动态监测血、尿皮质醇及血ACTH均较术前明显下降,术后2周激素水平基本恢复正常。术后行辅助放疗,随访14个月,激素水平正常,未行激素替代治疗。Kobayashi等[17]报道了1例EAS伴肺部诺卡氏菌感染的ONB患者。该患者10年曾行ONB手术切除加术后放疗,4年前因疾病复发追加化疗。他们认为需要长期监测ONB患者的Cushing综合征症状,即使最初ONB没有表现出神经内分泌表现,但是随着肿瘤的复发或者进展有可能发生转化。而且由于部分伴有EAS的肿瘤分泌的是ACTH类物质,常规免疫组化ACTH染色可能是阴性的。生长抑素受体闪烁显像有助于诊断伴有EAS的肿瘤。病例2在术前有皮肤瘀斑、月经及情绪改变,但是患者主诉症状均在化疗后出现,一定程度上干扰了我们的诊断。但在其术后出现尿崩、低钾和代谢性碱中毒时,我们根据之前的病例经验,及时完善了垂体功能、肾上腺素B超等检查,对EAS进行了早期诊断,并最终得到了病理证实。
综上所述,伴有神经内分泌副瘤综合征的ONB患者通常症状隐匿,临床中极易忽略,需提高对该病的认识,仔细询问相关病史和症状。对ONB患者术前电解质、尿比重及垂体功能要重点关注,若发现存在相应的变化,需警惕合并神经内分泌综合征的可能,必要时术前可行肾上腺超声检查。这类患者围术期可出现电解质和激素水平紊乱,特别是伴EAS的ONB肿瘤易出血,需充分进行相关准备,减少严重并发症的出现。电解质及激素水平紊乱的情况多在肿瘤切除后两周左右缓解,一般无需激素替代治疗。由于ONB有远期复发的特点,随访中可以定期监测电解质,以及时发现肿瘤复发或转移。然而,要深入认识ONB,需继续总结相关病例,延长随访时间及更全面系统地研究。
